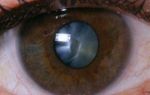
Ретиношизис глаза — офтальмологическое заболевание, характеризующееся денегеративным изменением ретины, при которых она расслаивается на наружный и внутренний слои, разрывается или отслаивается. Его самые распространённые формы протекают никак не проявляя себя, а редкие могут стать причиной серьёзных нарушений зрительной функции.
Ретиношизис сетчатки глаза диагностируют у пациентов старше сорока лет, при врождённой форме — до десяти. Из-за отсутствия клинических проявлений его выявление на ранних стадиях практически невозможно. Как правило, оно происходит случайно или уже после того, как развились осложнения в виде нарушений зрительной функции и сужения зрительного поля.
Причины развития заболевания определили его классификацию российскими специалистами. В соответствии с ней принято выделять три вида ретиношизиса:
| Врождённый | Обусловлен генетическими мутациями. Может быть самостоятельным заболеванием или являться одним из клинических проявлений такого системного заболевания соединительной ткани, как дерматомиозит, или витреоретинальной дистрофии, известной как синдром Гольдмана — Фавре. Ювенильный ретиношизис поражает исключительно мужчин, поскольку его развитие связано с нарушениями X-хромосомы. В то же время это заболевание может передаваться по наследству от матери к сыну. |
| Приобретённый | Дегенеративный ретиношизис развивается из-за дистрофических изменений, поражающих ретину глазного яблока у пациентов в возрасте от сорока лет. Вторичная форма развивается на фоне:
|
Заболевание развивается при нарушениях циркуляции крови в области макулы (жёлтого пятна) или на периферии. В зависимости от того, какая область поражена, выделяют центральный и периферический ретиношизис.
Патологические процессы проявляются формированием кист, при объединении которых внутри ретины появляются полости больших размеров, из-за которых она начинает расслаиваться. Области, поражённые процессом, могут сохранять свою целостность, а могут разрываться; при этом дефекты могут быть частичными или сквозными.
Офтальмологи выделяют три стадии развития заболевания:
| Первая |
|
| Вторая |
|
| Третья |
|
Симптоматика заболевания может быть разной, поскольку обусловлена его видом.
| Дегенеративный | Не имеет симптомов, может быть обнаружен случайно во время офтальмологического осмотра. Первичные изменения появляются на периферических участках в виде мелких кистозных формирований. На этапе их распространения на жёлтое пятно (или при отслоении сетчатой оболочки) пациент жалуется на:
|
| Вторичный | Будучи осложнением офтальмологических заболеваний, данная форма проявляется симптоматикой, характерной для основной патологии. Что касается осложнений, то они проявляются отслоением ретины, массивными кровоизлияниями под неё в кистозные образования и стекловидное тело. |
| Наследственный | Диагностируют в возрасте семи‒десяти лет. При повреждении макулы проявляется:
Повреждения, локализующиеся на краях сетчатки, сопровождаются формированием крупных кист овального размерами и отслоением сетчатки. Заболевание поражает оба глаза. |
Диагностические исследования проводятся в комплексе и предусматривают использование инструментальных методик: визо- и тонометрию, офтальмоскопию и ультразвуковое сканирование. Важную роль в процессе играет ОКТ, которая позволяет определить патологические изменения жёлтого пятна, наличие кистозных формирований и отслоений по краям.
Для того, чтобы определить функциональное состояние ретины, используют такую методику, как электроретинография. Если имеется подозрение на врождённую форму заболевания, поразившую жёлтое пятно, проводят флюоресцентную ангиографию. Немаловажную роль играет определение границ зрительного поля, которое выявляет его серьёзные дефекты и сужение.
Определение тактики лечения заболевания осуществляет офтальмолог, который учитывает локализацию патологических процессов, стадию их развития, риск осложнений и индивидуальные показатели пациента. В процессе применяют консервативные и хирургические методики.
Первые направлены на стимуляцию обменных процессов и циркуляции крови в ретине и предусматривают приём витаминов, антиоксидантов и нейрометаболических стимуляторов. Курс лечения нужно проводить регулярно, каждые шесть месяцев. Фармакологические препараты вводят в вену или мышцу.
Что касается хирургических методик, то они представлены лазерной коагуляцией или такой операцией, как витрэктомия, направленными на то, чтобы остановить патологические процессы.
Лазерная коагуляция позволяет исключить риск отслоения ретины за счёт её прижигания в областях соединения с хориоидеей. После применения такого лечения многие пациенты отмечают существенное повышение остроты зрения.
Витрэктомия направлена на частичное или полное удаление стекловидного тела и его замещение газом или специально разработанной жидкостью. Такой подход позволяет восстановить внутренние глазные структуры и исключить риск развития осложнений.
Если Вы хотите быть уверены в том, что диагноз будет поставлен правильно, а лечение даст желаемые результаты, обращайтесь в офтальмологическую клинику «Сфера». У нас работают ведущие офтальмологи, в распоряжении которых имеется уникальное современное оборудование, позволяющее проводить лечение по международным стандартам. Спешите записаться на приём к нашим специалистам: +7 (495) 139-09-81.
Источник: https://www.sfe.ru/o-klinike/ehto-interesno/setchatka/retinoshizis/
Ретиношизис или расслоение сетчатки глаза — что это такое, причины, симптомы и лечение патологии, прогноз сохранения зрения
Ретиношизис или расслоение сетчатки – заболевание глаз, представляющее собой патологический процесс с дегенеративным изменением сетчатки. Довольно редко встречающееся заболевание, которое при бессимптомном течении и при отсутствии лечения может привести к неблагоприятному исходу, даже к потере зрения.
По статистике заболеванию чаше подвержен один глаз; встречается одинаково у обоих полов, как у мужчин, так и у женщин, и клинически проявляется обычно в возрасте 40-60 лет.
Описание заболевания
Сетчатка – это тонкий слой нервной ткани, выстилающий внутреннюю поверхность глазного яблока. Микроскопически сетчатка образована двумя слоями: наружным (хориоидальный) и внутренним (витреальный).
Под воздействием тех или иных факторов слои начинают терять связь между собою, что приводит к образованию пустот. Нарушается микроциркуляция крови, в пустоты пропотевает межклеточная жидкость, образуются кисты.
Физиологическое функционирование сетчатки нарушается, зрение ухудшается.
Характерные виды расслоения сетчатки: отслойка; образование складок сетчатой оболочки; кистозная дегенерация; разрыв; патологические нарушения внутри стекловидного тела.
Типы расслоения сетчатки
Существуют общие причины возникновения болезни: наследственность, осложнения при других заболеваний и возрастные изменения. В соответствии с международной классификацией выделяют три типа ретиношизиса: врожденный, дегенеративный и вторичный.
Дегенеративный тип – у молодых людей в возрасте около 20 лет встречается редко, протекает бессимптомно. В 70% случаев наблюдается у людей, страдающих дальнозоркостью.
Часто встречается у людей старше 40 лет, поэтому этот тип называют еще сенильным или старческим. Диагностируется в плановом порядке.
Вначале характеризуется паталогическими изменениями в периферических отделах сетчатки и образованием мелких кист (буллезная форма), далее процесс прогрессирует и переходит на центральные области сетчатки.
Врожденный тип (ювенильный) – встречается у детей с наследственной предрасположенностью. Матери являются носителями дефектного гена, который передают своим сыновьям.
Характерное начало – дегенеративные изменения макулы на уровне клеток Мюллера, слой нервных волокон отслаивается от остальной части сетчатой оболочки.
Редко расслоение происходит на периферии с образованием гигантских кист, приводящих к разрыву сетчатки.
Вторичный тип – самый распространенный, развивается вследствие глазных патологий.
Существует более 18 глазных заболеваний, которые могут привести к расслоению сетчатки: токсические поражения; травмы и ожоги; онкологические образования; тромбозы сетчатки.
Также осложнения после операций по поводу отслойки сетчатки; диабетическая ретинопатия, воспалительные заболевания глаз: увеит, иридоциклит; различные миопатии; ангиоматоз Гиппеля-Линдау и др.
Симптомы
Симптоматика долгое время не проявляется, зависит от прогресса заболевания и гистологических стадий ретиношизиса:
- первая стадия — частичное расслоение, пропотевание жидкости вокруг измененных сосудов;
- вторая стадия — расслоение прогрессирует, уже отсутствует четкая граница между оболочками; мелкокистозное перерождение;
- третья стадия — формирование крупных кист в слоях оболочек; образование полостей, приводящих к разрыву и/или отслоению сетчатки. Паталогический процесс захватывает обширную площадь поражения.
Только третья стадия проявляется в виде жалоб общего характера: ухудшение зрения, частые фотопсии (вспышки или блики перед глазами), нечёткость контуров, помутнение зрения, развитие в темное время суток куриной слепоты.
Особенности клинической картины для разных типов патологии
Дегенеративный тип долгое время никак не обнаруживает себя. Симптоматика проявляется при распространении заболевания на центральную область: появляются жалобы на снижение остроты зрения, искажение предметов, сужение полей зрения, появление вспышек перед глазами.
Наследственный тип чаще диагностируется у мальчиков в возрасте 7-10 лет. Область желтого пятна поражается в первую очередь, поэтому сразу же появляются жалобы на снижение центрального зрения (трудности при чтении, письме, просмотре телевизора и играх на компьютере).
Вторичный тип — на первый план выходит клиническая картина основного заболевания. Заболевание трудно диагностировать, оно характеризуется обширной отслойкой сетчатки, кровоизлияниями под ретину, образованием кист в расслоенной оболочке или в стекловидном теле.
Диагностические приемы
После тщательного сбора анамнеза (жалобы, сопутствующие заболевания, генетическая предрасположенность) проводят наружный осмотр глаз. Для детального изучения патологии доктор использует базовые диагностические методы исследования с использованием щелевой лампы и линзы Гольдмана.
Обследование включает в себя:
- осмотр глазного дна с помощью офтальмоскопа, с применением расширяющих зрачок препаратов (офтальмоскопия);
- измерение внутриглазного давления (тонометрия);
- определение остаточной остроты зрения (визометрия);
- оценка границ полей зрения (периметрия).
Для постановки точного диагноза пациенту назначают дополнительные методы обследования:
- УЗИ глазных яблок для выявления новообразований, кист и инородных предметов;
- Электроретинография – определение функций сетчатки;
- ФАГ (флуоресцентная ангиография) для диагностики патологии жёлтого пятна при врожденном ретиношизисе;
- Компьютерная периметрия помогает выявить дефекты в поле зрения;
- ОКТ (оптическая когерентная томография) — один из главных методов диагностики ретиношизиса. Позволяет точно выявить патологические изменения в макулярной области, определить отслойки на периферии и наличие кист. На фото томограммы можно дифференцировать формы ретиношизиса. Если расслоение произошло на уровне пигментного эпителия и фоторецепторов, то диагностируют дегениративную форму, при расслоении сетчатки в витреальном (внутреннем) слое — сенильный форму. При расслоении сетчатки на уровне слоя нервных волокон – ювенальную форму.
- Молекулярно-генетические тесты, с помощью которых можно определить генетическую предрасположенность ребенка к этой патологии.
Варианты лечения
Существуют консервативные (медикаментозные) и хирургические методы лечения.
ВАЖНО! В интернете можно встретить упоминание о некоторых народных методах лечения отслоения сетчатки, но важно знать, что это заболевание не лечится немедикаментозными методами и может маскироваться мнимым выздоровлением.
Медикаменты
Если течение болезни стабильно, без прогрессивного развития, а также для профилактики развития вторичного ретиношизиса, назначают медикаментозную терапию для улучшения кровообращения, предотвращения дальнейшего расслоения сетчатки (ангиопротекторы и антиагреганты).
Для нормализации внутриглазного обмена веществ назначают витамины и ноотропы:
- Витамины группы В — «Тиамина хлорид», «Рибофлавин», «Мильгамма»;
- Витамины E — «Альфа-Токоферола ацетат», «Аевит»;
- Антиагреганты — «Пентоксифиллин», «Трентал»;
- Ангиопротекторы — «Ницерголин», «Тиотриазолин»;
- Ноотропы — «Ноотропил», «Гинкоум».
Способы введения лекарственных веществ – внутривенный или внутримышечный. Курсы лечения рекомендуется проводить 2 раза в год.
Воздействие лазером
Если при исследовании обнаруживается, что патологический процесс затрагивает центральную часть сетчатки, а в анамнезе имеются провоцирующие факторы, то показано лечение лучом лазера. Используют барьерный или поступательный виды лазерной коагуляции сетчатки (фотокоагуляция) – нанесение мелких коагулянтов на сетчатку. Под действием луча лазера происходит образование спаек между слоями.
Барьерная лазерная коагуляция – избирательное нанесение коагулянтов по периферии макулы в несколько рядов, при котором создаётся приостанавливающий расслоение барьер из сосудов;
Поступательная лазерная коагуляция – выполняется путем коагулирования периферических отделов сетчатки. Процедура носит профилактический характер и используется при высоком риске отслоения.
Лазерная коагуляция проводится под местной анестезией в амбулаторных условиях. Средняя продолжительность операции 20-30 минут. Устанавливают специальную линзу, и после фокусировки лучей лазера на патологическом участке осуществляют коагуляцию. Часто, при выявлении дополнительных патологических участков, необходимо провести повторную коагуляцию.
Хирургия
Когда процесс необратим и время упущено, а расслоение сетчатки охватывает обширные участки, то показано хирургическое вмешательство для установления силиконовой пломбы в области расслоения или удаления стекловидного тела.
Пломбирование склеры (экстрасклеральное пломбирование) – механическое сдавливание сетчатки специальной пломбой, зафиксированной с наружной поверхности склеры;
Удаление стекловидного тела (витрэктомия) – микрохирургическое удаление стекловидного тела глаза, после чего сетчатка расправляется, затем коагулируется с помощью лазера для фиксации.
Некоторым пациентам в полость стекловидного тела вводят газ, который постепенно проникает в ткани и способствует восстановлению сетчатки. В других случаях используется силиконовое масло, которое не впитывается естественным путем и которое через несколько месяцев удаляется.
Операция проводится в стационаре под местной анестезией, длится от 1-2 часов.
Генная терапия
Генная терапия постепенно становится реальностью и в лечении врожденного ретиношизиса. Она заключается в том, что непосредственно в клетки сетчатки вставляются функциональные копии генов взамен мутировавших.
В Соединенных Штатах Америки Агентство по лекарственным препаратам недавно одобрило лечение некоторых наследственных заболеваний сетчатки с применением генной терапии.
Используется специально разработанный вирус, который естественным образом вводит свой собственный генетический материал в клетки, но пока только в стадии эксперимента.
Источник: https://glaza.guru/bolezni-glaz/zabolevaniya/patologii-setchatki/distrofiya-set/retinoshizis.html
Ретиношизис сетчатки глаза: симптомы, диагностика, лечение
Ретиношизис – это патологические изменения, произошедшие в сетчатой оболочке глаза.
В норме все ретинальных слои примыкают друг к другу, но из-за нарушений кровообращения или врождённой мутации генов происходит их расслоение на наружные и внутренние, что приводит к снижению зрения или его утрате.
Что включает диагностика
Основными диагностическими мерами остаются:
- тонометрия, позволяющая определить внутриглазное давление;
- визометрия, необходимая для установки остроты зрения и способности пациента анализировать изображение на различном расстоянии.
- офтальмоскопия, т.е. осмотр глазного яблока.
Но также при диагностике ретиношизиса могут применяться:
- УЗИ глазного яблока;
- флюорисцентная ангиография;
- компьютерная периметрия;
- электроретинография.
При ожоге сетчатки, ставшей причиной патологических изменений, эффективна оптическая когерентная томография.
Причины птоза верхнего века описаны в статье.
Визометрия входит в комплекс обязательных исследований
Дорогой и эффективный препарат для увлажнения и защиты роговицы – глазные капли Рестасис.
Основные симптомы
В зависимости от вида патологии, её симптоматика будет различна. К общим проявлениям относят только расслоение структуры сетчатой оболочки глаза, что приводит к утрате её функции.
Если такие изменения связаны с возрастными преобразованиями в организме больного, процесс ретиношизиса начинается в периферических отделах сетчатой оболочки глаза, и первыми признаками развития патологии становятся сужение и выпадение полей бокового зрения.
При первых проблемах со зрительным аппаратом нужно обратиться к офтальмологу, иначе эти изменения приведут к прогрессированию болезни. Больной будет испытывать трудности с ориентацией в темноте и при тусклом освещении. Далее последует распространение расслоения на центральную зону, что часто становится причиной слепоты.
Расслоение тканей сетчатки
Но в случае врождённого ретиношизиса сетчатки глаза, патология изначально затрагивает центральные отделы сетчатки, поэтому первыми его симптомами станут слабое зрение или абсолютная слепота.
Другие симптомы:
- вспышки и «мушки» в глазах;
- светобоязнь;
- косоглазие;
- дальнозоркость;
- сложность в ориентации (особенно при тусклом свете).
К возможным осложнениям относят отслойку или разрыв сетчатки и кровоизлияние в глазное яблоко.
Как удалить папиллому на веке читайте тут.
Косоглазие может свидетельствовать о начале проявления недуга
Измерение толщины роговицы – пахиметрия глаза.
Опасный симптом, требующий незамедлительного обращения к врачу, – пелена перед глазами.
Виды заболевания
Патология бывает:
- Врождённой. Это генетическая мутация, сцепленная с х-хромосомой, передаётся наследственным путём. Встречается только среди больных мужского пола, в то время как женщины выступают носителями гена-мутанта. Врождённый Х-сцепленный ретиношизис практически не диагностируется (у 1 из 15 тысяч новорожденных), и обычно проявляется только 10 годам, хотя иногда встречаются случаи ранней диагностики такого состояния (у младенцев от 3 месяцев и старше).
- Возрастной (сенильный, дегенеративный или старческой). Возникает при возрастных изменения в организме человека, вследствие дистрофических изменений в периферических отделах сетчатки (чаще – из-за кисты). Проблемы с кровообращением в сетчатке также приводят к скапливанию жидкости между её ретинальными слоями. Наблюдается такое состояние у больных старше 50-60 лет.
Врождённый Х-сцепленный ретиношизис распространяется на оба органа зрения. Если вовремя не выявить патологию, и не приступить к квалифицированному лечению, она может стать причиной необратимой зрительной дисфункции.
Что делать в ожидании скорой помощи при повреждении органов зрения – первая помощь при травме глаза.
Признаки периферического ретиношизиса
Показания к назначению глазных капель Пилокарпин найдете здесь.
Небольшое желтоватое образование, вызывающее дискомфорт при моргании, – пингвекула.
Лечение
Заболевание поддаётся лечению. Терапия включает курс медикаментов и хирургическое вмешательство. Первый метод направлен на приведение в норму обменных процессов и улучшения кровотока в сетчатке. Для этого больному назначают:
- антиагрегантов (Трентал, Дипиридамол и др.);
- ангиопротекторов (Тиотриазолин и др.);
- витамины групп А и Е.
Назначается при нарушении периферического кровообращения
Изменения в периферических зонах долгое время могут оставаться незамеченными, но при поражениях центральных отделов – требуется незамедлительно принять меры для создания барьера, сдерживающего болезнь. В частности, проводят:
- профилактическую лазерную коагуляцию (не вернёт нормальную зрительную функцию, но сдержит процесс её нарушения);
- витреоретинальную операцию (удаляют часть или всё стекловидное тело);
- подшивание силиконовой пломбы (имплантат подшивают к сетчатой оболочке с внешней стороны в случае её разрыва).
Продолжительность и тяжесть реабилитации зависят от вида и стадии ретиношизиса.
В период после лечения нельзя заниматься спортом и поднимать тяжести. Также следует придерживаться строгой диеты, рекомендованной врачом, и проходить осмотр у офтальмолога не реже 4 раз в год.
В каких ситуациях оправдано назначение глазных капель Софрадекс узнайте тут.
Молодым мамам важно быть на чеку – подробный перечень причин почему у ребенка гноятся глаза.
Профилактика и прогноз
Особых мер профилактики ретиношизиса нет, но патологические изменения можно остановить, если вовремя их обнаружить. С целью обнаружения симптомов прогрессирующих дистрофических изменений в сетчатке и скапливания жидкости между её слоями, а также для своевременной лазерной коагуляции этих процессов, рекомендован регулярный осмотр у офтальмолога.
Патология врождённого характера практически неизлечима. Сенильный ретиношизис можно остановить и вылечить. Поздняя терапия может привести к отслоению сетчатой оболочки или её разрыву, что также грозит зрительной дисфункцией.
Нормальную остроту зрения обеспечивают несколько слоёв сетчатой оболочки глаза. В результате наследственных генных мутаций, нарушений кровообращения и некоторых других причин, происходит скапливание жидкости между этими слоями.
Сенильный вид чаще проявляется в пожилом возрасте
Патологический процесс получил название ретиношизис, и на сегодняшнем этапе развития офтальмологии, успешно практикуются различные методы его приостановления и лечения. Но если патология не будет вовремя диагностирована, подобное состояние может привести к слепоте.Также рекомендуем ознакомиться с нашей статьёй которая подскажет визометрия глаза – что это.
Статья носит информационный характер и не может рассматриваться для самостоятельной постановки диагноза и руководства к лечению. Диагностированием и назначением курса терапии должен заниматься офтальмолог.
Источник: https://ProZrenie.online/zabolevaniya/setchatka/retinoshizis-vidy-metody-diagnostirovaniya-lechenie-prognoz.html
Ретиношизис — расслоение сетчатки глаза
Ретиношизис — это заболевание, которое сопровождается расслоением сетчатки глаза. Сама сетчатка имеет в своем составе десять слоев, которые отвечают за формирование зрительного образа. В случае развития ретиношизиса между слоями сетчатки происходит скопление жидкости (примерно в середине ее), что вызывает расслоение сетчатки и нарушение ее функции.
Выделяют два типа ретиношизиса:
- Сенильный (дегенеративный) ретиношизис.
- Наследственный Х-сцепленный ретиношизис.
Х-сцепленный врожденный ретиношизис
Наследственный ретиношизис связан с мутацией гена, который располагается в Х-хромосоме. В связи с этим появление врожденного ретиношизиса возможно только у мальчиков. Девочки являются носителями мутантного гена ретиношизиса, но клинические симптомы у них отсутствуют. Х-сцепленный ретиношизис встречается довольно редко (один случай на 15 тысяч).
Симптомы заболевания можно выявить к десяти годам, но иногда признаки ретиношизиса появляются уже на третьем месяце жизни пациента.
Чаще всего патологические изменения затрагивают оба глаза. Если отсутствует адекватное лечение, то снижение зрения происходит уже к начальным классам школы. При этом отмечается постепенное угасание зрительной функции, что может закончиться полной слепотой.
Сенильный ретиношизис
При сенильном ретиношизисе патологические изменения формируются не ранее сорока лет.
Причинами заболевания являются периферические дистрофические процессы, которые сопровождаются скоплением жидкости в сетчатке и формированием кист.
Обычно такие изменения возникают на фоне нарушения местного кровотока. С этим связано то, что сенильный ретиношизис формируется у пациентов такого возраста.
Проявления ретиношизиса
При расслоении сетчатки на фоне ретиношизиса нарушается не только ее структура, она перестает выполнять свои функции. В основном этот процесс затрагивает периферические зоны, так как именно с этих областей начинаются патологические изменения. В случае значительного повреждения сетчатки, пациенты жалуются на потерю ориентации в условиях недостаточной освещенности.
При распространении явлений ретиношизиса на центральную зону, которая отвечает за четкое зрение, могут угасать зрительные функции, вплоть до полной слепоты, как это бывает при отслоении сетчатки.
Иногда в случае наследственного Х-сцепленного ретиношизиса начальные явления патологического процесса возникают именно в центральной зоне сетчатки. При этом в первую очередь страдает четкое зрение.
На фоне ретиношизиса нередко возникают различные осложнения, которые включают разрыв сетчатки, отслойку сетчатки, кровоизлияние в вещество глазного яблока (гемофтальм).
Диагностика
Пациентов с подозрением на расслоение сетчатки необходимо тщательно обследовать. Сначала проверяют остроту зрения, определяют границы периферического зрения и выполняют офтальмоскопию на фоне мидриаза.
Чтобы уточнить диагноз, следует также выполнить электрофизиологическое исследование. Оно позволит определить функции сетчатки. При проведении оптической когерентной томографии пациент получает информацию о характере повреждений структуры сетчатки.
Наследственный ретиношизис, сцепленный с Х-хромосомой, отличается тем, что патологический генетический материал располагается в половой Х-хромосоме и передается по наследству.
В связи с этим желательно подробно изучить наследственность ребенка, провести молекулярно-генетические тесты, которые устанавливают генетическую предрасположенность.
Это помогает провести дифференциальную диагностику патологии.
Лечение ретиношизиса
В случае, если диагноз ретиношизиса подтвержден, то необходимо тщательно контролировать состояние глазного дна и регулярно посещать офтальмолога.
Заболевание может в течение длительного времени протекать стабильно, не распространяясь на соседние области.
Но при наличии угрозы вовлечения в патологический процесс центральных областей сетчатки, необходимо провести профилактическую лазерную коагуляцию сетчатки.
При этом барьер, который создается во время процедуры, будет препятствовать дальнейшему распространению патологического процесса, то есть зона расслоения будет ограничена. Это поможет сохранить хорошее зрение.
Если расслоение сетчатки все-таки распространилось на центральные области или привело к появлению осложнений (отслойки сетчатки), то нужно рассмотреть вопрос о хирургическом лечении ретиношизиса.
Методика операции заключается в пломбировании сетчатки при помощи силиконовой пломбы, которую подшивают к глазу снаружи. Этот тип вмешательства оправдан при отслойке или разрыве сетчатки.
Также можно провести витреоретинальную операцию, которая включает удаление стекловидного тела и последующее расправление сетчатки с внутренней стороны. После этого для дополнительного укрепления сетчатки выполняют лазерную коагуляцию.
Источник: https://setchatkaglaza.ru/retinoshizis
Лечение ретиношизиса сетчатки глаза
Ретиношизис сетчатки предполагает разделение ретинальных слоев на наружный и внутренний. Данная патология развивается из-за того, что между слоями сетчатой оболочки скапливается жидкость.
На фоне этого возникает нарушения в ее функционировании и неприятные симптомы.
Подробнее о том, что представляется из себя данное нарушение, как оно проявляется и после чего возникает мы рассмотрим далее.
Классификация и причины
Такое заболевание, как ретиношизис сетчатки предполагает изменение структуры сетчатой оболочки, ее разрыв или нарушения в стекловидном теле. Чаще всего с данным заболеванием сталкиваются люди старше 40 лет.
Согласно статистике, от него страдает примерно 12% населения России. Существует и наследственная форма заболевания, но она начинает проявляться только на 10 году жизни и заблаговременно распознать ее достаточно сложно.
Выделяют 3 формы нарушения, при котором происходят изменения в сетчатке. Рассмотрим подробнее каждую из них:
- Дегенеративная. Патология в данном случае является приобретенной. Обычно она появляется после 40 лет из-за дистрофии сетчатки глаза. В зависимости от того, насколько большая киста образовалась в глазном аппарате, существует типичная и ретикулярная форма.
- Вторичная. Она возникает на фоне заболеваний сосудов и серьезных воспалений в организме. Спровоцировать ретиношизис сетчатки может диабет, увеит, серьезная травма или онкология. Врачи отмечают, что в некоторых случаях болезнь развивается из-за приема определенных лекарств.
- Наследственная. Патология появляется из-за генетической предрасположенности. В некоторых случаях это нарушение является одним из признаков другого более серьезного генетического заболевания.
В основе патологического процесса лежит изменение кровообращения, которое осуществляется в центральную область глазного аппарата.
Серьезные изменения происходят и на периферии, после чего начинается кистозная дегенерация тканей. Из-за них в свою очередь образовываются полости внутри сетчатки и расслаивают ретину по всей площади. Если вовремя не начать лечение, то произойдет разрыв или отслойка сетчатки, а также гибель ретинальных структур.
Лечение атрофии зрительного нерва
Как проявляется нарушение?
Самая большая проблема ретиношизиса сетчатки глаза заключается в том, что симптомы патологии у пациентов наблюдаются достаточно редко. Многие могут даже не замечать, что у них развивается нарушение или игнорировать на первый взгляд привычные вещи.
Самым явным признаком болезни станет медленное, но стабильное снижение остроты зрения. Кроме этого пациенты могут наблюдать у себя следующие признаки нарушения:
- перед глазами возникает пелена, которая исчезает при частом моргании;
- становится сложно читать мелкий шрифт или разглядывать предметы, располагающиеся далеко;
- периодически появляются темные пятна;
- в темное время суток или в плохо освещенном помещении становится сложно ориентироваться;
- от яркого источника света перед глазами могут возникать белые вспышки.
Внимательно отнестись к состоянию своего здоровья следует людям, которые отмечают у себя высокую чувствительность к свету или часто появляющиеся кровоизлияния в стекловидное тело. На фото показано, как они могут выглядеть.
Диагностика
На ранних стадиях заболевание лечится намного проще, поэтому рекомендуется обращаться к офтальмологу при первых симптомах недуга.
С этой целью будут проведены следующие манипуляции:
- Осмотр глазного дна. Во время этой процедуры происходит доскональное изучение нарушения. В обязательном порядке производится расширение зрачков с помощью специальных медикаментов.
- Выявление остроты зрения. Это поможет определить, насколько сильно ретиношизис сетчатки повлиял на общее состояние глазного аппарата.
- Определение периферийного зрения.
- Электрофизиологическое исследование. Оно позволяет определить, насколько хорошо сетчатка выполняет свои функции.
- Оптическая когерентная томография. Она определяет характер патологических изменений.
Устранение нарушения
Как именно офтальмолог будет лечить заболевание во многом зависит от стадии болезни и того, какие симптомы нарушения наблюдаются у пациента. Чаще всего выполняется комплексный подход, то есть одновременно используются хирургические и медикаментозные методы.
Лечение травмы глаза в домашних условиях
Лекарства назначают для того, чтобы улучшить микроциркуляцию полезных веществ. Для этой цели обычно рекомендуют витамины группы В. Наиболее популярными препаратами среди них является витаксон, рибофлавин и тиамина хлорид.
Если пациенту необходимо улучшить кровообращение, то используются антиагреганты. С этой целью назначается трантал, пентоксифиллин или дипиридамол. В особых случаях помимо них рекомендуют употреблять еще и ангиопротекторы, они хорошо стабилизируют стенку сосудов.
Лечение ретиношизиса с помощью хирургии осуществляется путем удаления стекловидного тела или его пораженной части. Для этого лучше всего подходит витрэктомия. Если потребуется удалить спайки между сетчаткой и сосудистой оболочкой, то можно прибегнуть к лазерной коагуляции.
Длительность реабилитации и особенности устранения нарушения напрямую зависят от пациента. После хирургического вмешательства противопоказаны активные физические нагрузки. Также пациенту какое-то время нужно будет придерживаться диеты и употреблять назначенные лекарства. Проходить полное диагностическое обследование после устранения нарушения рекомендуется как минимум 1 раз в 3 месяца.
Какие-либо осложнения при данном заболевании возникают достаточно редко. Если пациент своевременно обратится к врачу и будет следовать всем его рекомендациям, то можно будет избавиться от неприятных симптомов.
Оценка статьи:
Источник: https://GlazaTochka.ru/bolezni/retinoshizis-setchatki
Ретиношизис — расслоение сетчатки глаза врожденное и приобретенное с дистрофией макулы, периферической
Ретиношизис – распространённое офтальмологическое заболевание. Если оно прогрессирует, сетчатка подвергается дегенеративно-дистрофическим изменениям, ретинальные слои начинают делиться и распадаются на наружные и и внутренние. Ретиношизис связан с нарушением кровообращения в сетчатке. Вначале патология протекает скрыто: пациент не может понять, что болен.
Определение заболевания
Ретиношизис – это заболевание, характеризующееся расслоением сетчатки. Данная патология обусловлена разделением хориоидальным и витреальным слоем, т.е. наружным и внутренним слоями сетчатки. Данное заболевание относится к дегенеративным и ведет за собой ряд зрительных отклонений вплоть до полной слепоты.
Заболевание возникает на почве дегенеративных изменений структур сетчатки или в результате наследственности, в частности патологических изменений сосудистой системы, аномалий развития глазного яблока и прочих. Частота встречаемости заболевания – от 4% до 12% без привязки к полу. Возрастные ограничения – от 40 лет и более, кроме врожденного фактора.
Т.к. ретиношизис не имеет ярко выраженной симптоматики на начальных этапах развития, и определяется клинически уже в запущенных случаях, это приводит к низким показателям восстановления после диагностики и лечения.
Ретиношизис – это длительное постоянно прогрессирующее заболевание хронического характера с тяжелыми последствиями.
Причины возникновения
Патология возникает на фоне пороков развития зрительных органов. Распространенная причина ретиношизиса – дистрофические механизмы, происходящие в оболочке сетчатке. Есть много случаев, когда ретиношизис передавался на генетическом уровне. Если у ребёнка была диагностирована врожденная форма болезни, симптомы проявляются до 10-ти лет.
Важно своевременно диагностировать ее: таким образом удастся избежать осложнений. Трудность диагностики заключается в том, что большинство пациентов не жалуется на ухудшение зрения.
Болезнь, как правило, выявляется случайно. Офтальмолог видит сужение полей зрения.
Классификация
Есть три вида ретиношизиса:
- Дегенеративный. Патология является приобретенной, чаще диагностируется у лиц старше 40 лет. Причина дегенеративного ретиношизиса – дистрофические изменения в разных отделах сетчатки (макулярная, периферическая). Заболевание делится на 2 типа: типичный и ретикулярной.
- Наследственный. Недуг возникает вследствие генетических нарушений. Предрасполагающим фактором может быть болезнь Вагнера.
- Вторичный. Недуг развивается у людей, которые перенесли сосудистые болезни глаз: это может быть тромбоз центральной вены сетчатки, диабетическая ретинопатия, хронические формы увеита, иридоциклита. Вторичный ретиношизис также связан с воспалительными болезнями глаз. Данный недуг может возникнуть на фоне травмы органа зрения. Возможный предрасполагающий фактор – онкология сосудистой оболочки.
Бывают случаи, когда вторичный ретиношизис развивается при неправильном приеме лекарств.
Одна из основных причин болезни – нарушенный кровоток в макулярной области. При ретиношизисе дистрофический процесс развивается на периферии сетчатки. Патология также сопровождается кистозной дегенерацией. Сформированные кисты сливаются и образуют полости внутри сетчатки. Данные полости расслаиваются, ретинальные структуры гибнут. Все эти процессы приводят к отслойке сетчатки.
Различают три стадии ретиношизиса.
- На первой наблюдается расщепление сетчатки на определенном участке. Вокруг этого участка формируется интраретинальнаяжидкость.
- На второй стадии расщепляется ретинальная оболочка. В слоях сетчатки образуются микрокисты.
- На третьей стадии разрываются полости сетчатки.
Симптомы
Ретиношизис не дает о себе знать на протяжении долгого времени. При развитии патологии поражается плексиформный слой. Дегенеративно-дистрофические реакции распространяются на височную периферию.
В дальнейшем формируются обширные участки с мелкокистозной дистрофией. При распространении патологических процессов на макулу происходит отслойка сетчатки. Сужаются поля зрения.
Человек расплывчато видит предметы, может жаловаться на “мелькание мушек”.
Вторичный ретиношизис у детей часто возникает на фоне патологий глазного яблока. Симптомы зависят от проявлений основного недуга. Обычно они такие же, как у взрослых.
Возможные осложнения
Если несвоевременно лечить ретиношизис, произойдет обширная отслойка сетчатки. Наблюдается кровоизлияние под ретину и стекловидное тело. Качество зрения значительно ухудшается.
Диагностика
Диагностические приемы:
- Визометрия;
- Офтальмоскопия;
- Тонометрия;
- УЗИ глазного яблока;
- Периметрия;
- Когерентная томография.
Для определения остроты зрения, первичного осмотра глаза и состояния внутриглазного давления используется визометрия, офтальмоскопия, тонометрия. В ходе процедур применяется щелевая лампа.
Если были замечены подозрения на ретиношизис, то назначается УЗИ глазного яблока. Компьютерная периметрия позволяет установить дефекты поля зрения.
Оптическая когерентная томография проводится с целью выявления дегенеративно-дистрофических изменений макулярной области.
В ходе обследования врач определяет кисты, выявляет отслойки на сетчатке.
Дифференциальная диагностика позволяет отличить ретиношизис от васкулита.
Лечение
Лечение ретиношизиса – исключительно комплексная терапия, т.к. только медикаментозная, консервативная или хирургическая не дадут положительного результата.
Медикаментозным способом
Цель консервативной терапии – улучшить микроциркуляцию, восстановить обменные процессы в органе зрения. Лечение должно обеспечить профилактику ретиношизиса. Врач назначает витамины, антиоксидантные лекарства. Проводится ноотропная терапия. Длительность лечения определяет врач.
Лазерная коагуляция
Лазерная терапия применяется для того чтобы остановить прогрессирование патологии. С этой целью прибегают к лазерной коагуляции сетчатки. Данный метод позволяет достичь сращения тканей между сетчаткой и сосудистой оболочкой. Применяется для хориоидальной и переферической дистрофии.
Преимущества процедуры:
- Бескровный метод вмешательства.
- Профилактика дистрофических изменений сетчатки и ретиношизиса.
- Практически не вызывает осложнений.
- В ходе процедуры сердце, сосуды и внутренние органы испытывают минимальную нагрузку.
- Не требует долгого восстановления.
Лазерная коагуляция назначается при разных патологиях сетчатки. Это могут быть сосудистые болезни, опухоли (в данном случае учитывается вид образования).
Сама процедура длится 20 минут, затем пациент возвращается домой. В ходе вмешательства врач использует линзу, благодаря которой изображение попадает в глубинные структуры. Процедура контролируется через микроскоп.
Лазерная коагуляция дает результат при диабетических изменениях сетчатки, тромбозе центральной вены. Показанием к процедуре также является ангиоматоз. Для проведения данного вида манипуляции требуется капельная анестезия.
Экстрасклеральное пломбирование
Данный метод предполагает пломбирование склеры. Операция назначается при выраженной отслойке сетчатки. В ходе оперативного вмешательства осуществляется сдавливание сетчатки посредством специального жгута. Хирург фиксирует пломбу на склере непосредственно в области разрыва.
Экстрасклеральное пломбирование может приводить к осложнениям, среди них макулярный фиброз, атрофия сетчатки, отторжение пломбы.
Манипуляция имеет противопоказания, среди которых гемофтальм и дистрофические изменения стекловидного тела. При последних процедура может проводиться в зависимости от индивидуального случая, но будет ограниченной по функциональности пломбы.
Экстрасклеральное пломбирование выполняется с использованием мелкоячеистого силиконового инструмента. Вначале разрезается бульбарная конъюнктива. Сетчатка делится на квадранты. Конъюнктива разрезается в пораженном квадранте.
Отдельные приборы используются для фиксации глазодвигательных мышц. В дальнейшем проводится диатермокоагуляция. Пломба фиксируется на склере с использованием швов. По завершении процесса вводится антибактериальное лекарство.
Антибактериальная терапия длится 7 дней. В этот период нужно контролировать внутриглазное давление. Если оно повышается, врач назначает гипотензивные капли. При необходимости пациенту рекомендуют нестероидные противовоспалительные препараты. В восстановительный период могут быть назначены гормональные лекарства: все зависит от успешности операции. Швы снимаются через 3 дня.
Профилактика
- Регулярное посещение офтальмолога.
- Исключение физических нагрузок при миопии.
- Избегание стрессов.
- Грамотное и своевременное лечение глаукомы.
- Применение лекарств для восстановления давления (если есть необходимость).
- Предохранение глаз от травмирования.
- Соблюдения рекомендаций офтальмолога.
Видео
Выводы
Прогноз ретиношизиса зависит от эффективности лечения, также – от вида патологии (вторичная, наследственная). Данное заболевание отражается на качестве зрения. Если оно передалось наследственно, прогноз, как правило, не очень хороший. Прогноз при вторичной форме зависит от эффективности лечения первичного заболевания.
Источник: https://EyesDocs.ru/zabolevaniya/makulodistrofiya/retinoshizis.html
Ретиношизис сетчатки и его лечение
В дословном переводе с греческого термин «ретиношизис» означает «расщепление сетчатки» (т.е. в расхожем словосочетании «ретиношизис сетчатки» второе слово является, строго говоря, лишним).
Так или иначе, речь идет об опасном и не до конца изученном офтальмологическом заболевании, при котором структурно сложная фоточувствительная ткань глазного дна, – сетчатка, – начинает расслаиваться из-за скопления жидкости между различными функциональными слоями.
Соответственно, возникает угроза глубокого снижения или необратимой утраты зрительных функций.
Симптоматика и закономерности прогрессирования во многом напоминают клиническую картину значительно более распространенной и известной патологии, а именно отслоения сетчатки (имеется в виду нарушение органических связей с питающей ее сосудистой оболочкой), и даже при высокой квалификации офтальмолога обычно нуждаются в тщательной дифференциальной диагностике, поскольку ретиношизис обладает собственной этиопатогенетической (причинной) и динамической спецификой.
Причины заболевания
В офтальмологической практике используются различные классификации ретиношизиса, в т.ч. построенные на причинно-следственных критериях.
Так, в одной из них все варианты и разновидности делятся, по сути, на две большие категории: сенильный/дегенеративный ретиношизис (возрастной, дистрофический), и ретиношизис наследственный (врожденный, Х-сцепленный).
В других источниках как отдельные формы рассматриваются также тракциональный («вытяжной», «отрывной») и экссудативный (жидкостный, выпотной) ретиношизис.
Возрастной ретиношизис считается наиболее распространенной формой и обнаруживается, в той или иной степени, примерно у 7% лиц старше 40 лет.
Этиология и триггерные (пусковые) механизмы на сегодняшний день не вполне ясны, однако установлено, что в их основе лежат дистрофические процессы – нарушения кровообращения и питания сетчатки, которые чаще возникают в периферических ее зонах и затем могут распространиться на центральную макулярную область.
Выявлена статистическая связь сенильного ретиношизиса с сосудистой патологией, наличием кистозных опухолей сетчатки, сахарным диабетом (диабетическая ретинопатия).
Частота встречаемости наследственного ретиношизиса значительно ниже: в разных источниках указывается вероятность от 0,004% до 0,02%.
Существует несколько вариантов наследования, но чаще всего описывается аберрация Х-хромосомы (отсюда название «Х-сцепленный ретиношизис»): заболевают лица мужского пола, унаследовавшие патологию по женской линии.
Как правило, эта форма ретиношизиса проявляется и диагностируется в раннем школьном или даже дошкольном возрасте.
Кроме того, к общим причинам и факторам риска развития ретиношизиса относятся врожденные, идиопатические аномалии зрительной системы (напр., болезнь Коутса или ямка диска зрительного нерва), инфекционно-воспалительные процессы глаза, некоторые онкологические заболевания.
Симптоматика и диагностика
Известно, что сетчатая оболочка покрывает большую часть внутренней стенки глаза, состоит из ряда зон различного функционального предназначения (напр., фовеальная центральная ямка в макулярном «желтом пятне»; диск зрительного нерва; лишенный светочувствительных клеток зубчатый край на периферии) и имеет многослойное строение.
Выделяют, в частности, пигментный эпителий, ганглионарный слой, внешний и внутренний ядерные слои, и т.д.
Эти слои и зоны различаются количеством и строением фоторецепторов, концентрацией светочувствительных пигментов, толщиной – например, наиболее чувствительная к свету и обеспечивающая центральное зрения фовеальная ямка является самой тонкой зоной и состоит исключительно из клеток-колбочек.
Очевидно, что при столь сложной организации и узкой специализации каждого структурного элемента полноценное зрение возможно лишь при полной согласованности и нормальном функционировании всех элементов, и любые нарушения питания, оксигенации (снабжения кислородом) или, тем более, целостности сетчатки автоматически становятся серьезной офтальмологической проблемой, нуждающейся в незамедлительном интенсивном лечении. Поскольку сетчатка является главным и единственным приемником сфокусированного глазной оптикой изображения (которое должно быть передано зрительному нерву и затем транслировано в зрительные центры мозговой коры), ретиношизис как расщепление приемо-передающей ткани неизбежно сказывается на качестве конечного зрительного образа, построенного мозгом. Соответственно, первой и главной жалобой при ретиношизисе становится значительное ухудшение зрения.
Существенное значение имеет локализация расслоения: дистрофически-дегенеративный ретиношизис, как указано выше, чаще проявляется нарушениями или выпадением периферических полей зрения (с вероятным последующим распространением на центральные области), тогда как наследственный ретиношизис чаще поражает центральное поле зрения уже на ранних стадиях.
С нарастанием деструктивных изменений зачастую снижается не только острота зрения, но и общая светочувствительность: пациенты все хуже ориентируются в сумерках или темноте.
Прогрессирование нелеченного ретиношизиса приводит к самым тяжелым для глаза последствиям, вплоть до отслоения сетчатки и необратимой слепоты – риск такого исхода сопутствует практически любой ретинальной патологии.
Менее частым, но также вполне вероятным осложнением ретиношизиса является гемофтальм – обширное кровоизлияние в стекловидное тело.
Для диагностики ретиношизиса и дифференциации его с другими ретинопатиями применяется, кроме стандартной офтальмоскопии глазного дна, визометрия (точное измерение остроты зрения), периметрия (исследование полей зрения), биомикроскопия с щелевой лампой, оптическая когерентная томография, электроретинография и др.
Необходимо тщательное изучение анамнестических данных – в частности, учитывается наличие фоновой соматической или эндокринной патологии (в первую очередь, сахарного диабета, сердечно-сосудистых заболеваний, атеросклероза), односторонний или симметричный характер поражения, возраст манифестации заболевания, динамика прогрессирования, и т.д.
При подозрении на наследственный ретиношизис обязательна медико-генетическая консультация.
Наш офтальмологический центр располагает всеми возможности для качественной и недорогой по стоимости помощи пациентам с диагнозом «ретиношизис». Специалисты по сетчатке (лазерные и витреоретинальные хирурги) проводят диагностику и эффективное лечение на современном оборудовании. К каждому пациенту мы подходим индивидуально, что позволяет достичь максимально возможных результатов лечения.
Лечение ретиношизиса сетчатки
В некоторых случаях процесс ретиношизиса надолго стабилизируется или прогрессирует медленно, не отражаясь существенно на качестве зрения. Таким пациентам показано обязательное регулярное наблюдение у офтальмолога; возможно, будет назначен особый режим, поддерживающая медикаментозная терапия (рассасывающие и/или ангиопротективные препараты, витамины) или профилактические мероприятия.
В других случаях процесс стремительно распространяется на центральные области, создавая реальный риск слепоты. Основным методом лечения таких развитий ретиношизиса является лазерная коагуляция – «сплавление» тканей при помощи лазера (в данном случае процедура призвана восстановить многослойную целостность сетчатки).
Такое вмешательство тем более показано в ситуациях, когда ретиношизис развивается на фоне тенденции к отслоению сетчатки (или, наоборот, осложняется отслоением).
В наиболее тяжелых случаях, при неэффективности всех прочих принятых мер, прибегают к хирургической операции витрэктомии – удалению какого-либо объема (иногда полного) стекловидного тела с заменой его биосовместимым раствором и механическим закреплением сетчатки.
Как видно из сказанного, ретиношизис является сложным и тяжелым, прогностически неблагоприятным заболеванием глаз, которое может быть вызвано различными факторами, но в любом случае не должно оставаться без контроля специалистов. Своевременное обращение за квалифицированной офтальмологической помощью и следование всем предписаниям врача значительно повышает шансы на сохранение зрения, по крайней мере, на удовлетворительном уровне.
Источник: https://moscoweyes.ru/setchatka-glaza/retinoshisis