Лечение глаукомы является актуальным вопросом нашей современности. Это заболевание служит главной причиной в развитии слепоты.
Из-за повышенного внутриглазного давления разрушаются клетки сетчатки, а также развиваются атрофические изменения со стороны нерва.
По мере прогрессирования патологии сигналы из зрительного аппарата перестают поступать в головной мозг. У человека снижается острота зрения и ограничивается зона видимости.
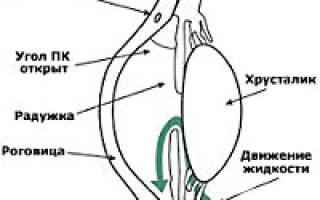
В основу развития патологического процесса ложится затруднение оттока внутриглазной жидкости. Специалисты выделяют две основные формы недуга: открытоугольная и закрытоугольная глаукома. Важно знать, чем отличаются эти две разновидности, так как от этого зависит дальнейшая лечебная тактика.
Чем отличается открытоугольная глаукома от закрытоугольной?
Открытоугольный тип является наиболее распространенным. Появляется он у людей старшего возраста и не сопровождается клиническими симптомами. Отличается открытоугольный тип тем, что ухудшение зрения происходит постепенно и начинается с периферии. Первые жалобы появляются при поражении центральной области, что указывает на серьезное повреждение зрительного нерва.
Большую роль в возникновении недуга играет наследственный фактор.
К заболеванию может привести сахарный диабет, гипотония, ожирение, стрессовые ситуации, длительное лечение кортикостероидными препаратами. Чаще всего заболевание появляется у женщин после сорока пяти лет.
Проявляется открытая глаукома в виде болей в области надбровных дуг, слезоточивости, затуманивания зрения, тошноты, головных болей.
Для закрытоугольной глаукомы характерно приступообразное повышение ВГД. Это происходит по причине закрытия угла передней камеры глаза радужкой и нарушения оттока глазной жидкости. Отличается эта форма ярко выраженной клинической симптоматикой и периодическими приступами, которые могут вызвать абсолютную слепоту.
Важно! Радужка закрывает угол передней камеры, вот почему такой тип глаукомы называется закрытоугольным.
Закрытоугольная глаукома чаще появляется у женщин среднего и старшего возраста.
Причинами ее появления являются функциональные изменения, нервное перенапряжение, анатомические особенности, прием транквилизаторов, наследственность, возрастные изменения.
Проявляется заболевание в виде резкой боли в глазу, слезоточивости, затуманивания зрения. Больных беспокоит головная боль, тошнота, рвота, недомогание, боли в сердце.
Как видно, открытая и зарытая глаукома имеют существенные различия. Открытоугольный тип наиболее распространен, ВГД повышается вследствие отсутствия необходимого оттока.
Для него характерно вялое хроническое течение и длительное отсутствие клинических симптомов. Закрытая форма встречается гораздо реже, сопровождается болезненным течением, а также появлением острых приступов.
Резкое повышение ВГД вызывает тяжелую клиническую картину.
Стоит также выделить различия и в отношении оказания медицинской помощи. Открытую форму можно лечить длительный период времени в домашних условиях, при этом периодически наблюдаясь у офтальмолога. Если же речь идет об остром приступе закрытоугольной глаукомы, такое состояние требует незамедлительной госпитализации в стационар.
Специалисты также выделяют первичную и вторичную закрытоугольную глаукому. В первом случае процесс развивается в виде самостоятельного заболевания. Вторичная глаукома часто является проявлением сахарного диабета или следствием травм.
Специалисты выделяют открытую и закрытую форму глаукомы
Острый приступ закрытоугольной глаукомы
В группе риска по возникновению острого приступа находятся люди, которые наиболее подвержены заболеванию, это те, кто страдает закрытой глаукомой. Правильное лечение и соблюдение правил предосторожности помогает предотвратить появление этого опасного состояние. Проблема заключается в том, что большое количество пациентов просто не подозревают о наличии патологии.
Спровоцировать острый приступ способны такие причины:
- стрессовые ситуации;
- интенсивные физические упражнения;
- долгое пребывание в полной темноте;
- длительная работа с наклоненной головой;
- переохлаждение или, наоборот, долгое пребывание на жаре;
- разовый прием слишком большого количества воды.
Накануне острого периода больных может беспокоить затуманивание зрения, появление кругов. Приступ чаще всего возникает утром после пробуждения. Симптомы-предшественники могут появиться за несколько лет до самого приступа. В некоторых случаях они и вовсе не появляются.
Острый приступ глаукомы может привести к потере зрения
О начале острого приступа свидетельствуют такие симптомы:
Что такое глаукома глаза
- острая боль в глазу;
- односторонняя головная боль;
- недомогание и слабость;
- приступ тошноты и рвоты;
- затуманивание зрения;
- радужные круги вокруг источника света;
- пульсация;
- отвердевшие глаза;
- светобоязнь;
- лихорадочный синдром;
- брадикардия;
- болевой шок;
- потеря сознания;
- покраснение глаза;
- помутнение роговицы;
- расширение зрачка;
- резкое ухудшение зрения;
- отсутствие реакции на свет;
- болезненность живота.
Обратиться к врачу особенно необходимо в следующих случаях:
- ухудшение сумеречного зрения;
- появление бликов при взгляде на свет;
- лицам старше сорока лет.
Первая помощь
Состояние требует оказания экстренной медицинской помощи и госпитализации в офтальмологическое отделение. Острый процесс чреват возникновением неврологических и сердечно-сосудистых осложнений. Снятие симптомов – это не все лечение. Полностью избавиться от недуга поможет оперативное вмешательство.
До приезда бригады скорой помощи близким следует максимально побеспокоиться о снятии глазного давления. Первая помощь заключается в следующем:
- использование Пилокарпина каждые пятнадцать минут;
- наложение компресса на икроножные мышцы;
- ножная ванна для оттока крови;
- применение мочегонного и слабительного средства.
В постоперационный период больные должны придерживаться следующих рекомендаций:
- носить специальные очки;
- ограничить просмотр телевизора;
- своевременно лечить офтальмологические заболевания;
- избегать переохлаждения и перегрева;
- соблюдать режим труда и отдыха;
- исключить эмоциональные переживания.
Острая глаукома является абсолютным показанием к госпитализации в офтальмологическое отделение
Причины и симптомы
В группу риска по возникновению глаукомы закрытого типа входят люди старше шестидесяти лет даже при отсутствии жалоб на глаза, а также имеющие высокую степень близорукости или дальнозоркости. Повышенное ВГД, артериальная гипотония, диабет, воспалительные заболевания зрительного аппарата – все это может послужить причинами закрытоугольной глаукомы.
Внимание! Из всех причин глаукомы именно повышенное внутриглазное давление является наиболее важным фактором риска. ВГД может повышаться вследствие чрезмерной выработки жидкости или нарушения ее оттока.
Специалисты также выделяют и другие провоцирующие факторы в развитии заболевания:
- нервные перенапряжения;
- травмы и ушибы глаза;
- переутомление;
- нестандартное размещение хрусталика;
- гипертонический криз;
- генетическая предрасположенность.
Выделим основные симптомы закрытоугольной глаукомы:
- режущая боль в глазу и дискомфорт;
- слезоточивость;
- затуманивание;
- воспаление глаза;
- ухудшение зрения;
- периодическое повышение ВГД;
- ухудшение сумеречного видения;
- появление бликов.
Закрытая глаукома вызывает боль в глазу
Диагностика
Комплексное обследование поможет выявить патологию на начальных этапах. Иногда обследование пациента занимает несколько часов. Но если учитывать тот факт, что глаукома способна вызвать потерю зрения, то становится понятным, что такие меры оправданы.
Измерение ВГД
Внутриглазное давление можно измерять несколькими способами. Для начала рассмотрим методику самостоятельного прощупывания глаза. Сразу же стоит отметить, что пальпация дет лишь приблизительные результаты.
Пациент закрывает глаза и через сомкнутые веки осуществляется небольшое надавливание. При нормальных показателях ВГД глазное яблоко на ощупь представляет собой упругий шарик, который немного продавливается.
При глаукоме глаз на ощупь твердый, как камень.
Точное измерение внутриглазного давления проводится в специализированных учреждениях по методу Маклакова. Перед исследованием пациенту капают анестезирующие глазные капли.
Затем его усаживают на кушетку, фиксируют голову и говорят смотреть в одну точку. На глаз устанавливается окрашенный грузик. Это приносит небольшой дискомфорт, но не вызывает болезненных ощущений.
Надавливая на глаз, грузик вызывает его деформацию. В зависимости от степени деформации и определяется величина ВГД.
Для диагностики глаукомы проводится измерение внутриглазного давления
Важно! В настоящее время существует портативный прибор для измерения внутриглазного давления.
Также специалисты используют бесконтактную тонометрию. В этом случае нет необходимости в анестезии и применении грузика. Суть методики заключается в воздействии потока воздуха, который направляется непосредственно на глаз.
Офтальмоскопия глазного дна
Исследование глазного дна является довольно простой процедурой. В ходе процедуры используется офтальмоскоп с вогнутым круглым стеклом и маленьким отверстием в центре. В некоторых случаях специалист может перед исследованием закапать капли, которые расширяют зрачок. Это помогает лучше рассмотреть глазное дно. Если исследование проводится линзой, тогда пациент садится перед микроскопом.
Офтальмоскопия глазного дна выявляет при глаукоме следующие изменения:
- кровоизлияние;
- отечные очаги;
- атрофию зрительного нерва;
- несимметричное углубление диска.
Периметрия
Исследование позволяет выявить степень поражения зрительного нерва. Процедура выявляет общее состояние сетчатки, нерва, а также помогает обнаружить имеющиеся офтальмологические нарушения.
В качестве диагностики используется статическая и компьютерная тонометрия. Пациент садится на стул, подбородок кладет на подставку и направляет взгляд в точку, находящуюся в центре аппарата. Затем по меридианам специалист перемещает объекты и фиксирует появление предмета в зависимости от ответов пациента. По результатам периметрии оцениваются границы полей зрения.
С помощью периметрии можно выявить, насколько поражен зрительный нерв
Лечебная тактика
Лечение закрытоугольной глаукомы включает в себя применение консервативных и оперативных методов. Медикаментозная терапия заключается в применении глазных капель, которые нужно будет закапывать регулярно на протяжении всей оставшейся жизни. При неэффективности консервативного лечения может потребоваться операция.
Лечебная тактика во многом зависит от степени тяжести глаукомы:
- 1 стадия. Применяются лекарственные препараты в виде капель: Пилокарпин, Тимолол, Дорзопт.
- 2 стадия. Используются комбинированные препараты с двумя активными компонентами, например, Пилокарпин или Тимолол. На этом этапе показана лазерная операция.
- З стадия. Главной задачей лечения на этом этапе является сохранение зрительной функции.
- 4 стадия. Это запущенная форма, при которой о сохранении зрения речь даже не идет. Специалисты стараются сохранить глазное яблоко, устранить болезненные ощущения, а также не допустить развития патологии на втором глазу.
Лазерная операция
Процедура проводится на начальных стадиях глаукомы и при слабо выраженных дистрофических изменениях зрительного нерва. Обычно лазерную операцию назначают при отсутствии результатов медикаментозной терапии, резком ухудшении зрения и имеющихся противопоказаниях к применению гипотензивных глазных капель.
Процедура проводится в амбулаторных условиях. В качестве анестезии применяются глазные капли. После лазерной коррекции в течение первых десяти дней пациентам необходимо соблюдать следующие рекомендации врача:
- правильное питание. Пища не должна быть холодной или горячей. Придется отказаться от маринадов, солений, а также спиртных напитков;
- спать нужно на боку, противоположном стороне, на которой проводилась операция;
- избегайте людей с вирусными заболеваниями;
- не трите глаз, не допускайте попадания водопроводной воды;
- не применяйте препараты без согласования с врачом;
- откажитесь от просмотра телевизора, работы за компьютером и вождения автомобиля;
- старайтесь не находиться в помещениях с яркой освещенностью;
- исключите посещение бассейна, сауны, бани;
- ограничьте физические нагрузки, не поднимайте тяжести;
- соблюдайте врачебные предписания и не забывайте о профилактических осмотрах.
Лазерная операция – это безопасный и безболезненный способ борьбы с закрытоугольной глаукомой
Несовершенства лазерной коррекции связаны с рисками необходимости повторной процедуры. В течение первого часа после операции возможно развитие реактивной гипертензии. Также существуют риски получения ожога роговицы и хрусталика.
Хирургическое вмешательство
По сравнению с лазерной коррекцией хирургическая иридэктомия является более травматичной. Операция проводится в условиях микрохирургической операционной с применением общего наркоза.
Иридэктомия связана с рисками возникновения таких осложнений:
- кровоизлияние;
- кровотечение;
- глазная гипертензия;
- воспалительные процессы зрительного аппарата;
- отслойка сетчатки;
- спаечный процесс;
- катаракта;
- появление бликов и световых пятен перед глазами;
- диплопия – двоение.
В течение первого часа после оперативного вмешательства следует лежать на спине. В течение нескольких дней больного может беспокоить светобоязнь, нечеткость и затуманивание зрения.
Особенности питания
Рацион питания при закрытоугольной глаукоме играет огромную роль в процессе выздоровления. Основу диеты должна составлять пища, богатая витаминами, микроэлементами и антиоксидантами. Поговорим о витаминах, необходимых для нормального функционирования зрительного аппарата:
- витамины группы В принимают участие в окислительных процессах нашего организма, а также отвечают за нормальный рост клеток. Источниками витаминов группы В являются такие продукты: мясо, рыба, дрожжи, орехи, молочные продукты;
- аскорбиновая кислота способствует снижению внутриглазного давления. Большое количество витамина С содержится в шпинате, красном перце, свекле, цитрусовых, цветной капусте, красной смородине;
- витамин А замедляет развитие глаукомы. Бета-каротин содержится в овощах и фруктах красного и оранжевого цвета;
- витамин Е известен своими антиоксидантными способностями. Вещество присутствует в свежей зелени, растительных маслах и морской рыбе.
Аскорбиновая кислота снижает показатели внутриглазного давления
Специалисты выделяют список разрешенной и запрещенной пищи. Рекомендовано вводить в свой рацион молочные и кисломолочные продукты, сою, крупы, мясо и рыбу, овощные бульоны, чаи. Отказаться придется от алкоголя, сладостей, специй, газированных напитков, крепкого чая и кофе.
Профилактика
Специалисты разработали методы по предотвращению глаукомы, а именно:
- избегать стрессовых ситуаций, нервного и физического переутомления, а также чрезмерных зрительных нагрузок;
- работа при хорошем освещении;
- отказ от вредных привычек, в частности, курения и злоупотребления алкоголем;
- при ярком солнечном свете надевать очки;
- контролировать показатели артериального давления;
- не поднимать тяжести;
- массаж вокруг глаз, переносицы, носа и висков;
- следить за питанием, строго контролировать потребление поваренной соли.
Итак, узкоугольная глаукома – это коварное и очень опасное заболевание, которое чревато развитием слепоты. Все же заболевание поддается диагностике и лечению. Главное, не запускать проблему, обращаться к специалисту и не заниматься самолечением.
Источник: https://gsproekt.ru/bolezni/zakrytougolnaya-glaukoma
Открытоугольная глаукома – как избежать потери зрения?
Открытоугольная глаукома представляет собой хроническую патологию органов зрения, сопровождаемую повышением внутриглазного давления и постепенной атрофией зрительного нерва, грозящей полной слепотой. Как распознать это заболевание, которое все чаще встречается и у молодых людей, а также, как его лечить, рассмотрим далее.
Закрытоугольная и открытоугольная глаукома – отличия
Известно две формы патологии – глаукома открытоугольная и закрытоугольная. И в том, и в другом случае результатом патологических процессов в тканях глаза становится гибель зрительного нерва, влекущая за собой слепоту. В наших глазах беспрерывно образуется водянистая жидкость, отток которой происходит через отверстие, находящееся между роговицей и радужной оболочкой (фильтрующий угол).
За счет баланса притока и выхода влаги внутри глаз поддерживается особое постоянное давление.
Если вследствие разных причин отток внутриглазной жидкости затрудняется, она начинает скапливаться, что приводит к увеличению давления.
В итоге зрительный нерв и прочие рядом расположенные ткани начинают испытывать постоянную нагрузку, нарушается кровоснабжение, возникает гипоксия, и человек утрачивает зрение.
При открытоугольной глаукоме фильтрующий угол остается таким же широким и открытым, каким должен являться, а препятствие выходу влаги возникает в глубоких слоях глаза. Эта форма болезни развивается медленно, постепенно.
При закрытоугольной глаукоме происходит резкая блокировка отводного канала, т.е. угол передней камеры становится закрытым.
В таком случае внутриглазное давление нарастает стремительно, может возникнуть острый приступ, требующий немедленной помощи.
Открытоугольная глаукома – причины
В зависимости от механизма развития патологии выделяется первичная открытоугольная глаукома и вторичная. Первый вид развивается самостоятельно и связан с генетическими факторами.
Установлено, что склонность к развитию патологии обуславливают особенности строения угла передней камеры глаз.
Наряду с этим, изменения в дренажной системе находятся в некоторой зависимости от нарушений в эндокринной системе, нервной системе, в сосудах. Поэтому болезнь может быть связана с такими патологиями:
Вторичная глаукома формируется на фоне прочих деструктивных или инфекционно-воспалительных заболеваний глаз, последствий травм, ожогов, опухолевых процессов, интоксикаций. Согласно недавним исследованиям, на развитие болезни оказывают влияние и такие факторы, как сидячий образ жизни, отсутствие регулярной физической деятельности, вредные привычки, излишняя масса тела.
Открытоугольная глаукома – степени
С учетом постепенных патологических изменений в тканях глаза, зачастую последовательно развивающихся процессов, открытоугольная глаукома подразделяется на несколько степеней (стадий).
При этом уровень внутриглазного давления может быть нормальным (менее 27 мм.рт.ст.), умеренным (от 28 до 32 мм.рт.ст.) либо высоким (более 33 мм.рт.ст.).
Охарактеризуем все стадии открытоугольной глаукомы.
Открытоугольная глаукома 1 степени
На этой стадии, являющейся начальной, не наблюдается выраженных патологических изменений. Может отмечаться повышенное внутриглазное давление, несущественное изменение поля зрения.
При специальном офтальмологическом осмотре обнаруживается изменения в глазном дне – появление углубления в центре диска зрительного нерва (экскавация).
Если на этой стадии выявляется открытоугольная глаукома, прогноз патологии благоприятный для работоспособности и жизни пациентов.
Открытоугольная глаукома 2 степени
Вторую стадию патологии называют развитой.
Пациенты, у которых диагностируется развитая открытоугольная глаукома, жалобы предъявляют конкретные, и связаны они с сужением периферического поля зрения на более 10 градусов со стороны носа.
Кроме того, на этой стадии уже может отмечаться концентрическое сужение границ поля зрения, не достигающее 15 градусов. При осмотре выявляется, что экскавация диска зрительного нерва доходит до его края.
Открытоугольная глаукома 3 степени
Патологические процессы на данной стадии считаются далеко зашедшими. Вторичная открытоугольная глаукома, выявляемая на этой стадии, считается очень опасной. Дефект зрения усиливается.
Происходит концентрическое уменьшение поля зрения в одном и более сегментах, превышающее 15 градусов. Экскавация диска глазного нерва усугубляется.
Зачастую у пациентов с третьей степенью глаукомы остается трубочное зрение, при котором они смотрят как бы через узкую трубу.
Открытоугольная глаукома 4 степени
Диагностируемая глаукома 4 степени – терминальная стадия болезни. В большинстве случаев человек уже полностью утрачивает зрение на одном или обеих глазах.
Некоторые пациенты еще способны слабо видеть благодаря маленькому «островку» зрительного поля. Помимо того, возможно сохранение светоощущения, однако при неправильном определении проекции световых лучей.
При возможности рассмотрения глазного дна устанавливается атрофия зрительного нерва.
На ранних этапах первичная открытоугольная глаукома симптомы имеет столь невыраженные, что мало кто из пациентов тревожится и обращается к офтальмологу. Насторожить должны следующие признаки, появляющиеся регулярно или время от времени:
- ощущение дискомфорта в глазах, напряженности, сдавленности;
- незначительные болевые ощущение в области глазниц;
- резь в глазах;
- слезотечение;
- покраснение глаз;
- ухудшение зрения в сумерках и темноте;
- появление радужных ореолов при взгляде на источник света;
- затуманивание зрения, появление «сетки» перед взором.
Открытоугольная глаукома – диагностика
Зачастую диагноз «открытоугольная глаукома» устанавливается случайно при плановых профессиональных осмотрах, обследовании в кабинете оптики. В комплекс диагностических мероприятий, когда подозревается открытоугольная глаукома, входят такие исследования:
- измерение давления внутри глазного яблока (особенно информативна суточная диагностика, при которой можно выявить значительные колебания показателей);
- определение размеров хрусталика глаза и передней камеры;
- обследование структуры глазного дна на предмет патологических изменений посредством биомикроскопии;
- периметрия – определение сужения полей зрения;
- оценка рефракции (способности оптической системы преломлять световые лучи);
- гониоскопия – визуализация открытого угла передней камеры глаза, определение усиленной пигментации, повышения плотности и склерозивных изменений в зоне роговично-склеральной трабекулы и пр.
Как лечить открытоугольную глаукому?
С момента, когда будет обнаружена открытоугольная глаукома, лечение обязано проводиться постоянно. Полностью исцелить органы зрения пока что не представляется возможным, но болезнь может контролироваться, и прогрессирование ее удается остановить.
Лечение при открытоугольной глаукоме основывается на консервативных и оперативных методиках, в зависимости от особенностей протекания патологии. Главная врачебная задача при этом – предотвращение либо уменьшение повреждения зрительного нерва.
Для этого требуется:
- снизить внутриглазное давление;
- снизить или устранить гипоксию глазных тканей (особенно диска зрительного нерва);
- восстановить нарушенный метаболизм в глазном яблоке;
- подкорректировать сопутствующие патологии.
На ранних этапах зачастую эффективна консервативная терапия, предусматривающая разные препараты при открытоугольной глаукоме, и местного, и системного действия.
В дополнение к ним иногда используются физиотерапевтические методики, среди которых – электростимуляция диска зрительного нерва.
Если такое лечение достигает хороших результатов, то пациент продолжает его, периодически, не менее двух раз в год обследуясь у офтальмолога. Корректировка лечения может понадобиться при обнаружении ухудшения состояния глазного нерва.
Препараты для лечения открытоугольной глаукомы
В качестве местной терапии применяют глазные капли при открытоугольной глаукоме, которые должны использоваться регулярно, строго по времени. Эти препараты имеют разную направленность действия. Рассмотрим, какие могут назначаться капли при открытоугольной глаукоме (список):
- для снижения продукции внутриглазной жидкости:
- Проксодолол;
- Тимолола малеат;
- Арутимол;
- Дорзоламида гидрохлорид;
- Бетаксолол;
- Азопт;
- Трусопт;
- Бринзоламид;
- для улучшения оттока влаги:
- Пилокарпин;
- Ксалатан;
- Траватан;
- Армин;
- Тосмилен;
- Фосфакол;
- Латанопрост;
- Карбахолин;
- капли комбинированного действия:
- Косопт;
- Фотил;
- Проксофелин;
- Азарга;
- Ксалаком;
- Фотил форте.
Если глазные капли недостаточно контролируют давление внутри гласного яблока, дополнительно прописывают препараты системного действия:
- Клофелин;
- Анаприлин;
- Прозерин;
- Гипотиазид.
Кроме того, для улучшения кровоснабжения зрительного нерва и защиты нервных клеток прописывают сосудистые препараты, антиоксиданты, витамины:
- Кавинтон;
- Глиатилин;
- Мильгамма.
Хирургическое лечение открытоугольной глаукомы
В тяжелых случаях консервативная терапия не приносит должного эффекта, и для снижения внутриглазного давления рекомендуют хирургические методики.
При этом, вне зависимости от вида операции, зрение улучшить и полностью излечиться нельзя.
В случаях, когда диагностируется открытоугольная глаукома 4 степени, операция может быть бесполезной, а при сохранении остаточного зрения даже привести к его полной потере.
Операции подразделяют на два типа:
- лазерные (аргоновая и селективная трабекулопластика, циклоабляция и пр.);
- традиционные хирургические (трабекулэктомия, имплантация дренажной системы, каналопластика и др.).
Источник: https://womanadvice.ru/otkrytougolnaya-glaukoma-kak-izbezhat-poteri-zreniya
Открытоугольная глаукома
Открытоугольная глаукома – это хроническая патология глаз со склонностью к прогрессированию, характеризующаяся повышением внутриглазного давления и поражением зрительного нерва. Клиническая симптоматика представлена снижением остроты зрения и аккомодации, болезненными ощущениями. Основными диагностическими мероприятиями служат тонометрия, гониоскопия, оптическая когерентная томография, периметрия и офтальмоскопия. Составляющими комплексного лечения открытоугольной глаукомы являются методы лазерной хирургии, оперативные вмешательства (синусотрабекулоэктомия, склерэктомия) и консервативная терапия.
Первичную открытоугольную глаукому (ПОУГ) рассматривают как инвалидизирующее заболевание, включающее в себя периодическое или регулярное повышение внутриглазного давления (ВГД) выше индивидуально переносимых значений, нарушение целостности диска зрительного нерва и ганглионарных клеток сетчатки, а также снижение зрения. При открытоугольной глаукоме, в отличие от закрытоугольной, ВГД повышается при открытом угле передней камеры глаза. Согласно данным Всемирной организации здравоохранения (ВОЗ), в мире зарегистрировано более 70 млн. пациентов с открытоугольной глаукомой. На сегодняшний день заболевание стоит на втором месте среди причин потери зрения. Патология наиболее распространена у людей после 60 лет (3-4%). В возрасте после 45 лет ПОУГ диагностируют у 2% населения. Известны редкие случаи развития данной патологии у лиц до 18 лет.
Открытоугольная глаукома
Открытоугольная глаукома относится ряду заболеваний, имеющих генетическую предрасположенность с полигенными механизмами передачи. Данная патология имеет множество предпосылок, но пусковой этиологический фактор ПОУГ не установлен.
Ключевое значение в развитии открытоугольной глаукомы играет функциональная блокада склеральной пазухи.
К ПОУГ приводят такие особенности анатомии глазного яблока, как низкая степень дифференциации или патология крепления склеральной шпоры и цилиарной мышцы, уменьшение угла наклона Шлеммова канала. Данные изменения прогрессируют с возрастом пациента.
Было установлено, что длительный прием глюкокортикоидов, снижая проницаемость трабекулярной сети, угнетает отток водянистой влаги. Следствием является повреждение диска зрительного нерва под воздействием высокого ВГД.
Важным звеном в патогенезе ПОУГ является нарушение механизмов регуляции кровообращения в области диска зрительного нерва.
Склонность к развитию ПОУГ возрастает у пациентов с атеросклерозом, гипертонической болезнью, сахарным диабетом, миопией, а также патологическими состояниями, сопровождающимися нарушением метаболизма.
С клинической точки зрения выделяют такие формы открытоугольной глаукомы, как простая первичная открытоугольная глаукома, псевдоэксфолиативная открытоугольная глаукома, пигментная глаукома и глаукома нормального давления.
Простая первичная открытоугольня глаукома приводит к поражению обоих глаз. На ранних этапах развития патология характеризуется бессимптомным течением.
Далее присоединяются такие субъективные симптомы, как круги радуги при фиксации взгляда на прямые лучи света, снижение аккомодации, туман и мерцание перед глазами.
При превышении толерантных значений ВГД пациенты предъявляют жалобы на головную боль с иррадиацией в глаза и надбровные дуги.
Псевдоэксфолиативная форма открытоугольной глаукомы характерна для пациентов, у которых в анамнезе наблюдается эксфолиативный синдром. При данной патологии происходит отложение тонкого слоя амилоидоподобного вещества в области структур переднего полюса глазного яблока.
Псевдоэксфолиативная глаукома является причиной поражения глаз в разной степени. Патогномоничными симптомами болезни являются изменение контура зрачка, депигментация центральной части радужки, факодонез (дрожь хрусталика при движениях глаз).
Характерны более высокие значения ВГД, чем при других формах заболевания, и прогредиентность течения.
Пигментная глаукома развивается в результате занесения током жидкости пигмента радужки в зону роговично-склеральной перегородки. Нарушение циркуляции водянистой влаги является предпосылкой к повышению давления.
Глаукома нормального давления наблюдается после 35 лет. Поражение обоих глаз происходит в разной степени. Классическая клиника глаукомы развивается при нормальных значениях ВГД и открытом угле передней камеры. Триггером выступает артериальная гипертензия на фоне спазма крупных сосудов.
Ключевое значение в диагностике заболевания играет измерение внутриглазного давления при помощи таких методик, как тонометрия, эластотонометрия и суточная тонометрия, которая позволяет фиксировать изменения ВГД на протяжении дня. Также необходимо обследовать структуры глазного дна, поле зрения и угол передней камеры глаза.
Метод гониоскопии позволяет визуализировать открытый угол передней камеры глаза, средней ширины, усиленную пигментацию, повышение плотности и развитие склерозивных изменений в области роговично-склеральной трабекулы.
Методом периметрии определяется сужение полей зрения. Причиной выступает появление парацентральных скотом, скотомы Бьерума и увеличение диаметра слепого пятна.
Сужение развивается с носовой половины и на терминальных этапах заболевания возникает полная слепота.
При проведении офтальмоскопии наблюдается бледность и расширение границ сосудистой воронки диска зрительного нерва.
Прогрессирование патологии приводит к атрофии второй пары черепных нервов и сосудистых сплетений глазного яблока с последующим развитием кольца препапилярной атрофии.
Более детально оценить степень патологического процесса в области данных структур можно при помощи оптической когерентной томографии и лазерной сканирующей офтальмоскопии. Дифференциальный диагноз ПОУГ следует проводить с сенильной катарактой.
Первым этапом в этиотропном лечении открытоугольной глаукомы является гипотензивная терапия. Для этого назначают препараты для улучшения оттока внутриглазной жидкости группы простагландинов (латанопрост, травопрост) и М-холиномиметиков (пилокарпина гидрохлорид).
С целью уменьшения продукции внутриглазной жидкости эффективно назначение адреноблокаторов (тимолол, проксодолол), ингибиторов карбоангидразы (диакарб), альфа-2-агонистов (бримонидин). Способствуют снижению ВГД осмотические диуретики (маннитол).
В качестве нейропротекторной терапии используют витаминные препараты и флавоноиды (альфа-токоферол, гамма-аминомаслянная кислота), блокаторы каналов кальция (нифедипин) и неферментные антиоксиданты (этилметилгидроксипиридина сукцинат).
Лазерные методы лечение имеют ограниченные показания при открытоугольной глаукоме. Лазерная иридэктомия показана при наличии узкого роговично-склерального угла.
Лазерная трабекулопластика применяется только при низкой эффективности консервативной терапии.
Оперативное вмешательство при открытоугольной глаукоме заключается в проведении синустрабекулоэктомии, которая относится к числу непроникающих фильтрующих операций.
На протяжении первых 10 дней после оперативного вмешательства следует отказаться от употребления соленой и маринованной пищи, а также алкогольных напитков.
Пациентам необходимо избегать попадания воды в область оперативного вмешательства, нельзя тереть глаз. В данный период рекомендовано спать на противоположном по отношению к операционной ране боку и ограничить физическую активность.
По окончании реабилитационного периода необходимо 2 раза в год проходить осмотр у врача-офтальмолога.
Современные методы офтальмологии не могут обеспечить полного выздоровления пациентов с глаукомой, но лечение является необходимым, т. к.
данная патология характеризуется прогрессирующим течением и на терминальных стадиях заболевания приводит к необратимой потере зрения. Прогноз при глаукоме на ранних стадиях благоприятен для жизни и работоспособности.
Основанием для установления группы инвалидности является резкое снижение остроты зрения.
Профилактика ПОУГ сводится к регулярному осмотру у офтальмолога пациентов после 40 лет, а также всех лиц, входящих в зону риска. Все пациенты с установленным диагнозом «глаукома» должны находиться на диспансерном учете и посещать офтальмолога 1 раз в 2-3 месяца.
Источник: https://www.KrasotaiMedicina.ru/diseases/ophthalmology/open-angle-glaucoma
Глаукома открытоугольная и закрытоугольная: отличия в симптомах и лечении патологии
Глаукома — распространенное заболевание, которое является главной причиной слепоты у каждого пятого пациента. Кроме того, предугадать или предупредить его сегодня невозможно. Патология возникает самостоятельно, даже на фоне полного благополучия.
- Поделиться
- Твитнуть
- Поделиться
- Класснуть
- Отправить
- Вотсапнуть
Немного о заболевании
Глаукома – это целая группа хронических глазных заболеваний (около 60), при которых нормальная циркуляция водянистой влаги в камерах глаза нарушается, выражается это в повышении внутриглазного давления (ВГД). На этом фоне происходит постепенная потеря зрения от периферии к центру с синдромом туннельного зрения.
Болезнь занимает второе место среди заболеваний глаз, ведущих к полной слепоте.
Глаз имеет две камеры — переднюю, в которой происходит отток внутриглазной жидкости (ВГЖ), и заднюю, в которой водянистая влага вырабатывается цилиарными клетками из крови. Между ними расположены радужка и хрусталик.
В норме ВГЖ постоянно циркулирует по 2 камерам, обновляясь и поддерживаясь в определенном объеме гидратационной системой глаза. Но если на пути ее появляется препятствие для оттока в дренажной системе, начинаются проблемы.
Отток затрудняется, повышается внутриглазное давление (ВГД) и клетки сетчатки глаза начинают разрушаться. За ними следует поражение волокон зрительного нерва (нейропатия глаукомная), завершающаяся его атрофией. С этим поражением перестают поступать сигналы в головной мозг из зрительного аппарата.
Острота зрения падает и зона видимости становится ограниченной – туннельный синдром. Смещаются хрусталик и роговица, сдавливаются сосуды глаза.
Важно! Коварство глаукомы в ее бессимптомности на всех этапах, кроме терминального.
Частота возникновения
Первичная закрытоугольная глаукома (ЗОУГ) встречается редко (в 2-3 случаях из 10).
У азиатов чаще: у 8 больных из 10. Соотношение пациентов женского и мужского пола составляет 3:1.
Самой распространенной в мире является первичная открытоугольная глаукома (ПОУГ) — от 75 до 90% всей первичной глаукомы (ПГ). Ею страдает около 1% всего населения. Наиболее часто эта форма встречается в Великобритании.
Если до 55 лет глаукома встречается всего в 7% случаев, то после – заболеваемость составляет уже 44%.
После 75 лет глаукома — спутница каждого второго человека.
В настоящее время насчитывается более 1 млн. больных глаукомой. И эта статистика неполная.
Каждый год заболевает 1 человек на тысячу населения. Если 10 лет назад диагноз, в основном, выставлялся пациентам старше 60-65 лет (2-3% населения), сейчас это происходит уже в 40-45 лет (0,1% населения).
Источник: https://proglaza.net/zabolevaniya/glaukoma-otkrytougolnaya-i-zakrytougolnaya-otlichiya
Открытоугольная глаукома: как её выявить и как вылечить
Открытоугольная глаукома – это заболевание органа зрения с прогредиентным течением, которое связано с повышением уровня внутриглазного давления и повреждением зрительного нерва.
Симптомы этой патологии характеризуются ухудшением зрения, нарушением способности к аккомодации, а также наличием болевых ощущений.
Диагностика этого заболевания основывается на результатах измерения внутриглазного давления, гониоскопии, периметрии, томографии, а также офтальмоскопии. Лечение включает в себя как консервативные методы, так и хирургические.
Открытоугольная глаукома, возникающая первично, считается инвалидизирующей патологией.
Возникает она на фоне периодического превышения внутриглазным давлением нормальных значений, что сопровождается нарушением структуры диска второй пары черепных нервов и входящих в состав сетчатки элементов. Эти явления в итоге приводят к снижению зрения.
Данный вид заболевания отличается от закрытоугольной глаукомы тем, что в данном случае повышение давления внутри глаза имеется при открытой дренажной системе органа.
На данный момент зарегистрировано более 70 миллионов пациентов с этой патологией. По статистике чаще болеют люди старше 60 лет. Однако риск развития заболевания повышен у лиц 45 лет и старше. В некоторых случаях глаукома может развиваться у молодых людей и подростков.
Причины
Установлено, что в развитии открытоугольной глаукомы большую роль играет наследственная предрасположенность. Передается это состояние по полигенному механизму. Кроме генетического фактора в развитии заболевания играет роль большое количество предпосылок. Тем не менее, в настоящее время не установлен конкретный этиологический фактор.
Риск заболевания повышается при наличии таких особенностей строения органа зрения, как нарушение крепления цилиарной мышцы и склеральной шпоры, меньший угол наклона Шлеммова канала, а также функциональное перекрытие склеральной пазухи. Все эти изменения в анатомии глазного яблока становятся более выраженными с возрастом пациента, чем определяется большая предрасположенность к глаукоме у пожилых людей.
Открытоугольная глаукома может развиваться на фоне приема глюкокортикоидов, которые затрудняют отток водянистой влаги из-за уменьшения проницаемости трабекулярной сети.
Установлена также большая роль в развитии заболевания вследствие ухудшения кровоснабжения диска зрительного нерва.
Повышен риск глаукомы у пациентов с такими болезнями, как атеросклероз, гипертоническая болезнь, миопия, сахарный диабет и другими патологиями, связанными с нарушением обмена веществ.
Симптомы
В зависимости от клинических проявлений открытоугольная глаукома делится на четыре разновидности:
- простая первичная глаукома;
- псевдоэксфолиативная;
- пигментная;
- глаукома нормального давления.
Первый тип заболевания характеризуется симметричным поражением обоих глаз. В начале развития заболевание никак себя не проявляет, постепенно пациент начинает отмечать появление симптомов, связанных с нарушением зрения.
Чаще всего больные жалуются на нарушение аккомодации, «туман» перед глазами, мерцание, искажение изображения при взгляде на источник света и др.
Если внутриглазное давление превышает переносимые значения, появляется головная боль, болезненные ощущения в глазных яблоках, надбровных дугах.
Второй тип глаукомы наблюдается у пациентов, имеющих в анамнезе эксфолиативный синдром. Часто это пожилые люди, а также пациенты, страдающие от других офтальмологических заболеваний. Псевдоэксфолиативная глаукома характеризуется образованием на переднем полюсе глазного яблока вещества, по строению подобного белку амилоиду.
Пигментная глаукома возникает в случае попадания пигмента радужной оболочки в область роговично-склеральной перегородки. Происходит закупорка дренажной системы, нарушается отток из передней камеры глаза, что приводит к повышению давления внутри органа зрения.
Четвертый тип глаукомы чаще диагностируется у пациентов в возрасте более 35 лет. Отмечается появлением классических симптомов заболевания при нормальном уровне внутриглазного давления.
При этом угол передней камеры открыт. В отличие от других типов заболевания, наблюдается несимметричной поражение глаз.
Причиной такой патологии является артериальная гипертензия в сочетании со спазмом крупных сосудов.
Диагностика
В основе диагностики этого заболевания лежит комплекс, включающий в себя измерение давления внутри глаза. Для этого проводят контактную тонометрию или эластотонометрию.
Возможно также проведение суточной тонометрии, которая позволяет оценить динамику колебания внутриглазного давления. Кроме того, исследуют поля зрения, глазное дно.
Необходимо также определить угол передней камеры, для чего проводят гониоскопию.
При глаукоме с открытой дренажной системой органа зрения этот метод исследования дает следующие результаты:
- открытый угол передней камеры глаза;
- средняя ширина;
- повышенная плотность;
- усиленная пигментация;
- наличие склеротических изменений в зоне роговично-склеральной трабекулы.
По данным периметрии определяется сужение полей зрения из-за наличия различных скотом – парацентральных и скотом Бьерума. Также возможно увеличение размеров слепого пятна. Чаще всего сужение полей зрения отмечается на носовой половине, постепенно поражаются и периферические отделы, а на терминальном этапе возникает полная слепота.
Офтальмоскопия показывает следующие изменения:
- расширение границ диска зрительного нерва;
- бледность сосудистой воронки.
При прогрессировании заболевания возможна атрофия сосудистых сплетений глаза и нервов. Результатом таких изменений в последующем является образование кольца препапиллярной атрофии. Более точно определить степень развития патологических изменений можно благодаря лазерной сканирующей офтальмоскопии или оптической когерентной томографии.
Открытоугольная глаукома дифференцируется со старческой катарактой.
Лечение
Терапия этого заболевания включает в себя несколько этапов. На ранних стадиях развития патологических изменений проводят терапию, направленную на снижение внутриглазного давления. Для этого используют средства, улучшающие циркуляцию жидкости – М-холиномиметики (пилокарпин) и простагландины (латанопрост).
Другой путь снижения давления в передней камере глаза – уменьшение объема образующейся жидкости. Для это применяют адреноблокаторы, ингибиторы карбоангидразы и альфа-2-агонисты. Возможно также назначение мочегонных средств. Для восстановления пораженной нервной ткани используют препараты витаминов, флавоноиды, блокаторы кальциевых каналов, антиоксиданты.
При открытоугольной глаукоме возможно проведение также лазерных методов лечения – иридэктомии, трабекулопластики. Первый метод показан в случае сужения роговично-склерального угла. Второй используют только в случае отсутствия эффекта от консервативного лечения. Офтальмохирургическое лечение (синустрабекулэктомия) проводится нечасто.
В настоящее время лечебные процедуры полностью не излечивают пациента, но дают возможность замедлить скорость прогрессирования патологических изменений, снизить выраженность клинических проявлений и улучшить качество жизни.
Профилактика
Так как вероятность развития заболевания напрямую связана с возрастом, то следует уделять большое внимание профилактике пациентам старше 40 лет и всем людям, имеющим факторы риска.
Необходимо регулярно посещать офтальмолога, проводить измерение внутриглазного давления.
Пациенты, которым был поставлен диагноз глаукомы, находятся на диспансерном учете и должны проходить офтальмологическое обследование 4 раза в год.
Лечение открытоугольной глаукомы в Санкт-Петербурге
Начало лечения этой патологии не стоит откладывать, так как это грозит развитием тяжелых осложнений, потерей зрения. Специалисты клиники «Окодент» помогут выявить это заболевание на ранних стадиях и назначат комплекс лечебных мероприятий на основе с причиной, вызвавшей начало болезни.
Выявление глаукомы в клинике проводится на современной аппаратуре, благодаря чему определить наличие патологии можно за короткий промежуток времени, не тратя время на ожидание в очередях. Индивидуальный подход к каждому пациенту позволяет нам лечить каждого в соответствии с особенностями его организма и типа заболевания.
Наши специалисты имеют достаточно опыта в выявлении и лечении глаукомы, владеют навыками как лазерной, так и хирургической коррекции этой патологии.
Более подробно узнать о предоставляемых клиникой услугах и ценах можно на сайте: https://okodent.ru/services/oftalmologiya/
Источник: https://okodent.ru/info/articles/otkrytougolnaya-glaukoma-prichiny-simptomy-i-lechenie/