Что такое дакриоцистит
Слезотечение, гнойные выделения из глаз, появление красной, отечной выпуклости в уголке глаза — все это симптомы, указывающие на нарушение работы слезного аппарата. Что такое дакриоцистит у ребенка или взрослого человека? Это воспаление слезного мешка за счет проникновения бактериальной или вирусной инфекции.
Слезный аппарат выполняет крайне важную функцию для сохранения здоровья глаз, ведь слеза:
- омывает глаз, создает на нем особую пленку, защищающую глаз от пересыхания;
- выполняет роль естественной линзы, влияющей на остроту зрения;
- уничтожает попавшие на оболочку глаза микробы;
- смывает частички пыли, пыльцы и другие инородные тела.
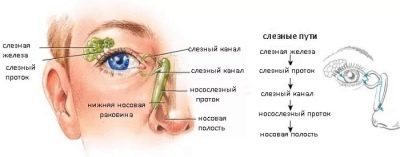
Слезная жидкость вырабатывается слезной железой и небольшими железками, находящимися в конъюнктивальном мешке. Выполнив свою работу, слеза отводится в полость носа через сложную структуру.
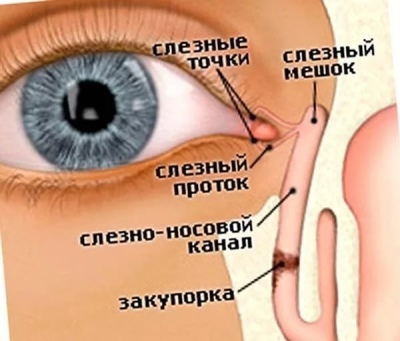
Слезная жидкость поступает в слезные точки — отверстия слезных канальцев, которые проходят в слезный мешок.
Из слезного мешка отработанная слеза выводится по носослезному протоку в полость носа, где она стекает по носоглотке вниз — мы ее регулярно проглатываем, даже не замечая.
Именно с нарушением работы слезоотводящего аппарата связано большинство проблем, возникающих у малышей. Одной из самых распространенных болезней является дакриоцистит — воспаление слезного мешка.
Дакриоцистит возникает из-за нарушения в проходимости носослезного канала, по которому жидкость выводится в полость носа.
Вспомните, как вы недавно резали лук. От него не только глаза слезятся, но и из носа начинает течь. Когда мы плачем, то и носом хлюпаем. Такое состояние возникает как раз из-за того, что слеза, активно вырабатываясь, выводится в полость носа.
А теперь представьте, что будет, если этот путь ей закрыт. Слеза, смывшая с глаза всю гадость, не может эвакуироваться. Она застаивается в слезном мешке, и создается отличная среда для размножения микробов.
Возникает воспалительный процесс, который быстро переходит в гнойный.
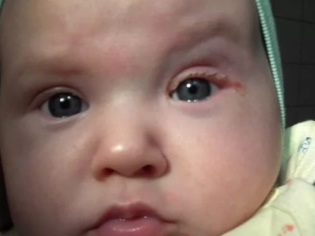
Дакриоцистит глаза у новорожденного: причины и симптомы (с фото)
Существует особый вид данной патологии — дакриоцистит у новорожденных, при рождении у ребенка рядом с отверстием слезного канала находится особая пленка. С первым вздохом новорожденного она разрывается. Но иногда случается так, пленка остается на месте — она и мешает нормальному оттоку слезы.
Дакриоцистит глаза у новорожденного встречается у 10-15% младенцев. Заболевание начинает активно себя проявлять через 1,5-2 месяца после рождения ребенка.
В редких случаях дакриоцистит новорожденных возникает из-за аномалии слезного мешка, неправильного строения или отсутствия части слезного протока, травм, инфекционных заболеваний. Другие причины дакриоцистита у новорожденных – проникновение инфекции, травма слезного мешка.
Необходимо срочно отвести ребенка к врачу, если у него появились следующие симптомы:
- возникает слезотечение и слезостояние — глаза постоянно «на мокром месте»
- при нажатии на слезный мешок выделяется слизь или гной;
- внутренний уголок глаза отекает и краснеет;
- возникает болезненность во внутреннем уголке глаза;
- отекают веки;
- может возникнуть общая слабость, повышение температуры тела, головная боль.
Не путайте дакриоцистит с конъюнктивитом!
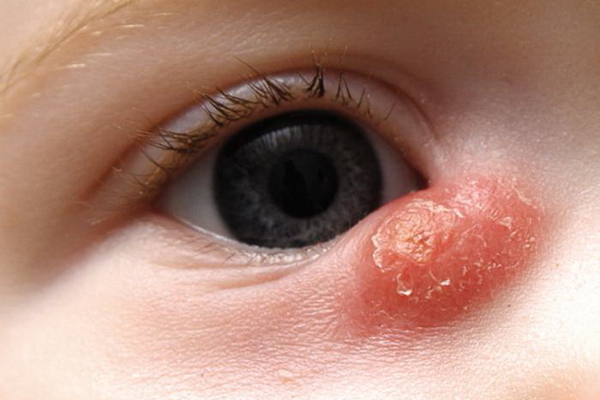
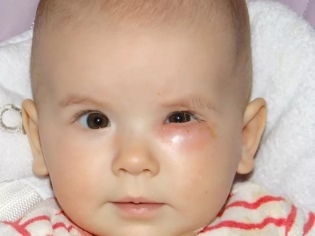
Посмотрите, как выглядит дакриоцистит у новорожденных на фото, где проиллюстрированы типичные клинические признаки:
Симптомы воспаления слезного мешка (дакриоцистита)
Некоторые мамы моих маленьких пациентов приводят ребенка на прием уже тогда, когда болезнь, как говорится, цветет пышным цветом.
А происходит так потому, что долгое время мамочки пытались вылечить болезнь самостоятельно, на дому, с помощью нерецептурных противовоспалительных препаратов, приняв симптомы воспаления слезного мешка за конъюнктивит.
Но при конъюнктивите нет слезостояния, не увеличивается количество гноя при надавливании на слезный мешок.
Еще одной распространенной ошибкой является массаж области слезного мешка. При нарушении проходимости слезного канала единственное, чего можно добиться таким «лечением», — усиление и большее распространение гнойно-воспалительного процесса.
Не занимайтесь самодиагностикой и самолечением! Дакриоцистит (и конъюнктивит тоже) нельзя лечить первыми попавшимися в аптеке или вычитанными в интернете препаратами. Кроме того, от дакриоцистита одними противовоспалительными средствами не избавиться. Помните, что гной в глазу — это крайне опасно! Бегите к врачу при первых признаках заболевания.
Все дело в том, что слезный мешок, в котором скапливается слеза, осуществляет функцию насоса. Когда мы моргаем, он сжимается и разжимается, откачивая слезную жидкость в носослезный проток.
Если же острый дакриоцистит долгое время находится без лечения, то под воздействием гнойно-воспалительного процесса слезный мешок становится дряблым, теряет свои насосные функции.
Это приводит к тому, что даже после успешного лечения острого дакриоцистита ребенок и дальше будет иметь высокий риск повторного возникновения болезни из-за застойных явлений в слезном мешке. если появились клинические симптомы дакриоцистита, немедленно обратитесь за медицинской помощью к окулисту.
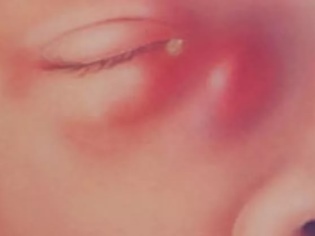
Острый дакриоцистит без лечения может перейти в флегмонозную форму — сильнейшее гнойное воспаление, грозящее потерей глазного яблока.
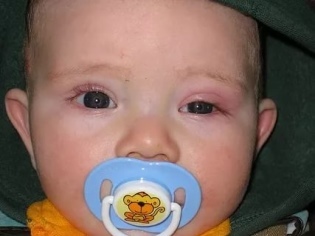
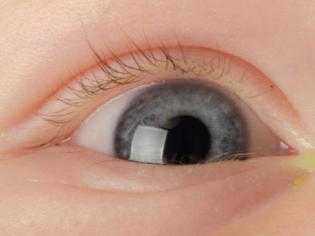
Посмотрите, как выглядит воспаление слезного мешка — на фото показаны характерные клинические симптомы:
Диагностика дакриоцистита
Дакриоцистит начинает активно проявлять себя в 2 месяца жизни ребенка — в это время у младенца начинает активно вырабатываться слезная жидкость.
Основным диагностическим тестом при дакриоцистите является проверка проходимости слезоотводящих путей с помощью красителя. Не бойтесь, эта процедура безболезненна и безвредна для малыша.
В больной глаз при диагностике закапывается специальный краситель, а затем врач оценивает скорость, с которой красящая жидкость полностью эвакуируется из конъюнктивиальной полости. Если краситель не уходит более чем за 2 минуты — налицо проблемы с отведением слезной жидкости.
Также врач проведет общий осмотр глаз. У детей после 3 лет проверяется острота зрения с помощью специальных таблиц.
Перед операцией малыш должен пройти консультации кардиолога, педиатра и ЛОРа.
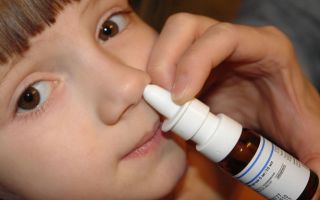
Лечение острого дакриоцистита (воспаления слезного мешка) каплями
В лечении острого дакриоцистита применяются как медикаментозные средства, так и хирургическое вмешательство — зондирование носослезного протока.
Даже если заболевание было обнаружено сразу же после рождения малыша, необходимо подождать с операцией — есть шанс, что пленочка, мешающая оттоку слезной жидкости, рассосется. В ожидании этого процесса либо времени операции назначаются противовоспалительные препараты, которые способствуют устранению гнойного процесса.
Однако хочу предупредить вас, родители. Часто встречаются пациенты, которым врачи в поликлинике выписывают колларгол. Не используйте этот препарат. Во всем мире он запрещен к применению! Допустимые капли для лечения дакриоцистита – альбуцид, сульфацил натрия, левомицетин и другие.
Также абсолютно не помогают разнообразные массажи, которые почему-то до сих пор назначаются детям, хотя отсутствие результатов при данном методе уже давно доказано.
Если же патология сохранилась, ребенку необходимо провести зондирование носослезного протока — это самый эффективный способ лечения лечение воспаление слезного мешка без риска развития осложнений.
Оптимальный возраст для хирургического лечения дакриоцистита — 5—6 месяцев.
Зондирование — это манипуляции специальными зондами, с помощью которых врач проходит всю протяженность дренажной системы глаза, устраняя все препятствия.
Процедура требует высокой точности, тщательного контроля за прохождением зонда с учетом индивидуальных особенностей анатомического строения слезных путей, поэтому доверить подобную операцию можно только высококвалифицированному специалисту.
Любая осечка — и могут сформироваться серьезные осложнения: свищи и ложные ходы.
И помните, что у младенцев все части слезоотводящего аппарата — буквально микроскопические, выполнять манипуляции должен именно детский офтальмолог с хорошим стажем, для которого привычно действие в таком поле.
Если зондирование проведено правильно, то достаточно одной-единственной процедуры!
В некоторых клиниках до сих пор зондируют как в XIX веке! На живую, без контроля. Конечно же, это приводит к осложнениям. Ребенок испугался, почувствовал боль, рука горе-врача дрогнула — в результате есть тяжелые последствия, а сама проблема не решена.
Встречаются пациенты, которым ранее было безуспешно проведено 3, 5 и даже 10 зондирований! Бесследно такие издевательства над слезоотводящими путями не проходят.
Поэтому прежде, чем решиться сделать эту операцию своему грудному ребенку, тщательно выберите клинику для лечения.
Вот какие требования должны выдвигаться к операции:
- Выполнение операции в условиях медикаментозного сна — процедура зондирования требует высокой точности во всех манипуляциях. От бодрствующего ребенка невозможно добиться полной неподвижности, а значит, техника выполнения вмешательства может пострадать от любого, даже самого незаметного движения. Кроме того, любые хирургические вмешательства на глазах; для бодрствующего ребенка — огромный стресс. Поэтому медикаментозный сон — отличный выход: ребенок отдыхает, а офтальмохирург работает. Не бойтесь применения такого способа лечения, ведь для ребенка вся процедура, проходит как комфортный сон.
- Полный контроль перемещения зонда по слёзным путям с учетом их анатомического строения.
- Проверка эффективности процедуры сразу после её выполнения.
На последнем пункте стоит остановиться подробнее. Именно отсутствие такого теста приводит к необходимости повторных операций. Важно сразу после процедуры выполнить промывание протока контрастным веществом—это позволит однозначно убедиться в том, что проходимость слёзных путей полностью восстановлена.
Ребенка после процедуры зондирования выписывают домой в тот же день.
Лечение дакриоцистита у новорожденных детей
Такой порядок хирургического вмешательства для лечения дакриоцистита производится при стандартной форме непроходимости носослезного протока, когда по каким-то причинам у новорожденного не исчезла пленка, его закрывающая.
Но существуют и другие формы непроходимости носослезного протока: при аномалии строения слезных путей или в случае формирования ложных путей при неправильно проведенном зондировании.
И эти варианты дакриоцистита поддаются лечению с полным избавлением от проблемы.
Однако хирургическое вмешательство требует особого оснащения операционной, высокой квалификации хирурга и совместной работы с ЛОР-специалистом.
Устье носослезного канала открывается в нижнюю носовую раковину. И бывает такая форма непроходимости, которая возникает из-за сильной кривизны этой раковины — устье попросту ей сдавливается, перекрывается отток слезы в носовую полость. В этом случае обычное зондирование не поможет.
Операция для лечения дакриоцистита у новорожденных проводится вместе с ЛОР-специалистом — под контроль, с помощью особых эндоназальных видеоприборов, берется вся дренажная система, нос и носоглотка. С помощью этого прибора ЛОР входит в нижнюю носовую раковину и определяет проблему.
Если устье носослезного протока действительно ущемлено, то необходимо, провести стентирование.
Специальный стент ставится через начало хода, а ЛОР контролирует его правильное размещение снизу. Стентирование расширяет носослезный проток, препятствует его ущемлению и обеспечивает нормальный отток слезы. Далее проводится формирование нижней части носослёзного канала и восстанавливается его проходимость.
Также во время операции ЛОР-врач выравнивает нижнюю носовую раковину, чтобы проблема больше не возникала. Кстати, таким образом решается и проблема нарушения носового дыхания, ведь искривление носовой раковины неизбежно приводит к этому дефекту. Стент ставится на время и после удачного заживления удаляется.
Еще одна форма дакриоцистита возникает вследствие врожденной аномалии — атрезии носослезного канала. В этом случае проход недоразвит и не имеет сообщения с носовой полостью. При этой проблеме для лечения дакриоцистита у детей также применяется стентирование под эндоназальным контролем.
Офтальмохирург сверху через носослезный проток с помощью световода подсвечивает то место, где нужно сделать отверстие, а ЛОР-врач в этой точке, на границе верхней и средней носовых раковин, формирует микроскопическое устье. Затем в сформированное устье вводится стент, благодаря которому образуется полная проходимость носослезного канала.
После полного заживления стент удаляется.
Перечисленные выше операции, были разработаны именно так, чтобы до минимума снизить их травматичность и восстановить физиологический, естественный отток слезы. Хирургическое вмешательство проводится под легким наркозом.
А в завершении операции обязательно выполняется контроль с помощью контрастного вещества. Все это помогает за один раз выполнить хирургическое вмешательство с невероятной точностью, эффективностью и без риска осложнений.
Больше нет необходимости в варварских операциях с сомнительными эффектами (которые, к сожалению, применяются где-то и по сей день) по удалению слезного мешка, в очень травматичной дакриоцисториностомии с наружным доступом.
Посмотрите на видео лечение дакриоцистита с помощью глазных капель с антибактериальным компонентом, массажа и применения методов физиотерапии:
Источник: http://LechimDetok.ru/bolezni-glaz/dakriotsistit-prichiny-simptomy-i-lechenie-11656.html
Дакриоцистит у детей
Слезящиеся и загноившиеся глазки у ребенка — зрелище не для слабонервных родителей. Даже без специальных медицинских познаний мамам и папам понятно, что в этой ситуации нужно что-то делать. Прочитав эту статью, вы узнаете об одной из причин — дакриоцистите у детей, а также о том, как помочь малышу.
Дактриоцистит — воспаление, которое возникает в особом органе, функция которого заключается в накапливании слез (слезном мешке). Этот орган расположен между носом и внутренним углом глазных век.
Слезы вырабатываются у всех людей – в качестве естественного, природой предусмотренного антисептика и защитного механизма для органов зрения.
Излишки этой жидкости в норме оттекают по носослезному каналу в полость носа и выходят наружу.
Если просвет этого носослезного канала нарушен, то отток весьма затруднен. Слезы скапливаются в мешке – в уголке глаза, именно поэтому глаза выглядят слезящимися. Воспаление и загноение происходят из-за размножения патогенных бактерий. Застойная биологически активная жидкость для них — отличная среда для размножения.
Вызвать воспалительные изменения в слезном мешочке могут травмы глаз, инфицирование глаз, а сужение носослезного канала — последствие заболеваний глаз или врожденная особенность новорожденных. Именно поэтому дакриоцистит очень часто называют недугом новорожденных.
В офтальмологии эти две разновидности одного недуга решили не объединять, поскольку дакриоцистит новорожденных — проблема более физиологическая, которая решается по мере роста ребенка. А дакриоцистит вообще (например, у детей более старшего возраста) — патология, с которой придется бороться совершенно по другой схеме.
Дакриоцистит, который происходит не у грудничков, может быть острым и хроническим. Причем в острой форме нередко возникает флегмона или абсцесс слезного мешка.
У новорожденных носослезные канальца очень узкие, слезоотведение нарушается из-за врожденной недоразвитости слезных путей, нерассосавшейся в срок желатинозной пробки. Дакриоцистит новорожденных считается самым благоприятным с точки зрения прогнозов, поскольку он зачастую проходит самостоятельно, без серьезных терапевтических мер.
У детей более старшего возраста риск развития непроходимости и частичной непроходимости носослезного канала увеличивается в период заболеваемости ОРВИ или гриппом, а также другими респираторными недугами, при которых возникают отеки тканей в носоглотке.
Непроходимость слезных путей может появиться как следствие хронического или затяжного насморка, при аденоидите, при аллергическом насморке, а также при бактериальной инфекции.
Если у ребенка имеется искривление носовой перегородки, которое произошло из-за перелома костей носа, если у него имеются полипы в носу, риск развития дакриоцистита существенно возрастает.
Механизм развития болезни примерно одинаковый (вне зависимости от первоначальной причины): сначала из-за отечности нарушается проходимость слезного канальца, потом в нем и слезном мешке скапливаются слезы. Защитные свойства из-за отсутствия циркуляции теряются довольно быстро.
Дальше все зависит от того, какой болезнетворный микроорганизм обоснуется в этой благоприятной для развития среде. Это может быть и вирусный агент, и бактериальная флора, и паразиты, и даже хламидия.
В ответ на застой жидкости слезный мешок начинает растягиваться, увеличиваться в размерах, так формируется абсцесс или флегмона.
У дакриоцистита симптомы довольно специфичны, и перепутать их с признаками других глазных заболеваний довольно сложно. Обычно у детей заболевание носит односторонний характер – заболевает только один глаз. Лишь в 3% случаев дакриоцистит бывает двусторонним.
Хроническая форма недуга проявляется повышенным слезотечением, а также некоторой визуальной припухлостью слезного мешка. Если легко надавить на эту припухлость, может начать выделяться мутноватая или гнойная жидкость.
Последствия такой формы дакриоцистита могут быть довольно печальными, поскольку воспалительные процессы могут перейти на другие оболочки органов зрения, и ребенку поставят такие диагнозы, как кератит, блефарит, конъюнктивит. Может образоваться бельмо.
В острой форме дакриоцистит проявляется более ярко. Краснеет и отекает веко, область увеличенного и воспаленного слезного мешка (во внутреннем уголке глаза) становится болезненной на ощупь. Отек может быть таким обширным, что охватит и верхнее, и нижнее веко, и ребенок не сможет открыть глаз.
Определить истинный очаг воспаления в некоторых случаях достаточно сложно, поскольку четких границ он не имеет, может «разливаться» и на орбиту глаза, и на щеку, и на часть носа. Ребенок жалуется на плохое самочувствие, может подняться температура, начаться озноб, вероятны признаки лихорадки и интоксикации.
Такое состояние обычно длится несколько дней, после чего кожа в районе слезного мешка начинает менять цвет, она желтеет и становится более мягкой. Так начинает формироваться абсцесс. В большинстве случаев он вскрывается самостоятельно, но тут кроется новая опасность — гной может распространиться на клетчатку и вызвать флегмону.
У новорожденных детей дакриоцистит протекает менее выраженно. При нем не повышается температура, обычно не формируется абсцесс. Родители могут замечать, что у малыша «закисает» глазик.
Особенно это заметно утром, после продолжительного ночного сна. Глазки младенца слезятся, становятся мутноватыми. При легком нажатии на слезный мешочек может выделиться незначительное количество мутного секрета, иногда — гноя.
Закупорка носослезного канала и последующее воспаление слезного мешка не является заразным недугом. Хотя при обнаружении признаков, описанных выше, родители обязательно должны отвести ребенка на прием к врачу-офтальмологу.
Родителям бывает довольно сложно самостоятельно осуществить осмотр ребенка, поскольку малыш может отчаянно сопротивляться попыткам надавить на воспаленный слезный мешок. Впрочем, далеко не каждая мама рискнет это делать самостоятельно. Поэтому осмотр врач-офтальмолог всегда начинает с пальпации слезного мешочка и определения характера выделений.
Чтобы подтвердить диагноз, используют специальную методику, которая получила название «канальцевая проба Веста». Носовой ход со стороны пораженного глаза плотно закрывают ватным тампоном, а в глаз закапывают контрастный препарат (раствор колларгола).
При проходимости канальца уже через минуту-другую на ватном тампоне появляются следы красящего вещества. При непроходимости вата остается чистой.
При затрудненной циркуляции, которая бывает при сужении слезного канальца, следы колларгола на тампоне проявляются с большим опозданием.
Именно поэтому пробу Веста оценивают не только через 2-3 минуты, но и через 15 минут, если на тампоне в первый раз не было следов красителя.
Чтобы определить протяженность закупорки или сужения, врачи могут провести диагностическое зондирование. Во время процедуры будут промывать слезный канал. Если жидкость будет вытекать только из глазика и не попадать в нос, врачи смогут определить, на каком уровне возникло препятствие.
Если дакриоцистит подтверждается, то врачу понадобится выяснить еще один важный нюанс — какой микроб или вирус начал размножение в переполненном слезном мешочке.
Для этого мазки содержимого, которое выделяется при пальпации, отправляют в бактериологическую лабораторию на анализ. Это позволяет установить точное название возбудителя, назначить адекватное и эффективное лечение.
В сложных случаях для лечения приглашают и других специалистов — ЛОРа, хирурга, лицевого хирурга, нейрохирурга и невролога.
У новорожденного и грудничка диагностические действия обычно проводятся по упрощенной схеме — бывает достаточно осмотра офтальмологом и анализа на бакпосев содержимого слезного мешка.
Если дело касается новорожденных и грудничков, обычно нет никакой необходимости в стационарном лечении.
Поскольку состояние обусловлено физиологическими причинами, бывает достаточно делать карапузу ежедневный массаж слезных канальцев.
Техника массажа довольно проста, и процедура позволяет более чем 90% деток с таким диагнозом успешно вылечиться именно этим способом, без иного медицинского вмешательства и использования сильных медикаментов.
Чтобы правильно делать массаж, на специальные курсы ходить не нужно.
Маме следует избавиться от лака на ногтях и делать все манипуляции чистыми руками, чтобы не заразить ребенка.
Массаж начинают с легких постукивающих движений в области слезных мешочков (лучше делать двусторонний массаж). Затем большими пальцами следует 10-15 раз провести по направлению слезного канальца (с легким нажатием). Направление простое — от уголка глаза к переносице. Очень важно, чтобы движения были именно сверху вниз, а не наоборот.
Заканчивается сеанс массажа вибрирующими движениями в области слезного мешка.
Выделение гноя или мутной жидкости из уголка глазика, где расположены слезные точки, пугать не должно. Этот факт скорее говорит о том, что манипуляции совершены верно.
Рекомендуется повторять воздействие несколько раз в сутки – например, перед кормлениями, но не чаще 4-5 раз. После каждого такого сеанса можно закапать ребенку в глазки раствор фурацилина (1:5000) или «Мирамистин» в концентрации 0,01%.
Обычно этого лечения вполне хватает для того, чтобы избавиться от дакриоцистита полностью. Когда облегчения нет, а воспаление начинает прогрессировать, врачи назначают зондирование — манипуляцию, которая позволяет восстановить проходимость слезно-носового канала.
Зондирование осуществляют под местной анестезией (или предварительно введя ребенка в состояние медикаментозного сна). Суть вмешательства сводится к механическому освобождению носослезного канальца. Для этого специальный зонд первично вводят в канал. За счет своей конической формы зонд не только устраняет «засор», но и расширяет сам канал.
Затем вводят длинный зонд и проверяют проходимость по всей длине. Он разрывает сращения, если они имеются, выталкивает пробку, делает канал на всем протяжении чистым и свободным. Завершается процедура введением антисептиков, промыванием. После этого доктор вновь проводит цветовую пробу Веста, описанную выше, чтобы проверить, восстановлена ли проходимость.
Острый дакриоцистит, возникший под воздействием различных факторов в более старшем возрасте, лечат в условиях стационара – под наблюдением специалистов. Пока созревает абсцесс, используют только физиотерапевтические методы — УВЧ и компрессы с сухим теплом на слезный мешочек.
Когда абсцесс появляется, его вскрывают, очищают слезный мешочек и назначают лечение – в зависимости от типа возбудителя. Если воспаление бактериальное, назначают антибиотики в виде глазных капель или мазь с антибиотиками. При вирусном заражении производят обработку растворами антисептиков.
Достаточно часто при бактериальном поражении (а оно является наиболее частым) назначают системный прием антибиотиков в таблетках или сиропах. Когда острый период остается позади, принимается решение о целесообразности проведения операции по восстановлению проходимости слезного канала.
Наиболее часто используемые препараты для лечения детского дакриоцистита:
- «Тобрекс» – глазные капли с антибиотиком;
- «Вигамокс» – глазные капли с антибиотиком;
- «Витабакт» – глазные капли с антибиотиком;
- «Левомицетин» – глазные антибактериальные капли и глазная мазь;
- «Альбуцид» – антибактериальные капли в глаза;
- «Мирамистин» – антисептик;
- «Ципромед» – глазные капли с антибиотиком;
- «Ориприм-П» – глазные капли и мазь.
Для всех детей назначают поливитамины, а при вирусных поражениях — средства для стимуляции иммунитета.
Хронический дакриоцистит можно лечить только одним способом — хирургическим. Операция, которая направлена на восстановление проходимости слезного канальца, называется «дакриоцисториностомия». Поскольку закупоренный слезный проток порой уже бесполезен, хирурги практически прокладывают новое «русло» между носом и слезным мешком, которое идет в обход.
Операция показана тогда, когда ни метод массажа, ни зондирование не принесли желаемого результата.
Дакриоцисториностомию не проводят для детей с острыми формами заболевания, а также в период обострения – особенно в том случае, если оно сопровождается гнойными выделениями.
Сама операция делается под местным или общим наркозом. Она является очень «ювелирной», тонкой, требующей от хирурга максимальной точности и аккуратности. После нее не должно остаться косметических дефектов, не должно пострадать зрение ребенка.
Реабилитационный период занимает около месяца. Все это время ребенку нужны промывания слезно-носового канала, а также закапывание капель в глазки перед сном. Чаще всего назначают противовоспалительные капли, средства с антибактериальным эффектом, а также сосудосуживающие капли в нос (первое время после операции), чтобы увеличить просвет сосудов.
В течение минимум 30 суток после хирургического вмешательства ребенку нужно соблюдать режим спокойной деятельности.
Ему противопоказано:
- часто нагибаться;
- проводить много времени на холоде;
- бывать в пыльных и задымленных местах;
- заниматься спортом;
- трогать глазки руками.
Не всегда дакриоцисториностомия проходит «как по маслу». Иногда во время операции случаются непредвиденные осложнения, а иногда они проявляются уже при реабилитационном периоде.
Обычно это кровоизлияния в орбитальную полость, а самое распространенное послеоперационное осложнение — заращение созданного хирургом канальца и рецидив заболевания.
Впрочем, такие осложнения возникают не очень часто.
Профилактики закупорки слезных канальцев у новорожденных как таковой не существует, поскольку проблема обычно имеет врожденный характер. Однако предотвратить переход в хроническую форму можно, своевременно обратившись к врачу и начав соответствующее лечение.
Для детей более старшего возраста профилактика должна заключаться в своевременном лечении всех болезней ЛОР-органов, чтобы не было предпосылок к закупорке слезного канальца.
Вовремя и правильно пролеченный насморк — это отсутствие отечности в носу, никаких угроз не будет.
Следует бережно и аккуратно относиться к органам зрения, не допускать их травмирования. Ребенка важно приучить не тереть глаза грязными руками, не делать этого на улице.
О том, как делать массаж слезного канала, смотрите в следующем видео.
Источник: https://o-krohe.ru/problemy-rebenka/dakriocistit-u-novorozhdennyh/
Дакриоцистит у детей: причины, симптомы, лечение, антибиотики, фото, видео
Дакриоцистит у детей – заболевание, представляющее собой воспалительный процесс в слезном мешке, который может принимать различные формы. Существуют разные клинические формы заболевания, а дакриоцистит у детей выделяется в отдельную, поэтому диагностика болезни и лечение требует детального рассмотрения.
Причины
Главная причина возникновения дакриоцистита у ребенка – нарушение деформации зародышевой пленки. При нахождении ребенка в матке наблюдается перекрытие выходного отверстия носослезного канала пленкой, которая разрывается после разрешения родов. В случае, если не произошло устранение эмбриональной мембраны, у ребенка появляется дакриоцистит.
Заболевание появляется вследствие скопления в закупоренном слезном мешке эпителиальных клеток, слизи и детрита и дальнейшего развития воспалительного очага.
Проходимость слезных путей у ребенка может быть нарушена в случае патологии, которая развивается еще до момента родоразрешения, а также травм, полученных в процессе родов. К таким травмам можно отнести сужение носослезного канала, образование дивертикул в слезном мешке, патологические формы (чрезмерно узкие или искривленные) слезного протока в носовую полость и т.д.
Дакриоцистит может появляться у ребенка и вследствие аномалий или патологий носовой полости, вызванных ринитами, искривлениями, атипичных размеров носовых пазух и ходов, а также дакриоцистоцеле (водянке).
Непосредственной причиной, которая отвечает за возникновение воспаления, являются инфекционные агенты и патогенные микроорганизмы – синегнойная палочка, золотистый стафилококк, стрептококк, в исключительных случаях – хламидии или гонококки.
Клинические формы
В зависимости от типа инфекционного агента, длительности протекания воспалительного процесса и его интенсивности, а также этиологической причины возникновения, медики выделяют несколько клинических форм дакриоцистита.
Острый
Существует острый и хронический дакриоцистит. Острый – характеризуется яркой симптоматикой и клинической картиной, основанием для возникновения острой формы является хронический дакриоцистит.
Хронический
Хроническая форма возникает как следствие несвоевременного лечения и характеризуется относительной «смазанностью» клинической картины и симптоматики. В случае, если хронический процесс перетекает в острую форму, возможно дальнейшее распространение инфекционного очага на близлежащий эпителий, что может привести к возникновению флегмоны глаза.
Хронический дакриоцистит подразделяется на несколько форм:
- простая форма;
- экстатическая-катаральная;
- стенозирующая;
- эмпиемная или флегмонозная;
Инфекционный
В зависимости от типа инфекционного агента и возбудителя воспаления, выделяют посттравматический, хламидийный, вирусный, бактериальный и паразитарный дакриоцистит.
Симптомы
Симптомы дакриоцистита у ребенка характеризуются наличием как местных, так и общих изменений, вызванными патологическим процессом. Местные симптомы характеризуются:
- обильной слезоточивостью;
- внутренний угол глаза отличается гиперемией, отечностью и болезненностью;
- при компрессии слезного мешка появляется слизистый, гнойный экссудат.
Общие симптомы болезни у ребенка выражаются в виде мигрени, слабости, незначительного повышения температуры, а также общей угнетенности на фоне вышеперечисленных признаков. Симптомы дакриоцистита характерны и для конъюнктивита, поэтому для точного определения заболевания медиками используются специальные носовые и канальцевые пробы.
Лечение
Лечение острой и хронической формы заболевания у ребенка может проводиться как в стационаре, та и в домашних условиях. Лечение предусматривает прием разных медикаментозных препаратов и проведение специальных процедур.
Удаление флегмоны
Если у ребенка возникла флюктуация, необходимо оперативно удалить флегмону. После вскрытия и удаления экссудата производится дренирование с 10% раствором натрия хлорида.
В течение 3–7 суток рана обрабатывается диоксидином, хлоргексидином (или другим антисептическим раствором). Одновременно с закреплением результатов используется лечение магнитотерапией.
Противомикробные препараты
Лечение ребенка производится согласно назначению медика, могут применяться следующие средства:
- 10% раствор сульфацила натрия;
- Колбиоцин, Ципромед, Триметоприм;
- Гентамицин (р-р 0,3%);
- Мирамистин (р-р 0,01%);
- Левомицетин (р-р 0,25%).
[veo class=»veo-yt» string=»SsFb1j6Vg_8″]
Лечение не ограничивается только жидкими средствами. В течение периода лечения используются местные средства на основе антибактериальных препаратов (тетрациклиновые, эритромициновые мази и т.д.).
Если интоксикация вследствие развития воспаления выражена, лечение заключается во внутривенном введении в течение нескольких дней глюкозы (р-р 5%) и гемодеза (оба препарата – с дозировками до 400 мл).
Антибиотики
Лечение ребенка антибиотическими препаратами предусматривает использование следующих позиций:
- Пенициллиносодержащие препараты принимаются до 2 недель. Лечение заключается в использовании и оральных препаратов (оксациллин, ампициллин), и внутримышечных инъекций (бензилпенициллин, оксациллин).
- Аминогликозидные средства. Имеют выраженное антибиотическое действие, как и пенициллины. Лечение заключается в использовании гентамицина (внутримышечно).
- Сульфаниламидные средства. Необходимы для обеспечения бактериостатического действия. Врач может назначить или ко-тримоксазол, или сульфадимидин.
Источник: https://LechenieDetej.ru/zrenie/dakriocistit.html
Воспаление слезного мешка у детей и взрослых
Несмотря на свое сходство с названием известной болезни мочевого пузыря, термин дакриоцистит не имеет к ней никакого отношения. Слово «цистос» в переводе с греческого означает «мешочек», и в составных наименованиях болезней оно указывает на воспаление полого органа (например, холецистит – воспаление желчного пузыря).
Дакриоцистит это воспаление слезного мешка, которое встречается и у детей, и у взрослых, но у младенцев его обнаруживают намного чаще.
Воспаление слезного мешка, которое встречается и у детей, и у взрослых, но у младенцев его обнаруживают намного чаще.
У взрослых и детей старшего возраста заболевание развивается после травмы носа или глазного яблока на фоне неправильного строения носа и, как следствие, хронического воспаления.
В младенческом возрасте оно появляется из-за того, что у некоторых детей к моменту рождения недоразвиты слезные пути.
Офтальмологи определяют эту патологию как состояние, пограничное между нарушением развития и приобретенным заболеванием, и используют для его обозначения отдельный термин – «врожденный дакриоцистит новорожденных».
Причины и симптомы
Независимо от причин, механизм развития болезни у людей любого возраста один и тот же: носослезный канал закупоривается, и в застоявшейся в нем слезной жидкости накапливаются патогенные микроорганизмы. У взрослых людей слизистая оболочка канала утолщается на фоне воспаления, и его просвет сужается.
У детей причины непроходимости слезного канала другие. Пока ребенок находится в материнской утробе, его организм в полной мере не функционирует. Слезные каналы плода закупорены естественными желатинозными пробками – они не дают околоплодным водам проникнуть в легкие ребенка.
Когда новорожденный издает первый крик, пробки отходят. Но иногда этого не происходит, и они остаются в слезном канале.
У большинства таких детей пробки через несколько недель рассасываются, проходимость протока восстанавливается, а инфекция исчезает без лечения.
Первые симптомы болезни проявляются через несколько дней после появления ребенка на свет: в уголках глаз скапливается слизь или гной.
Если желатинозная пробка осталась на месте, и канал сужен, но не закупорен, болезнь проявится позже, если он закупорен – раньше.
У детей старшего возраста и у взрослых людей начальные симптомы болезни не такие яркие: только припухлость и распирание в области слезного мешка. Позже начинают болеть и слезиться глаза, а если нажать на область слезного мешка, из него выделяется слизь или гной.
Некоторым детям грудного возраста требуются терапевтические местные процедуры и медикаментозная терапия. В очень редких случаях проводится хирургическое вмешательство.
У взрослых заболевание само по себе не проходит. Консервативное лечение у них менее действенно, чем у маленьких детей, и для восстановления проходимости носослезного канала врачам приходится прибегать к операции.
Как не перепутать его с конъюнктивитом?
Симптомы воспаления слезного мешка похожи на признаки бактериального конъюнктивита, но лечат эти заболевания по-разному. Главное отличие симптоматики в том, что при конъюнктивите не бывает выпячивания слезного мешка и отечности тканей вокруг него.
При обоих заболеваниях глаза не только гноятся, но и сильно слезятся. Но если у грудничка слезы, хотя он не плачет, то это не воспаление конъюнктивы. У взрослых этот симптом распознать легче.
При конъюнктивите гной образуется на самой слизистой глаза и стекает к его уголкам, глаз краснеет и гноится. При дакриоцистите сам глаз не воспаляется и не краснеет, а слизь и гной выделяются из слезных желез в уголках глаза, если нажать на область слезного мешка.
Если врач сомневается в диагнозе, он проверяет проходимость слезного канала с помощью слезно-носовой пробы – ее называют пробой Веста. В глаз закапывают раствор флуоресцеина или Колларгола 1-2%, в нос вставляют марлевую турунду (тампон).
Если носослезный канал открыт, красящее вещество проникнет в полость носа примерно через пять минут, а через десять минут тампон будет полностью окрашен. Если же слезная жидкость встречает на своем пути препятствие, марля останется чистой.
Медленное окрашивание означает, что канал сужен, и по скорости проникновения краски можно определить, насколько.
Лечение
Если болезнь не вызвана препятствиями органического генеза (искривление перегородки оса, опухоли), лечение начинают с терапевтических методов. Обычно это:
- промывание носослезного канала противовоспалительными растворами (Дексаметазон) и растворами антибиотиков (Левомицетин, Офлоксацин, Флоксал, Ципрофлоксацин и другие);
- сосудосуживающие капли в нос;
- системные антибактериальные средства в уколах – в тяжелых случаях.
Если болезнь не вызвана препятствиями органического генеза (искривление перегородки оса, опухоли), лечение начинают с терапевтических методов. Обычно это сосудосуживающие капли в нос.
Другое действенное средство для восстановления проходимости канала – массаж: при дакриоцистите у взрослого он помогает убрать из полостей гной и слизь, а у детей – вытолкнуть застрявшие в носослезном канале желатинозные пробки. Также местно применяют прогревания, УВЧ, кварц. Иногда в закупоренном слезном мешке развивается абсцесс – его вскрывают и полость вычищают.
Массаж слезного мешочка
Если необходимо, взрослый может сам растереть себе область слезного мешка (он находится у внутреннего края глазной щели). Родителей с методикой массажа знакомит детский офтальмолог, и они делают массаж грудничку 5-6 раз в сутки.
Указанную область энергично растирают подушечкой пальца сверху вниз – толчками или вибрирующими движениями (5-6 нажатий). Во время массажа из слезных точек выделяется слезная жидкость, слизь и гной, и у детей они проталкивают желатинозную пробку в канал.
Проводить процедуру лучше перед кормлением, потому что когда тело ребенка напряжено в плаче, убрать пробку при помощи массажа проще.
Проводить массаж младенцу нужно очень осторожно – носовые хрящи еще очень слабы, их легко повредить.
Нужно учитывать, что чем младше ребенок, тем эффективнее будет процедура. Со временем пробка в носослезном канале уплотняется, и растирание становится болезненным, а вытолкнуть препятствие сложнее. Массаж при дакриоцистите наиболее эффективен в возрасте до 6 месяцев.
Хирургическое вмешательство
Детей в возрасте до 2 месяцев лечат только консервативными методами, а если лечение не эффективно, в этом возрасте ребенку делают носовую колларголовую пробу.
При необходимости возможно проведение щадящей хирургической процедуры под названием зондирование носослезного канала.
Зондирование – это безопасная и достаточно несложная процедура, ее проводят в поликлинике под местным обезболиванием.
В большинстве случаев проходимость канала после зондирования восстанавливается, глаз перестает слезиться и припухлость исчезает. Некоторое время после проведения этой процедуры ребенка продолжают лечить точно так же, как и до нее – капли в нос, промывания, массаж.
Если протолкнуть пробку зондом не получается, грудничку проводят дополнительное обследование – рентген носовых пазух с контрастом.
Он позволит увидеть искривление носовой перегородки, врожденные пороки формирования слезного и носового каналов. Таким детям нужна операция. Во время нее хирург формирует новый носослезный канал, она разрешена детям с трех лет.
Другие хирургические вмешательства, кроме жизненно необходимых, не проводят детям до шести лет.
Взрослым зондирование слезного канала не делают, потому в нем нет смысла. Единственный способ восстановить проходимость канала после травмы – хирургическая операция, а при воспалительном сужении – противовоспалительная и противоотечная терапия.
Источник: https://MedProfi.online/organy/glaza/vospalenie-sleznogo-meshka-u-detej-i-vzroslyh
Дакриоцистит у новорожденных | причины, симптомы, лечение
Воспаление слезного мешка, или дакриоцистит, у новорожденных встречается достаточно часто. Эта патология вызвана нарушением оттока слезной жидкости в носовую полость. Под воздействием патогенных факторов в слезном мешке начинают размножаться бактерии, что приводит к заболеванию. Дакриоцистит приносит дискомфорт грудничку, потому важно как можно скорее начать терапию.
Причины дакриоцистита у новорожденных
Болезнь встречается у людей любого возраста. Более распространен процесс среди детей. Различают дакриоцистит у грудничков и у детей старше 1 года.
Основная причина заболевания – это неправильное развитие носослезного канала в период беременности. Во время эмбрионального развития данный канал у плода закрыт до 32-35 недели. И в 30 % случаев к моменту родов он либо не открывается совсем либо открывается частично. Непроходимость носослезного канала может быть вызвана:
- эмбриональной мембраной, которая не успела рассосаться к рождению малыша. Она предназначена для того, чтобы околоплодные воды не попадали в легкие;
- желатиновой пробкой.
Чаще всего проходимость канала восстанавливается самостоятельно: при первом крике младенца происходит разрыв мембраны, либо пробка выходит сама. Если этого не происходит, развивается болезнь.
Факторы, предрасполагающие к развитию дакриоцистита:
- травмы и повреждения у малыша во время родов;
- аномалии развития век и черепа: складки в слезном мешке, искривление перегородки носа и пр.;
- воспалительные заболевания глаз: блефарит (blepharitis) и конъюнктивит (coniunctivitis);
- инфекции ЛОР-органов (ринит);
- врожденный сифилис,
- заражение ребенка в период родов гонококками, хламидиями.
Также благоприятные условия для болезни создают такие анатомические особенности грудничка, как узкие носовые ходы.
Особенности заболевания
Слезная железа вырабатывает секрет – слезу, которая выполняет множество функций. Основная из них – защитная. Капля слезы омывает слизистые оболочки глаза, предотвращая развитие инфекции.
Омыв глаз, секрет направляется к его внутреннему краю. Там находятся слезные точки, которые открываются в канальцы. Далее слеза попадает в слезный мешок.
В норме секрет из него выходит в носовую полость через носослезный канал.
Если отток нарушен, в слезном мешке скапливается лишняя жидкость. В результате этого создаются благоприятные условия для воспаления. Ведь микроорганизмы хорошо размножаются во влажной среде при отсутствии вентиляции и повышенной температуре.
Возбудителем дакриоцистита обычно является золотистый стафилококк. В более редких случаях это стрептококки или синегнойная палочка. Неспецифичная флора (гонококки или хламидии) встречается крайне редко, только при заражении плода от матери во время родов.
Проявления дакриоцистита у новорожденных
Симптомы дакриоцистита у грудничка развиваются в первую неделю жизни. Если ребенок недоношенный, то немного позже – через 1-3 месяца. Чаще всего процесс односторонний.
Выделяют следующие проявления:
- глаза у ребенка постоянно влажные из-за застоя слез,
- внутренний уголок глаза и часть склеры покраснели,
- нижнее веко увеличилось в размере,
- из глаза постоянно течет слизь, из-за чего кожа на щечках начинает краснеть и шелушиться,
- выделение гноя из слезных точек,
- ресницы склеиваются после сна.
В течение нескольких недель симптомы заболевания чаще всего стихают. Желатиновая пробка отходит самостоятельно, отток в канале восстанавливает и заболевание регрессирует. Если этого не произошло, требуется терапия.
Осложнения дакриоцистита
Опасным осложнением болезни является абсцесс или флегмона слезного мешка. У малыша под глазом появляется красное выпячивание. Его пальпация вызывает беспокойство. Также повышается температура, нарушается сон младенца.
Он становится беспокойным, плачет, может отказываться от еды. Иногда ребенок не хочет брать грудь с определенной стороны, т.к. сосание вызывает боль. Такое осложнение очень опасно и требует немедленной госпитализации малыша.
Очень часто болезнь путают с конъюнктивитом. Это воспаление слизистой оболочки глаза. Данные патологии имеют схожую клиническую картину. Отличить их достаточно просто: осторожно надавите на область, где находится слезный мешок. При дакриоцистите из слезных точек появится слизисто-гнойное отделяемое. Не стоит заниматься этим самостоятельно, диагностику лучше доверить профессионалу.
Диагностика болезни у новорожденных
При появлении патологических симптомов младенцу требуется консультация детского офтальмолога. Доктор проводит осмотр глаз, век, слезных точек, надавливает на слезный мешок.
Чтобы оценить проходимость канала, доктор проводит «цветную» пробу. Вначале необходимо очистить носовые ходы и аккуратно выдавить лишнюю жидкость из слезного мешка. Затем за нижнее веко закапывают колларгол либо флуоресцеин. Теперь оценивают время, через которое краситель исчезнет со слизистой глаза и появится в носовых ходах на белой турунде. В норме краситель исчезает из глаза за 5 минут, а в носу появляется через 6-7. Если проходимость нарушена, то либо время увеличивается, либо контраст не появится вообще.
Еще одна диагностическая процедура – зондирование носослезного канала. Она часто требует фиксации маленького пациента либо даже неглубокого наркоза. Зондирование проводится не всегда, т.к. оно опасно своими осложнениями: подвывихом шейных позвонков, кровотечением из носа, нарушением целостности слезного мешка и каналов. Новорожденные очень тяжело переносят такое обследование.
В редких случаях требуется дополнительное рентгенографическое обследование – дакриоцистография либо КТ черепа. Данный метод оценивает проходимость канала при помощи контрастного вещества, которое отражается под рентгеновскими лучами.
- Чтобы выяснить, каким организмом вызван дакриоцистит, можно провести культуральный или микроскопический анализ мазка с конъюнктивы глаза.
- Дополнительно потребуется консультация оториноларинголога и педиатра.
- Дифференциальная диагностика дакриоцистита у новорожденных проводится с конъюнктивитом, блефаритом, ринитами и пр.
Как вылечить дакриоцистит у новорожденных?
При выявлении заболевания доктор обычно прибегает к выжидательной тактике. В 60-70% случаев дакриоцистит у грудничков терапии не требует и проходит сам по себе.
Если этого не происходит, необходима комплексная терапия, направленная на:
- восстановление проходимости канала,
- устранение воспалительного процесса.
Лечебные мероприятия начинают с массажа слезного мешка. С помощью специальных движений можно очистить носослезный проток от пробки либо мембраны. Массаж выполняет мама ребенка после обучения у педиатра или офтальмолога.
Для выздоровления нужно проводить 4-5 сеансов в день в течение недели. После процедуры слизистую оболочку глаза омывают раствором антисептика. Чаще всего используют Фурациллин.
В качестве альтернативы можно выбрать отвары трав (ромашка, календула).
Также консервативная терапия включает в себя лечение противомикробными препаратами. В зависимости от тяжести состояния, доктора назначает их либо местно (в виде капель) либо внутрь.
Антибактериальные капли: Гентамицин, Эритромицин, Тобрамицин. Можно применять комбинированные капли, в состав которых входят гормональные средства.
Такие лекарства быстрее снимают отек и воспаление: Тобрадекс, Дексатобром. Длительность лечения – 5-7 дней.
Внутрь назначают следующие антибиотики: Амоксиклав, Сумамед, Цефтриаксон, Цефазолин.
Положительный эффект дает и физиотерапия: УВЧ, ультразвук.
Всю перечисленную выше консервативную терапию проводят 7-10 дней. Если улучшение не наступило, прибегают к более радикальным методам.
Следующий шаг – зондирование слезных каналов. Это процедура не только диагностическая, но и лечебная. Тончайший зонд вводится в проток и разрушает мембрану.
Эффективность такого метода дает 100% результат, если причина дакриоцистита именно в закупорке протока. Сразу после зондирования носослезный канал промывают специальными растворами.
В некоторых случае зондирование можно повторить еще 2-3 раза.
Если все приведенные выше методы не дают результата, то последняя стадия – хирургическое вмешательство. Выполняют его только по достижению 5-летнего возраста. Есть несколько вариантов:
- интубация слезных путей – размещение силиконовых трубок в носослезном канале. С их помощью слезы попадают из глаза в носовую полость;
- надлом кости – носовая кость частично разбивается, что улучшает дренаж. Косметические дефекты процедура не приносит. Практически не используется;
- дакриоцисториностомия – операция по созданию нового носослезного канала рядом с уже существующим.
Если дакриоцистит вызвал осложнения (абсцесс либо флегмону), ждать нельзя. Гнойник срочно вскрывают хирургически, полость промывают и назначают мощную антибиотикотерапию.
Профилактика и прогноз
Прогноз при данном заболевании благоприятный. Чаще всего для выздоровления достаточно только массажа. Тот дакриоцистит у новорожденных, лечение которого произведено в полном объеме, никогда не рецидивирует.
Предвидеть развитие дакриоцистита невозможно, т.к. к заболеванию приводят анатомические особенности малышей. Профилактика осложнений заключается в ранней диагностике болезни и полноценном лечении. Нельзя пускать процесс на самотек. Обязательно обращайтесь к врачу-офтальмологу!
Лечение в клинике
Дакриоцистит у малышей является серьезным заболеванием. Опасность представляет не только отсутствие лечения, но и неправильная диагностика и терапия. Чтобы избежать осложнений воспаления, нужно правильно выбрать лечащего доктора. Лучше отдать предпочтение детскому офтальмологу с первой или высшей медицинской категорией.
Доктора из нашего медицинского центра «Окодент» имеют опыт общения с маленькими пациентами. В кабинетах клиники находится только новейшее оборудование, которое позволяет избежать неприятных ощущений в период обследования и лечения.
Во время приема офтальмолог проводит осмотр маленького пациента и назначает комплекс лечебных мероприятий.
Источник: https://okodent.ru/info/articles/dakriotsistit-u-novorozhdennykh-prichiny-simptomy-lechenie/