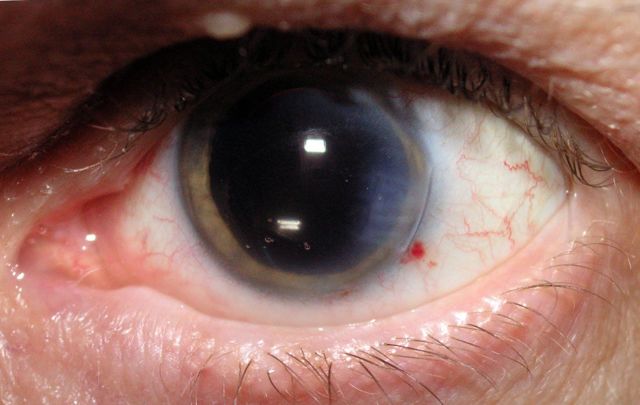
Вторичная катаракта — заболевание оптического аппарата глаза, которое возникает после операции по замене мутного хрусталика. Существует несколько форм и стадий данной патологии, каждая из которых отличается друг от друга своими симптомами. Диагностика осуществляется офтальмологом на основе жалоб больного, анамнеза и методов исследования. Лечение проводится с помощью хирургов. Прогноз при своевременном обнаружении патологии благоприятный.
Описание заболевания
Вторичная катаракта — осложнение после экстракции катаракты (замены хрусталика). Это заболевание характеризуется вторичным закрытием области заднего капсулорексиса (капсулы хрусталика) соединительной тканью.
Вторичная катаракта может возникнуть через несколько месяцев или лет после проведения операции.
Причинами развития патологии являются:
- фиброз задней капсулы,
- миграция гиперпластических эпителиоцитов,
- некорректная имплантация ИОЛ.
Фиброз задней капсулы заключается в разрастании соединительной ткани с появлением рубцов. Этой патологии предшествуют воспалительные процессы в окружающей клетчатке. Болезнь развивается по причине увеита (воспаление сосудистой оболочки глаза) и сахарного диабета.
Миграция эпителиоцитов характеризуется образованием шарообразных клеточных конгломератов (групп) Адамюка-Эльшнига в эпителии капсулы хрусталика. Это возникает на фоне избыточной регенерации (восстановления) эпителия после операции.
На формирование вторичной катаракты влияет и некорректная имплантация переднекамерных ИОЛ (интраокулярных линз), превышение диаметра ее оптической части (более 7 мм) или фиксация линзы в области цилиарной борозды (части срединной сосудистой оболочки глаза).
В основе появления катаракты лежит воспаление, которое активизирует синтез медиаторов и способствует их проникновению через гематоофтальмический барьер (образованный капиллярами сетчатки и радужной оболочки).
При этом происходит усиление клеточной пролиферации (разрастание ткани путем деления и размножения клеток).
Из-за патологического течения послеоперационного периода и сниженной резистентности наблюдается повышенный риск активации вирусов.
В некоторых случаях образование пленки вторичной катаракты является следствием адаптации глазного яблока на имплантацию ИОЛ, когда организм воспринимает имплантат как инородное тело. В процессе операции происходит повреждение радужки, что стимулирует дополнительный переход пигментных клеток в области линзы.
Внешние проявления вторичной катаракты
Основные клинические проявления и виды
Выделяют три формы вторичной катаракты:
- фиброзная,
- пролиферативная,
- утолщение капсулы хрусталика.
В первом случае происходит фиброзная трансформация задней капсулы. В клетках пленки наблюдаются соединительнотканные элементы. Это форма заболевания возникает в первые три месяца с момента начала развития патологии.
Пролиферативная форма проявляется в виде образования клеток — шаров Адамюка-Эльшнига и колец. Формируется при длительном течении заболевания (более трех месяцев). Утолщение капсулы хрусталика у пациентов встречается редко, причины возникновения этой аномалии не установлены.
Симптомы
Пациентами отмечаются жалобы на стремительно развивающееся снижение остроты зрения, которое возникает после проведения операции. Зрительные нарушения проявляются при взгляде вдаль и вблизи. Отмечается возникновение расстройства темновой адаптации, которое характеризуется отсутствием приспособления оптического аппарата глаза в условиях пониженного освещения.
Наблюдается снижение контрастной чувствительности и ухудшение цветовосприятия. Больные жалуются на высокий уровень утомляемости при выполнении зрительной работы. Отмечается двоение перед глазами и искажение формы предметов. Для вторичной катаракты характерно появление «тумана» перед глазами.
В некоторых случаях возникают блики, вспышки и цветные ореолы вокруг источников света. Визуальных изменений со стороны органа зрения не наблюдается. Первые признаки появляются не ранее чем через 3 месяца после оперативного вмешательства.
Вышеперечисленные симптомы, которые появились после первичной операции, постепенно прогрессируют, что неизбежно приводит к необратимой потере зрения, которая не поддается коррекции.
Повреждение роговицы во время операции может привести к развитию пигментной глаукомы, которая сопровождается жалобами на появление ‘кругов радуги’ перед глазами и головную боль.
Пролиферативный тип вторичной катаракты и утолщение капсулы хрусталика влияют на повышение внутриглазного давления.
Стадии развития
Существует 4 стадии развития болезни, каждая из которых отличается друг от друга признаками и их выраженностью:
| Стадия | Описание |
| Начальная | На этой стадии происходит расслоение волокон хрусталика. Между ними образуются щели, а под капсулой формируются вакуоли, заполненные водой |
| Незрелая (набухающая) | Отмечается набухание вещества и помутнение хрусталика. Участки помутнения сливаются между собой и распространяются на большую часть хрусталика, а поверхностные слои остаются прозрачными. Затем хрусталик увеличивается в размерах, что влияет на повышение внутриглазного давления. По этой причине может развиться глаукома и возникнуть необходимость в удалении хрусталика. Участки, в которых произошло помутнение, постепенно закрывают зрачок. Его цвет начинает меняться на серовато-белый, а острота зрения стремительно падает |
| Зрелая | Наблюдается обезвоживание и помутнение хрусталика. Он теряет влагу, уменьшается в размерах и приобретает форму звезды. Происходит помутнение всех его слоев, а зрачок становится ярко-серым или молочно-белым. Больные перестают различать предметы. Они могут видеть только луч света, определять направление его источника и различать цвета |
| Перезрелая | Полностью разрушается структура волокон хрусталика. Корковый слой становится жидким, приобретает молочную окраску и затем постепенно рассасывается. Передняя камера глаза увеличивается в объеме, ядро уменьшается и становится более плотным, опускаясь под своей тяжестью на дно камеры. Капсула хрусталика покрывается холестериновыми бляшками |
Диагностика
Диагностика болезни осуществляется с помощью инструментальных и лабораторных способов исследования. Визометрия помогает выявитьстепень снижения остроты зрения. Биомикроскопия позволяет определить помутнение оптических сред и наличие дистрофических изменений переднего отдела глаза.
Визометрия
Благодаря УЗИ производят оценку анатомических и физиологических особенностей строения органа зрения, а также положение ИОЛ. Оптическая когерентная томография применяется для изучения топографии (строения) глазного яблока и внутриорбитальных структур. С помощью нее можно выявить патологические изменения задней камеры.
Лабораторные методы исследования используются на ранних стадиях катаракты или для прогнозирования риска развития болезни. Кроме этого, активно применяется измерение в крови количества цитокинов (специфические белки, которые синтезируются клетками иммунной системы). Их повышенный уровень свидетельствует о наличии воспаления после проведения операции.
Если у человека происходит нарастание количества антител к хрусталику в крови или слезной жидкости, можно диагностировать формирование вторичной катаракты. Врачи используют цитологическое исследование пленки. Если обнаруживаются клетки-шары и клетки-кольца Земмеринга, можно говорить о длительном течении патологии.
Лечение
Терапия вторичной катаракты осуществляется исключительно с помощью хирургического вмешательства. Медикаментозные способы лечения в настоящее время не разработаны.
Хирурги прибегают к лазерной дисцизии. Она заключается в том, что врач делает лазером небольшие отверстия, а потом удаляет через них разрастание соединительной ткани. Операция не ограничивает трудоспособность пациента.
Противопоказания к выполнению манипуляции:
- период менее 3 месяцев после операции по лечению первичной катаракты,
- плотное соединение задней капсулы с ИОЛ.
Разрастания на задней поверхности капсулы хрусталика
В качестве осложнений после лазерной операции у пациентов встречаются возникновение воспалительных процессов и припухлости в месте воздействия лазера, которые проходят через несколько дней. Происходит смещение ИОЛ. Наблюдается появление астигматизма, который купируется самостоятельно после заживления глаза.
После операции изображения могут выглядеть нечеткими, перед глазами появляются черные точки.
Удаление катаракты осуществляется следующим образом:
- 1. Нужно удалить эпителий хрусталика с помощью двух надрезов в роговице.
- 2. Затем следует ввести вискоэластик (гелеобразный прозрачный химический компонент с эластическими и вязкими свойствами) в переднюю камеру глаза и под ИОЛ (интраокулярную линзу).
- 3. Далее необходимо осуществить полировку задней капсулы хрусталика.
После проведения операции нужно восстановить обмен веществ в хрусталике. Для этого используют капли с содержанием калия, магния и йода. К ним относится Калия йодид.
Через 1-2 недели после хирургического вмешательства больной должен пройти повторное обследование.
Профилактика и прогноз
Прогноз патологии при ее своевременном обнаружении и лечении благоприятный. Если адекватная терапия отсутствует, у пациента может возникнуть потеря зрительных функций. Профилактика вторичной катаракты осуществляется с помощью правильного подбора модели, производителя, материала и дизайна края интраокулярной линзы с учетом строения и физиологии глаза конкретного пациента.
Медикаментозная профилактика заключается в использовании нестероидных противовоспалительных средств (Мовалис, Нимесулид) и глюкокортикостероидов (Авамис, Назарел).
После лечения основного заболевания рекомендуется уменьшить физические нагрузки на глаза и исключить воздействие прямых солнечных лучей.
В первые месяцы после операции следует отказаться от алкоголя и ограничить количество выкуриваемых сигарет в сутки.
Источник: https://fr-dc.ru/oftalmolog/vtorichnaya-katarakta-posle-zameny-hrustalika-prichiny-simptomy-i-sposoby-lecheniya
Вторичная катаракта после замены хрусталика
Оперативное вмешательство катаракты – это простой, быстрый и безопасный способ избавиться от проблемы. Проводится процедура в амбулаторных условиях под местной анестезией. Но несмотря на простоту и высокую эффективность, оперативное вмешательство способно вызвать осложнение.
Повторная катаракта после замены хрусталика – это серьезная офтальмологическая проблема. Конкретные причины хирургического осложнения до конца не изучены. Суть патологии заключается в разрастании эпителиальной ткани на хрусталике. Это приводит к помутнению хрусталика и ухудшению зрения.
Согласно статистике, в двадцати процентах случаев после операции развивается повторная катаракта. Лечение вторичной катаракты после замены хрусталика включает в себя лазерную коррекцию или хирургическое вмешательство. Итак, почему возникает осложнение?
Причины
Несмотря на то что истинные причины до сих пор изучаются специалистами, установлены провоцирующие причины данного осложнения:
Признаки афакии глаза
- отягощенная наследственность;
- возрастные изменения;
- механические повреждения;
- воспалительные процессы;
- ультрафиолетовое излучение;
- нарушение метаболизма;
- заболевания глаз – миопия, глаукома;
- нарушение метаболизма;
- радиация;
- нарушение обмена веществ;
- прием препаратов со стероидами;
- вредные привычки (курение, алкоголизм);
- интоксикация.
Специалисты отмечают роль некачественно проведенной операции и врачебной ошибки в возникновении осложнения. Возможно, что вся проблема заключается в реакции клеток капсулы хрусталика на искусственный материал.
Симптомы
Хирургическое осложнение – это достаточно длительный процесс. Первые признаки вторичной катаракты появляются спустя месяцы или даже годы. Если после операции у вас ухудшилось зрение и снизилась цветовая восприимчивость, незамедлительно обратитесь к специалисту. Чаще всего осложнение возникает у маленьких детей и людей преклонного возраста.
Замена хрусталика может через время вновь спровоцировать ухудшение зрения
По мере прогрессирования вторичной катаракты появляются такие симптомы:
- пятна перед глазами;
- диплопия – двоение;
- расплывчатость границ предметов;
- сероватое пятно на зрачке;
- желтизна предметов;
- чувство «тумана» или «дымки»;
- искажение изображения;
- линзы и очки не корректируют зрительную дисфункцию;
- одностороннее или двустороннее поражение.
На ранних этапах зрительная функция может не страдать. Начальная стадия может длиться до десяти лет. Клиническая картина во многом зависит от того, в какой части хрусталика произошло помутнение. Помутнение в периферийной части практически не влияет на качество зрения. Если же катаракта приближается к центру хрусталика, тогда начинает ухудшаться зрение.
Осложнение развивается в виде двух форм:
- Фиброз задней капсулы. Уплотнение и помутнение задней капсулы вызывает снижение зрения.
- Жемчужная дистрофия. Эпителиальные клетки хрусталика медленно растут. В итоге значительно снижается острота зрения.
При пленчатой форме определенный участок ткани хрусталика рассасывается, а капсулы между собой срастаются. Пленчатая катаракта рассекается лазерным лучом или специальным ножом. Искусственный хрусталик помещается в образовавшееся отверстие.
Помутнения капсулы бывают первичными и вторичными. В первом случае осложнение возникает сразу же после операции или спустя короткое время. Помутнение имеет различную форму и размер.
Как правило, такого рода помутнение не влияет на качество зрения, поэтому не требует проведения обязательного лечения.
Вторичные помутнения чаще возникают из-за клеточных реакций и способны ухудшать результаты операции.
Одним из признаков вторичной катаракты является появление бликов перед глазами
Последствия
Удаление вторичной катаракты может приводить к таким осложнениям:
- повреждение линзы;
- отек сетчатки;
- ·отслойка сетчатки;
- смещение хрусталика;
- глаукома.
Диагностическое обследование
Перед коррекцией специалист проводит расширенное офтальмологическое обследование:
- проверка остроты зрения;
- с помощью щелевой лампы специалист определяет тип помутнения, а также исключает отек и воспаление;
- измерение внутриглазного давления;
- исследование сосудов глазного дна и исключение отслойки сетчатки;
- при необходимости проводится ангиография или томография.
Перед лечением проводится комплексное обследование органов зрения, после которого врач скажет, что делать дальше
Способы лечения
В настоящее время существует два основных метода борьбы с помутнением хрусталика:
- Хирургический. Мутная пленка рассекается с помощью специального ножа.
- Лазерный. Это простой и безопасный способ избавиться от проблемы. Не требует никаких дополнительных обследований.
В целях профилактики больным назначают противокатаральные капли для глаз. Дозировка подбирается строго врачом. В последующие четыре-шесть недель после операции используют капли, обладающие противовоспалительным эффектом и предотвращающие развитие инфекционного процесса. Единственным противопоказанием к применению оперативного вмешательства является отказ самого пациента.
В послеоперационном периоде больным следует избегать резких движений, поднятия тяжестей. Не следует нажимать на глаз и тереть его. В течение первых месяцев не рекомендуется посещать бассейн, баню, сауну и заниматься спортом. Также в первые четыре недели нежелательно пользоваться декоративной косметикой.
Первое, что нужно сделать при возникновении симптомов вторичной катаракты, – записаться на прием к офтальмологу
Лазерная дисцизия вторичной катаракты
Лазерная терапия была разработана врачом-офтальмологом, который на протяжении длительного времени изучал физику и возможность применения лазера в медицинской практике. Показаниями к лечению лазером являются такие нарушения:
- помутнение хрусталика со значительным ухудшением зрения;
- снижение качества жизни;
- травматическая катаракта;
- глаукома;
- киста радужки;
- нарушение зрения при ярком свете и в условиях плохой освещенности.
В отличие от инвазивной операции, лазерная терапия не связана с рисками инфицирования, а также не вызывает отека роговицы и образования грыжи. Во время хирургического вмешательства искусственный хрусталик часто смещается, лазерный метод не повреждает и не смещает хрусталик.
Стоит выделить преимущества лазерной методики в следующем:
- амбулаторное лечение;
- быстрый процесс;
- отсутствие необходимости развернутой диагностики;
- минимальные ограничения в послеоперационный период;
- не влияет на работоспособность.
Лазерная дисцизия – это современный малоинвазивный способ устранения вторичной катаракты
Лечение вторичной катаракты лазером имеет ряд своих ограничений, к ним можно отнести:
- рубцы на роговице, отек. Из-за этого врачу во время оперативного вмешательства будет сложно рассмотреть структуры глаза;
- макулярный отек сетчатки;
- воспаление радужки;
- некомпенсированная глаукома;
- помутнение роговицы;
- с большой осторожностью операция проводится при разрыве и отслоении сетчатки.
Имеются также и относительные противопоказания:
- ранее шести месяцев после операции по удалению катаракты при артифакии;
- ранее трех месяцев после операции по поводу катаракты при афакии.
Лазерная дисцизия проводится под местной анестезией. Перед процедурой больному закапывают капли, расширяющие зрачки. В итоге хирургу будет легче увидеть заднюю капсулу хрусталика.
Уже через несколько часов пациент сможет вернуться домой. Нет нужды в наложении швов и повязок. Во избежание развития воспалительных реакций врачи назначают глазные капли со стероидами. Через неделю и через месяц после лазерной дисцизии следует показаться офтальмологу для оценки результатов.
Иногда после операции пациенты могут предъявить жалобы, подобные тем, которые были до операции. Так, может ухудшиться зрение, появиться туман и блики перед глазами.
Резюме
Вторичная катаракта после замены хрусталика – это серьезное осложнение, требующее проведения оперативного вмешательства. Признаком патологии является ухудшение зрения, расплывчатость предметов, искажение изображения.
Больные жалуются на появление бликов перед глазами. При появлении этих симптомов следует незамедлительно обратиться к специалисту. Устранение вторичной катаракты в наше время проводится с помощью лазерной дисцизии.
Это простое, безопасное, а главное, эффективное решение проблемы.
Источник: https://gsproekt.ru/bolezni/vtorichnaya-katarakta-posle-zameny-hrustalika
4 вида вторичной катаракты и прогноз
Вторичная катаракта – патология, которая развивается у пациентов после проведения экстракапсулярной экстракции первичной катаракты, то есть после удаления хрусталика глаза с признаками помутнения.
У больных вторичной катарактой отмечается замедленное понижение зрительной функции, которое постепенно сводит достигнутые от операции положительные результаты на нет.
Это осложнение обычно наблюдается у 10-50% пациентов, которые проходили экстракапсулярную экстракцию.
У данного заболевания есть много причин развития. Но, как правило, действуют они в совокупности.
Это означает, что для развития вторичной катаракты требуется не только проведение операции в области хрусталика, но и любой другой сопутствующий фактор.
Определив и устранив его, можно заметно снизить интенсивность процессов, которые протекают в капсуле хрусталика. При этом следует сразу же начинать лечение, так как это позволит сохранить до 90% зрительной функции.
Причины возникновения
У первичной причины достаточно простые: естественное изменение органа зрения из-за старения, внешние воздействия. Вторичная глаукома вызывается несколько иными факторами, в числе которых:
- Неполное рассасывание масс хрусталика, если таковой был травмирован;
- Неполное извлечение частей хрусталика в процессе проведения операции;
- Нарушенный обмен веществ и эндокринные патологии;
- Аутоиммунные процессы;
- Высокая степень близорукости;
- Отслойка сетчатки;
- Воспаление в области сосудистой оболочки глаз.
Определить конкретную причину можно только у офтальмолога. Самолечение вторичной катаракты чревато полной утратой зрения.
Важно! Что это такое – вторичная катаракта, вам ответит лишь врач. Но следует понимать, что несмотря на прогрессирование заболевания сохранить зрительную функцию есть шанс, если вовремя обратиться к врачу.
Виды вторичной катаракты
В целом вторичную катаракту делят как и первичную по тем же типам:
- Задняя и передняя субкапсулярная катаракта. Передняя отличается расположением под капсулой. Для задней характерно расположение впереди под задней капсулой. Из-за такого расположения этот тип чаще всего приводит к потере зрения. Если сравнивать ее с кортикальной или ядерной катарактой, то она больше влияет на остроту зрения в целом. Но при этом у пациентов наблюдается остаточное зрение. Они хуже видят при суженном зрачке, ярком свете и свете фар. В большей мере способность видеть страдает в отношении ближних предметов.
- Ядерная катаракта развевается в тех случаях, когда возрастные изменение протекают анормально. В процесс вовлекается ядро хрусталика. Этот тип патологии практически всегда сопровождается близорукостью. При этом склероз ядра в первое время может иметь желтоватый оттенок, что вызывается отложением пигмента. Когда патология прогрессирует, то оно становится буроватым.
- При кортикальной катаракте охватывается задняя, передняя и экваториальная части полностью или частично.
- Ёлочкообразная катаракта протекает в достаточно редкой форме. Глубокие слои хрусталика страдают от отложения в них множественных разноцветных игловидных масс, которые напоминают ель. Отсюда и пришло название.
Как быстро будет прогрессировать вторичная катаракта, а также насколько помутнеет хрусталик – играют многие факторы. В частности наиболее значимыми являются возраст пациента, сопутствующие патологии и выраженность воспалительных процессов.
Важно! после имплантации ИОЛ вторичная катаракта может на фоне улучшившегося зрения существенно влиять на зрительную функцию. При этом снова менять линзы врачи отказываются, так как проблему это не решит. Сказать, какое лечение поможет, можно только после обследования.
Клинические стадии и разные сценарии развития патологии
Если говорить непосредственно о патологических процессах, которые протекают в процессе развития вторичной катаракты, то они протекают четыре стадии:
- Начальная;
- Незрелая или набухающая;
- Зрелая;
- Перезрелая.
Начальная стадия
Начальная стадия предполагает расслаивание волокон хрусталика. Образуются между ними щели. Под самой капсулой формируются постепенно вакуоли, которые заполняются жидкостью.
Отмечается, что у больных кортикальной формой жалобы наблюдаются крайне редко. Они могут говорить о незначительном снижении зрения, наличии мушек перед глазами, точек или штрихов.
Ядерная катаракта же протекает достаточно быстро, ухудшая центральное зрение. В результате происходит помутнение хрусталика. При этом также может параллельно ухудшиться и зрение вдаль.
Признаки близорукости если и проявляются, то на непродолжительный отрезок времени.
Советуем прочитать: Артифакия – послеоперационное состояние, с которым теперь человеку жить, до конца его дней.
Важно! Уже при первых симптомах следует обратиться к врачу. Есть шанс остановить патологические процессы в хрусталиковой капсуле медикаментозным путем. При затягивании с обращением к врачу результат будет один – оперативное вмешательство. Поэтому поход к врачу и профосмотры откладывать нельзя.
Зрелая катаракта
На второй стадии происходит набухание вещества с последующим помутнением хрусталика. При этом отдельные участки помутнения могут сливаться между собой и дальше распространяться на все большие области хрусталика. Поверхностные слои у него все еще остаются прозрачными. Хрусталик начинает увеличиваться в размерах, занимая все больше и больше места в передней камере глаза.
Советуем прочитать: Возврат к полноценной жизни с помощью удаления катаракты.
Такое течение ведет к развитию офтальмогипертензии, которая в свою очередь еще больше ухудшает состояние зрительного аппарата и провоцирует ускоренное развитие патологии. При этом, если терапия отсутствует, то может развиться и глаукома.
В таких случаях лечение одно – полное удаление хрусталика. Участки, в которых присутствует помутнение, постепенно захватывают все большую территорию и со временем закрывают зрачковое отверстие. Именно в это время цвет начинает меняться на серо-белый.
На этой стадии зрительная функция очень быстро снижается.
Зрелая стадия
Зрелая стадия характеризуется уменьшением хрусталика. Его слои полностью мутнеют. Сам же он сжимается, теряет влагу и постепенно приобретает форму звезды.
У зрачка появляется мутно-белый или ярко-серый оттенок. На этой стадии пациенты перестают различать предметы.
Вся функция сводится к светоощущению, то есть больной может увидеть луч света, определить, откуда он исходит и различить цвета.
Перезрелая
Перезрелая катаракта характеризуется полным разрушением структуры волокон хрусталикового тела. Вся масса становится однородной. Корковый слой становится молочным, жидким. Со временем он рассасывается.
Ядро уменьшается, становится плотным и тяжелеет. Из-за этого оно опускается на дно камеры, которая увеличивается.
Если на этом этапе не провести операцию, то в результате останется только маленькое ядрышко, а сама капсула хрусталика покроется холестериновыми бляшками.
При другом варианте развития патологии белки хрусталика разрушаются, создавая условия для разжижения хрусталика. В капсуле начнет повышаться осмотическое давление. Ядро также опускается на дно камеры, но при этом оно не затвердевает, а наоборот – размягчается, пока полностью не распадется и не растворится.
Вторичная катаракта
Вторичная катаракта является по сути разрастанием фиброзной ткани в задней капсуле хрусталика. Начинаются эти процессы не сразу, а через какое-то время после стороннего вмешательства – травмы, операции.
Так как для операции по имплантации искусственного хрусталика или ИОЛ врачи стараются сохранить камеру хрусталика, то со временем она может начать самостоятельно продуцировать клетки хрусталика.
После установки ИОЛ вторичная катаракта нередко наблюдается из-за помутнения этих самых клеток, которыми организм пытался восстановить хрусталиковые волокна. Со временем они начинают мутнеть, что и провоцирует патологическое течение периода после операции.
Если говорить более простым языком, то эти клетки, которым дали название клетки Амадюка-Эльшинга, начинают перемещаться. Они переходят в центральную часть оптической области. После этого формируется непрозрачная пленка. Именно она и снижает остроту зрения.
Важно! Такое течение патологии после операции не является результатом халатности и непрофессионализма хирурга. Это индивидуальная особенность конкретного организма, результат клеточных реакций, происходящих в хрусталиковой капсуле.
Признаки вторичной катаракты
Если говорить о конкретных симптомах, вторичная катаракта проявляется:
- Ухудшением зрения, которое происходит постепенно;
- Пеленой перед глазами;
- Засветом возле источников света;
- Затуманиванием зрения.
Эти симптомы могут назревать годами или прогрессировать в течение месяца. Это зависит от формы и сопутствующих заболеваний. Рассказать более точную картину и спрогнозировать течение патологии может только врач.
Важно! Симптоматика вторичной катаракты может быть схожа с другими патологиями глаза. Поэтому прежде чем начинать лечение – проконсультируйтесь с врачом. Нередко болезнь прячется за другими заболеваниями, а неправильное или неполноценное лечение только усугубит состояние зрительного аппарата.
Диагностика и лечение
Диагностика предполагает проведение ряда исследований, которые помогут выявить форму заболевания. На основании этих данных можно решать, какое именно лечение поможет сохранить пациенту зрение и устранить патологические процессы. К диагностическим процедурам при вторичной глаукоме относят:
- Биомикроскопию;
- Визометрию;
- Осмотри через щелевую лампу.
Исходя из полученных данных можно будет определиться с типом лечения.
Обычно применяют лазерное или хирургическое в зависимости от того, какими средствами и оборудованием располагает клиника, а также от того, какой метод предпочтительнее.
Лазерное лечение более распространено, так как оно более безопасно и имеет меньше противопоказаний и последствий, чем обычное хирургическое вмешательство.
Лазерное лечение или дисцизия позволяет рассечь заднюю капсулу хрусталика. Такое вмешательство считается наиболее безопасным и эффективным. Стоит только учитывать, что лазером может быть повреждена ИОЛ. Поэтому врачи предварительно проводят диагностику, осмотр и решают, какой именно тип процедуры лучше использовать.
Отмечается, что лазерная дисцизия – амбулаторное вмешательство, при котором пациенту даже не нужно вводить общий наркоз. Достаточно капельно инстиллировать анестезию в обрабатываемый глаз и можно начинать операцию. В процессе используется высокоточный лазер, с помощью которого производится избирательное воздействие на ткани. С задней стенки устраняется мутная часть капсулы.
Важно! Перед тем, как соглашаться на операцию, убедитесь, что клиника имеет соответствующее оснащение и оборудование, а также в опытности специалистов. В противном случае гарантировать успешное течение операции и восстановительный период после нее никто не сможет.
Возможность восстановления первоначальной остроты зрения минимальна. Обычно восстанавливается около 90% от исходного видения. Пациенты после такого воздействия отмечали буквально сразу улучшение зрительной функции. При хирургическом вмешательстве же требуется некоторое время на восстановление.
При хирургическом типе операции также используется местная анестезия. При этом через микроразрез врачи воздействуют на помутневшую часть хрусталиковой капсулы, удаляя ее. В целом же, выбирая между хирургическим и лазерным методом, врачи по возможности стараются выбирать второй вариант, так как он показывает большую эффективность, меньшее количество побочных эффектов и противопоказаний.
Медикаментозное лечение
Многие хотят обойтись без операций при первичной и вторичной катаракте. Врачи в таких случаях прописывают лекарственные препараты на основе:
- Солей калия;
- Солей кальция;
- Солей магния;
- Йода;
- Гормонов;
- Биогенных препаратов;
- Веществ растительного и животного происхождения;
- Витаминов.
Такой тип лечения в лучшем случае позволяет затормозить процесс. Устранить же само образование пленки медикаментозно не удается в силу анатомической недоступности данной области. Поэтому вылечиться такими медикаментами не удавалось никому.
Важно! для полного излечения следует обращаться к врачу и определиться с тем, стоит ли проводить операцию. Современные методики малоинвазивны и при правильном исполнении проходят максимально безболезненно. В результате зрение существенно улучшается без массивного воздействия на ткани.
Прогнозы при вторичной катаракте
Прогнозы при вторичной катаракте во многом зависят от того, как быстро за помощью обратился пациент. Если терапия была начата в самом начале, когда зрение только начало падать, то есть шанс приостановить медикаментозно патологию или устранить образовавшуюся белковую пленку оперативным путем.
Если пациент обратился, когда симптоматика стала проявляться более интенсивно, то положительный исход операции гарантирован, но медикаментозное лечение результатов уже не дает в таких случаях. Хирургическое или лазерное лечение позволяет вернуть до 90% зрительной функции.
При обращении на поздних стадиях следует понимать, что патологические процессы слишком долго прогрессировали.
В таких случаях врачи, как правило, могут незначительно улучшить зрительную функцию оперативным или лазерным методом, но полностью восстановить зрение уже не получится.
Медикаментозная терапия будет актуальна только при наличии сопутствующих патологий. На последней стадии нередко развиваются осложнения вроде глаукомы, а потому есть риск полной утраты зрительной функции.
Стоит отметить, что вторичная катаракта не имеет каких-либо профилактических мер. Единственное, что может предпринять человек в таких случаях – это регулярно посещать врача на предмет профосмотров. Если вторичная катаракта будет выявлена на ранних стадиях, то есть шанс остановить патологический процесс медикаментозно без развития осложнений.
Стоит отметить, что в таких случаях использовать лекарственные средства придется практически постоянно, периодически их меняя. Делается замена для того, чтобы не развилась толерантность на состав средств.
Правильный подход к реабилитации и лечению позволит сохранить зрение на длительный период после операции. после операции проконсультируйтесь с врачом в отношении того, какие меры предпринять, чтобы не допустить в будущем такое развитие событий.
Источник: https://BeregiZrenie.ru/katarakta/vtorichnaya-katarakta/
Рецидив катаракты после замены хрусталика
Иногда, уже после, казалось, успешной операции по замене хрусталика, возникает рецидив — вторичная катаракта.
Обратите внимание! »Прежде, чем начнете читать статью, узнайте, о том, как Альбина Гурьева смогла победить пробемы со зрением воспользовавшись…
Катаракта
Катаракта — это патология, приводящая к снижению зрения, вследствие помутнения биологической линзы (хрусталика), важной составляющей глазного аппарата человека. Обычно, катаракта возникает у пожилых людей, но, иногда, она является последствием травм или наследственной наклонности к этому заболеванию.
К сожалению, если начался процесс катаракты, то он будет продолжаться дальше, мы можем только замедлить этот процесс.
Для этого есть несколько профилактических мер:
Потрясающая результативность федеральной программы по борьбе с потерей зрения дает свои плоды…
- использование специальных глазных капель (Таурин, Каталин, Квинакс и других), которые включают в себя вещества, их недостаток способствует развитию катаракты;
- комплексная физиотерапия, заключающаяся в сеансах электрофореза (электрические импульсы, оказывающие терапевтический эффект и позволяющие лекарственному средству максимально воздействовать на организм человека);
- народные методы (две ст.л. травы очанки залейте литром кипятка, настоять полчаса, процедить, марлевую салфетку намочить в тёплом настое и промыть глаза с утра и на ночь).
Операция по замене хрусталика
Эта операция, в наше время, не представляет больших трудностей, она проводиться за полчаса, под местным наркозом, пациент находится в лечащем учреждении всего один день, и при удачном исходе операции на следующий день он может идти домой.
Но послеоперационный период требует постоянного наблюдения со стороны специалиста. В 98% данная операция возвращает зрение пациентам, но иногда могут возникнуть непредвиденные осложнения, например, вторичная катаракта (иногда ее также называют повторная катаракта).
Вторичная катаракта после замены хрусталика: причины, симптомы и лечение
В течение операции врач заменяет повреждённый хрусталик искусственным, при этом, по возможности, он старается сохранить капсулу (тонкий эластичный мешок), в которой хрусталик находился.
Примерно в 20% случаях у прооперированных пациентов этот капсульный мешок, из-за разрастания эпителия, мутнеет.
Это, в свою очередь, приводит к проблемам в чёткости восприятия окружающих предметов, то-есть к повторной катаракте.
Причины вторичной катаракты
Вторичная катаракта в подавляющем большинстве случаев не является результатом ошибки врача, делавшего операцию, как считают многие пациенты. Это следствие реакций, происходящих в капсульном мешке.
Причины этих реакций полностью не изучены. Иногда они могут совпадать с причинами возникновения первичной катаракты или быть и последствием удаления хрусталика.
Причиной вторичной катаракты может стать:
- неполное изъятие элементов повреждённого хрусталика;
- наследственность;
- возраст;
- травмирование;
- глазные заболевания;
- заболевания (повышенный сахар в крови, неправильный обмен веществ, эндокринные заболевания);
- длительная солнечная радиация;
- вредные привычки.
Поэтому, после успешной операции, и даже после благоприятно прошедшего реабилитационного периода, необходимо систематически посещать специалиста, чтобы он не упустил возникновение повторной катаракты.
Симптомы вторичной катаракты
Вторичная катаракта непредсказуема, она может возникнуть через пару месяцев или лет после операции. Наличие повторной катаракты подтверждается следующими симптомами:
- снижается острота зрения;
- объекты начинают двоиться;
- в цветопередаче глаза преобладает желтый цвет;
- глаз чувствителен к свету.
Вторичная катаракта может возникнуть как на одном глазу, так и на двух сразу. При появлении этих симптомов нужно срочно обратиться к врачу.
Вторичная катаракта после замены хрусталика лечение
На сегодняшний момент существует два способа устранения повторной катаракты.
Хирургическое лечение: факоэмульсификация
Раньше результативным способом была только хирургическая операция. Хирургическое лечение вторичной катаракты происходит ультразвуком, этот метод называется факоэмульсификация, он же применяется, когда происходит удаление поражённого хрусталика.
В данном случае специалист делает небольшой разрез, туда направляет щуп прибора факоэмульсификатора, с помощью ультразвука происходит разрушение и отсасывание ненужных уплотнений капсулы, из-за которых произошло её помутнение и уплотнение.
Данный способ обладает рядом преимуществ:
- можно проводить как детям, так и пожилым людям;
- не имеет противопоказаний;
- 80 % всех пациентов с вторичной катарактой предпочитают данный метод.
Лазерное лечение вторичной катаракты
В современном мире, самым широко используемым способом лечения вторичной катаракты стала терапия с применением лазера.
Однако, это лечение возможно только при отсутствии всех следующих противопоказаний:
- болезней, вследствие которых происходит нарушения в процессе сворачиваемости крови;
- онкологии;
- обострения хронических заболеваний;
- повышенный сахар в крови;
- инфекционные заболевания;
- повышенное глазное и черепное давление;
- менее полгода после перенесенного инфаркта;
- сердечно-сосудистые заболевания.
- Однако, при условии, что все эти болезни отсутствуют у пациента, то лазерная терапия самый продуктивный способ лечения повторной катаракты.
- Этот способ довольно прост, лазером удаляется эпителиальные наросты и очищается капсула, операция происходит достаточно быстро, без болевых и раздражающих ощущений, нахождение пациента в клинике перед терапией и после не нужно.
При лечении лазером неблагоприятные последствия практически не возникают, но проводить её следует только, когда вторичная катаракта находиться в самом начале своего развития. При этом важно, что после операции по замене хрусталика должно пройти как минимум полгода.
Выбор метода лечения определяет лечащий врач, после ряда обследований не только у офтальмолога, но и у других специалистов.
Осложнения
Применение прогрессивного оборудования для устранения вторичной катаракты редко приводит к негативным последствиям, но всё-таки они возможны:
- если во время процедуры была повреждена искусственная линза, тогда пациенту начинает казаться, что он видит чёрную точку;
- при хирургическом лечении смещение искусственной линзы;
- проникновение бактериальной инфекции в капсулу после процедуры и появление в результате этого хронического воспаления;
- иногда, если вторичная катаракта лечится больше, чем через полгода после первой операции, возникает отёк сетчатки.
Профилактика
Итак, какие меры помогут избежать риск повторного заболевания:
- систематическое посещение офтальмолога;
- использование глазных капель, замедляющих развитие вторичной катаракты;
- отсутствие нагрузок;
- отказ от вредных привычек;
- отсутствие воздействия сильной радиации солнца на глаза.
Если соблюдать эти меры, то можно уменьшить риск появления повторной катаракты.
Источник: https://glazexpert.ru/bolezni/katarakta/vtorichnaya-posle-zameny-hrustalika.html
Вторичная катаракта после замены хрусталика
Порядка 20-35% пациентов, перенесших операцию по замене хрусталика, через 6-18 месяцев после операции могут столкнуться с вторичной катарактой. Она также требует лечения и обращения к врачу.
Под катарактой понимается поражение, происходящее в оптической системе глаза, при котором хрусталик становится мутным. При операции хрусталик удаляется и заменяется на искусственный.
Сам хрусталик в глазу располагается в специальном капсульном мешке, передняя стенка которого разрезается при операционном вмешательстве для изъятия помутневшего хрусталика. Заднюю стенку не затрагивают, так как она обеспечивает стабилизацию положения искусственного хрусталика в глазу в первые месяцы после операции.
Вторичная катаракта представляет собой изменения, происходящие со стороны задней капсулы, в том числе ее помутнение и фиброзирование.
Данное поражение может произойти в трех формах:
- Фиброзной – разрастаются соединительнотканные элементы;
- Пролиферативной – появление специфических клеток, которые являются показателем длительности процесса;
- Утолщение капсулы – единственная из форм, не вызывающая неприятных ощущений.
Определенные причины появления вторичной катаракты установить невозможно. Нет ни одного специалиста, который может гарантировать появление симптомов изменения хрусталика после операции или в восстановительный период.
Одним из первых симптомов, свидетельствующих о возможном появлении повторной катаракты может стать ухудшение зрения после операции. Развитие и появление данной болезни может происходит по-разному. Так, у кого-то она возникает довольно быстро, а у других может развиваться на протяжении нескольких лет. В большинстве случаев первые симптомы появляются минимум через три месяца после операции.
Как диагностируется?
Вторичная катаракта требует посещения офтальмолога, который будет проводить обследования. В первую очередь измеряется острота зрения и определяются границы и участки, в которых поля зрения выпадают.
Далее производится биомикроскопия – процедура осмотра щелевой лампой. Во время нее определяется структура глаза, есть возможность обнаружить место расположения патологического очага, а также определить его размер и параметры. Дополнительно врач может назначить оптическую когерентную томографию при наличии подозрения на отек.
Вторичная катаракта может развиваться из-за имеющихся у человека заболеваний внутренних органов. Требуется прежде всего вылечить их, либо достичь значения показателей, близких к норме.
Как лечится?
Данная процедура проводится следующим образом:
- Для начала в глаз капают мидриатик для того, чтобы расширить зрачок;
- Далее, при помощи лазера создается небольшое отверстие;
- Затем выполняется фотодеструкция (разрушение) измененных тканей.
Лазерное удаление повторной катаракты является малотравматичным, так как не требует введения инструментов в глаз. Почти 100% пациентов отмечают значительное улучшение зрения после процедуры. Однако, такой метод имеет некоторые противопоказания, среди которых наличие рубцов, отека роговой оболочки, патологии глазного дна, воспалительные процессы.
Если у пациента имеются симптомы, при которых лазер противопоказан, используется хирургическое вмешательство. Такая процедура носит название капсулотомия и проводится довольно редко, так как после нее велик риск занесений инфекций, появления осложнения и, кроме того, необходим долгий период восстановления.
В связи с этим, лазерная капсулотомия являете наиболее удачным вариантом. Для ее проведения используется специальный лазер YAG на алюмоиттриевой гранате. Применение такого лазера позволяет минимизироваться риск осложнений.
У большинства пациентов отмечается улучшение зрения уже в начале периода восстановления. Могут беспокоить появляющиеся яркие вспышки и плавающие пятна перед глазами, но после восстановления прооперированного глаза они исчезнут.
Восстановительный период
Для того, чтобы реабилитация прошла максимально быстро, а эффект сохранился надолго, необходимо выполнять некоторые рекомендации:
- Использовать солнцезащитные очки;
- В течение 2-3х недель не делать макияж глаз;
- Закапывать глаза каплями, которые пропишет врач.
Также рекомендуется регулярно проверяться у офтальмолога (не реже 1 раза в год).
Источник: https://eurooptic.ru/articles/secondary-cataract-after-lens-replacement/