Ретинопатия недоношенных — вазопролиферативное поражение сетчатки, обусловленное незрелостью структур глаза у детей, рожденных раньше срока. Ретинопатия недоношенных характеризуется нарушением нормального васкулогенеза и нередко самопроизвольно регрессирует; в остальных случаях сопровождается помутнением стекловидного тела, миопией, астигматизмом, косоглазием, катарактой, глаукомой, тракционной отслойкой сетчатки. Ретинопатия диагностируется в ходе осмотра недоношенного ребенка детским офтальмологом с помощью офтальмоскопии, УЗИ глаза, электроретинографии, зрительных ВП. Лечение ретинопатии недоношенных может включать крио- или лазеркоагуляцию сетчатки, витрэктомию, склеропломбирование.
Ретинопатия недоношенных — нарушение процессов васкуляризации сетчатки у детей, имеющих низкий гестационный возраст.
Частота ретинопатии недоношенных в неонатологии и детской офтальмологии тесно коррелирует со степенью зрелости организма ребенка: так, у детей с массой тела менее 1500 г патология сетчатки развивается в 40-50% случаев; менее 1000 г – в 52-73%; а у глубоко недоношенных детей с массой тела менее 750 г – в 81-95% случаев.
Парадоксальность ситуации заключается в том, что совершенствование условий выхаживания детей с экстремально низкой массой тела приводит к увеличению случаев ретинопатии недоношенных, которая в развитых странах становится ведущей причиной слепоты у детей.
Ретинопатия недоношенных
Нормальный васкулогенез (рост сосудов) сетчатки у плода начинается с 16 недели внутриутробного развития и завершается к 40 неделям гестации. Т. о.
, чем меньше гестационный возраст ребенка, тем больше в его сетчатке содержится аваскулярных зон.
Наиболее подвержены возникновению ретинопатии недоношенных дети, рожденные от преждевременных родов ранее 34-ой недели гестации с массой тела менее 2000 г.
Развитие сосудов сетчатки регулируется различными медиаторами — факторами роста, из которых наиболее значимы и изучены фактор роста сосудистого эндотелия, фактор роста фибробластов и инсулиноподобный фактор.
Нарушению регуляции нормального ангиогенеза и развитию ретинопатии у недоношенных способствуют условия, вызывающие изменение парциального давления кислорода и углекислого газа в крови. Дело в том, что метаболические процессы в сетчатке осуществляются посредством гликолиза, т. е. расщепления глюкозы, протекающего без участия кислорода.
Поэтому длительное пребывание ребенка на ИВЛ, кислородотерапия, колебания в режиме назначения сурфактантов и т. п. способствуют развитию ретинопатии недоношенных.
Дополнительными факторами риска, влияющими на возникновение ретинопатии недоношенных, служат гипоксия плода, внутриутробные инфекции, синдром дыхательных расстройств, внутричерепные родовые травмы, сепсис, анемия новорожденных и др. Одним из вероятных триггеров развития ретинопатии является воздействие на незрелую сетчатку недоношенного избыточной освещенности, тогда как в норме ангиогенез сетчатки протекает внутриутробно в отсутствии светового воздействия.
Патогенез ретинопатии недоношенных связан как с нарушением образования новых сосудов сетчатки, так и с изменением уже сформировавшихся сосудистых трактов.
При ретинопатии недоношенных образование сосудов в аваскулярных зонах периферии сетчатки прекращается, а новообразованные сосуды начинают прорастать в стекловидное тело, что в дальнейшем приводит к кровоизлияниям, новообразованию глиальной ткани, натяжению и тракционной отслойке сетчатки.
Принятая в мировой практике классификация ретинопатии недоношенных выделяет в течении заболевания активную и рубцовую (регрессивную) фазы. Активная фаза ретинопатии недоношенных, в зависимости от локализации и выраженности сосудистых изменений, подразделяется на 5 стадий:
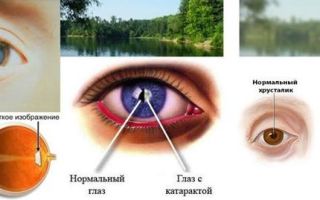
- I стадия – образование демаркационной линии – узкой границы, отделяющей васкулярную (сосудистую) часть сетчатки от аваскулярной (бессосудистой).
- II стадия – формирование на месте демаркационной линии возвышения — демаркационного вала (гребня). Сосуды врастают в вал и могут образовывать небольшие участки неоваскуляризации.
- III стадия – в области вала появляется экстраретинальная фиброваскулярная пролиферация. Соединительная ткань и сосуды разрастаются по поверхности сетчатки и проникают в стекловидное тело.
- IV стадия – соответствует частичной отслойке сетчатки, обусловленной экссудативно-тракционным механизмом. Данная стадия ретинопатии недоношенных подразделяется на подстадии: IVa — без отслойки макулы и IVб — с вовлечением в отслойку макулярной зоны.
- V стадия – тотальное отслоение сетчатки воронкообразной формы (с узким, широким или закрытым профилем воронки).
В 70-80% случаев I и II стадии ретинопатии недоношенных самопроизвольно регрессируют, оставляя минимальные остаточные изменения на глазном дне. III стадия является «пороговой» и служит основанием для проведения профилактической коагуляции сетчатки. IV и V стадии ретинопатии недоношенных расцениваются как терминальные из-за неблагоприятного прогноза в отношении зрительных функций.
В большинстве случаев при ретинопатии недоношенных наблюдается последовательное, постадийное развитие изменений, однако возможен молниеносный вариант («плюс»-болезнь), характеризующийся злокачественным, быстрым течением.
Продолжительность активной стадии ретинопатии недоношенных составляет 3-6 месяцев. Если в течение этого времени не произошло спонтанного регресса изменений, наступает фаза рубцевания с развитием остаточных явлений.
В этой стадии у ребенка могут развиваться микрофтальм, близорукость, косоглазие и амблиопия, поздняя отслойка сетчатки, фиброз стекловидного тела, осложненная катаракта, вторичная глаукома, субатрофия глазного яблока.
Объективные офтальмологические данные являются единственными проявлениями ретинопатии недоношенных, особенно в ее активной фазе, поэтому одновременно могут расцениваться как симптомы заболевания.
Для выявления ретинопатии обследованию детского офтальмолога подлежат все недоношенные через 3-4 недели после рождения. В более раннем возрасте признаки ретинопатии недоношенных еще не проявляются, однако при офтальмологическом осмотре может быть выявлена другая врожденная патология глаза: глаукома, катаракта, увеит, ретинобластома.
Дальнейшая тактика предполагает динамическое наблюдение недоношенного ребенка офтальмологом каждые 2 недели (при незавершенной васкуляризации сетчатки) либо еженедельно (при первых признаках ретинопатии), либо 1 раз в 2-3 дня (при «плюс»-болезни). Осмотры недоношенных детей проводятся в присутствии неонатолога и анестезиолога-реаниматолога.
Основным методом выявления ретинопатии недоношенных служит непрямая офтальмоскопия, осуществляемая после предварительного расширения зрачка (мидриаза).
С помощью УЗИ глаза дополнительно выявляются экстраретинальные признаки ретинопатии недоношенных в III-IV стадиях.
С целью дифференциальной диагностики ретинопатии недоношенных и патологии ЗН (аномалий развития или атрофии зрительного нерва) выполняется исследование зрительных ВП, электроретинография ребенку. Для исключения ретинобластомы информативны УЗИ и диафаноскопия.
Для оценки степени отслойки сетчатки предлагается использовать оптическую когерентную томографию.
В I–II стадии ретинопатии недоношенных лечение не показано. В III стадии с целью предупреждения прогрессирования ретинопатии недоношенных до терминальных стадий проводится профилактическая лазеркоагуляция либо криокоагуляция аваскулярной зоны сетчатки (не позднее 72 часов от момента выявления экстраретинальной пролиферации).
Эффективность профилактического коагуляционного лечения при ретинопатии недоношенных составляет 60-98%. Среди местных осложнений хирургических процедур встречаются ожоги глаз, гифема, преретинальные мембраны, иридоциклиты, окклюзия центральной артерии сетчатки. Общесоматические осложнения могут включать апноэ, цианоз, брадикардию или тахикардию.
Оценка результативности коагуляционного лечения ретинопатии недоношенных проводится спустя 10-14 дней. При стабилизации или регрессе процесса лечение расценивается как эффективное; в случае продолжающейся эктраретинальной пролиферации возможно повторение крио- или лазеркоагуляции.
В регрессивном и послеоперационном периоде назначаются инстилляции лекарственных препаратов (дизинфицирующих, антиоксидантных, противовоспалительных), физиотерапевтическое воздействие (электрофорез, магнитостимуляция, электроокулостимуляция).
В случае дальнейшего прогрессирования ретинопатии недоношенных до IV-V стадий возникает необходимость проведения витрэктомии (ленсвитрэктомии) или циркулярного пломбирования склеры (экстрасклерального пломбирования).
У большинства детей ретинопатия недоношенных не прогрессирует дальше I-II стадии, изменения сетчатки подвергаются обратному развитию; при этом сохраняется достаточно высокая острота зрения.
Тем не менее, у половины из них к 6-10 годам выявляются аномалии рефракции (близорукость, дальнозоркость, астигматизм), глазодвигательные нарушения (косоглазие, нистагм).
При прогрессировании ретинопатии недоношенных до IV-V стадии или молниеносной форме заболевания прогноз на сохранение зрительной функции неблагоприятный.
Профилактика ретинопатии недоношенных – это, прежде всего, профилактика преждевременных родов; проведение терапии, направленной на пролонгирование беременности; правильное выхаживание недоношенных, их динамическое наблюдение детским офтальмологом. Дети, перенесшие ретинопатию недоношенных, в старшем возрасте должны проходить регулярное офтальмологическое обследование, включающее визометрию, рефрактометрию, электрофизиологические исследования, компьютерную периметрию и др.
Источник: https://www.KrasotaiMedicina.ru/diseases/children/retinopathy-of-prematurity
Ретинопатия недоношенных
Если младенец появляется на свет намного раньше предполагаемого срока родов, это увеличивает риск возникновения разных проблем со здоровьем. Одной из достаточно серьезных и распространенных у глубоко недоношенных деток патологий является ретинопатия.
Так называют проблему с сетчаткой у младенцев, родившихся намного раньше положенного срока. Ее код по 10 мкб – Н 35.1. Главной опасностью ретинопатии является риск безвозвратной утраты зрительной функции.
Болезнь вызывается множеством факторов, среди которых основным является незрелость младенца, который родился раньше 34 недели внутриутробного развития. Впрочем, малыш может родиться в срок, но при этом оставаться незрелым. Другими провоцирующими ретинопатию факторами являются:
- Низкий вес ребенка.
- Многоплодие.
- Сопутствующие патологии плода, например, развитие сепсиса, анемии или ацидоза.
- Хронические болезни половых органов матери.
- Гестоз.
- Кровотечение во время родов.
- Проведение ИВЛ и использование кислорода после рождения.
Подробнее о причинах возниконовения ретинопатии смотрите в видео:
Сосуды внутри сетчатки глаза начинают развиваться с 16 недели внутриутробного развития младенца. До этого срока никаких сосудов в этой части глаза совсем нет. Они начинают расти от участка, где выходит зрительный нерв, в сторону периферии.
Сосуды активно растут до самого начала родов, поэтому, чем раньше рождается кроха, тем меньшее количество сосудов в его сетчатке успело образоваться.
У глубоко недоношенных младенцев выявляются достаточно обширные участки без сосудов (их называют аваскулярными).
Когда ребенок родился, на его сетчатку начинают воздействовать разные внешние факторы (в первую очередь, кислород и свет), что провоцирует появление ретинопатии. Нормальный процесс формирования сосудов нарушается. Они начинают прорастать в стекловидное тело, а одновременный рост соединительной ткани приводит к натягиванию сетчатки и ее отслоению.
Ретинопания у недоношенных новорожденных развивается так:
- Сначала проходит активный период (от рождения до 6 месяцев). В этом периоде расширяются вены, меняются артерии, сосуды становятся извитыми, возможно помутнение стекловидного тела, тракционная отслойка клетчатки, реже ее разрыв или отрыв.
- Далее наступает фаза обратного развития. Данный период начинается с 6-месячного возраста и длится в среднем до года.
- С 1 года начинается рубцовый период. Во время него может формироваться миопия, нередко появляется помутнение хрусталика, отслойка или разрыв сетчатки, могут уменьшаться глазные яблоки, а также может повыситься внутриглазное давление. Иногда радужка и хрусталик смещаются вперед, что вызывает помутнение роговицы и ее дистрофию.
Ретинопатия представляет собой процесс в несколько стадий, который способен завершиться как формированием рубца, так и полным регрессом, при котором все проявления исчезают.
В месте разделения нормальной сосудистой клетчатки и аваскулярных участков возникает беловатая линия. Выявление такой разделительной линии является поводом для проведения еженедельных осмотров малыша.
На месте линии разделения аваскулярной сетчатки с сосудистыми участками возникает вал. У 70-80% новорожденных на этой стадии происходит самопроизвольное улучшение, при этом на глазном дне остаются незначительные изменения.
В образовавшемся валу появляется фиброзная ткань, а стекловидное тело над ним уплотняется, в результате чего сосуды сетчатки втягиваются в стекловидное тело. Это становится причиной появления натяжения сетчатки и большого риска отслоения. Эту стадию также называют пороговой, поскольку при ее прогрессировании ретинопатия становится почти необратимой.
Сетчатка частично отслаивается без вовлечения центрального отдела (переход в стадию 4А) и с отслойкой в центральной области (переход в стадию 4В). Эту стадию и последующие изменения называют терминальной, так как прогноз для ребенка ухудшается, а зрение резко нарушается.
Сетчатка отслаивается полностью, что приводит к резкому ухудшению зрения малютки.
Отдельно выделяют плюс-болезнь, у которой нет четких стадий. Такая форма развивается раньше и прогрессирует намного быстрее, что вызывает отслойку сетчатки и быстрое наступление терминальных стадий ретинопатии.
Всех детей, родившихся раньше 35 недель или с низким весом (менее 2 кг), должен осматривать офтальмолог, используя для такого осмотра специальное оборудование. Если были выявлены симптомы ретинопатии, новорожденного продолжают осматривать раз в неделю, а при наличии плюс-болезни еще чаще – каждые три дня.
Осмотры продолжаются до момента, когда заболевание полностью регрессирует или потребует хирургической терапии. Как только начинается регресс болезни, малыша осматривают каждые две недели.
Во время осмотра крохе в обязательном порядке расширяют зрачок, а также используют для процедуры специальные векорасширители (они исключат давление на глаза со стороны пальцев). Дополнительным методом обследования при ретинопатии выступает УЗИ глаз.
На терапию ретинопатии влияет стадия болезни, но все методы лечения можно разделить на:
- Консервативные. Ребенку закапывают лекарственные средства, которые назначил офтальмолог. Такое лечение считают малоэффективным.
- Хирургические. Метод такого лечения выбирают с учетом протекания ретинопатии (обычно его проводят при 3-4 стадии болезни). Многим детям назначают криохирургическое или лазерное лечение. Когда начинается отслойка, в специализированных клиниках ребенку удаляют стекловидное тело.
Длительность активной ретинопатии в среднем составляет 3-6 месяцев. Результатом развития болезни может стать и самопроизвольное излечение (часто наблюдается в первой-второй стадиях), и рубцевание, при котором остаточные изменения имеют разную выраженность. На их основе рубцовые изменения разделяют на степени:
- При первой степени глазное дно почти не изменено, поэтому зрительные функции не нарушены.
- Вторая степень характеризуется смещением центра сетчатки, а также изменениями периферических участков, что повышает риск вторичной отслойки в будущем.
- Когда развивается третья степень, в сетчатке наблюдается деформация участка, в котором в нее входит зрительный нерв. Центральная часть сетчатки сильно смещается.
- Четвертая степень проявляется выраженными складками на сетчатки, обуславливающими сильное нарушение зрения.
- При пятой степени отмечают тотальную отслойку сетчатки.
Профилактика появления ретинопании заключается в предотвращении преждевременных родов. Кроме того, она направлена на правильное выхаживание ребенка, родившегося раньше срока.
Когда у ребенка выявляют 1 стадию болезни, требуется профилактическое назначение кортикостероидных гормонов, а при кислородотерапии дополнительно предписываются антиоксиданты. Определив у крохи 2 стадию, дозировку гормональных препаратов увеличивают, а дополнительный кислород и препараты, которые расширяют сосуды, если это возможно, ограничивают.
Довольно эффективны в профилактике ретинопатии такие методы уничтожения аваскулярных зон в сетчатки, как криокоагуляция и лазерная коагуляция. Их применение снижает частоту неблагоприятного исхода на 50-80%. Манипуляции проводят под общим наркозом, результат оценивают через 7-14 дней и при необходимости выполняют повторную процедуру.
При тяжелых стадиях ретинопатии зрение ребенка сильно страдает. Даже хирургическое лечение способно лишь улучшить светоощущение и дать возможность ориентироваться в помещении и следить за предметами.
Также стоит отметить, что и у деток с легкими стадиями болезни в дальнейшем возможны такие нарушения органа зрения, как амблиопия, глаукома, миопия и поздняя отслойка. По этой причине они должны регулярно наблюдаться офтальмологом до 18-летнего возраста.
Ретинопатия представляет собой процесс в несколько стадий, который способен завершиться как формированием рубца, так и полным регрессом, при котором все проявления исчезают.
Источник: https://o-krohe.ru/nedonoshennyj/retinopatiya/
Ретинопатия у детей: симптомы, причины, лечение, профилактика, осложнения
Причины
На сегодняшний день все еще не утихают споры по поводу причин развития ретинопатии. Выделяют несколько основных предположений по поводу того, следствием чего является ретинопатия нодоношенных:
- у недоношенного ребенка сосуды сетчатки неразвиты, поэтому питание глаза оказывается недостаточным;
- использование кислорода в специальных кювезах для недоношенных детей пагубно сказывается на сетчатке глаз ребенка. Избежать его использования нет возможности — ребенок погибнет;
- вес ниже 1400 кг при рождении;
- роды до наступления 26-28 недели беременности;
- генетические факторы;
- воздействие естественного освещения на недоразвитую сетчатку глаза ребенка, родившегося раньше срока;
- внутриутробные инфекции различной этимологии;
- осложненная беременность, и как следствие, кровоизлияния в мозг плода.
Как прослеживается из перечисленных возможных причин возникновения ретинопатии у недоношенных детей, заболевание является мультифакторным.
Симптомы
К сожалению, ретинопатия не сразу становится заметной у малыша. Дело в том, что определить ее наличие у новорожденного практически невозможно. Только когда ребенок немного подрастет и достигнет того возраста, когда дети начинают следить за предметами, игрушками и т.д. симптомы начинают себя проявлять:
- у малыша замечается косоглазие;
- ребенок моргает, но только одним глазом;
- держит игрушку слишком приближенно к глазам,наблюдает за предметами на расстоянии одним глазом;
- не видит предметы на удаленном от него расстоянии.
У подросшего ребенка замечаются следующие явления:
- зрение резко и значительно ухудшается. Малыш не видит то, что видел раньше;
- не замечает предметы, которые показывают родители — плохое зрение.
Если вы заметили перечисленные признаки ухудшение зрения у своего малыша, или даже какой-то один из симптомов, то не следует откладывать визита к врачу. Вовремя предпринятые меры помогут, если не восстановить, то хотя бы сохранить зрение ребенку. Затягивать в лечением нельзя — малыш может полностью ослепнуть. Врач-офтальмолог обследует малыша и установит точный диагноз.
Диагностика ретинопатии у ребёнка
Все дети, родившиеся раньше срока, а точнее до 26-28 недели беременности, автоматически попадают в группу риска развития недуга. Вероятность заболевания у детей, родившихся раньше срока, близка к 100%.
Поэтому очень важно раннее обследование у офтальмолога, регулярные посещения педиатра. Малышу с подозрением на ретинопатию будет назначено дополнительное обследование глазного дна с обязательным расширением зрачка.
Обследования, которые назначаются при подозрении на ретинопатию:
- непрямая бинокулярная офтальмоскопия;
- ультразвуковое обследования сетчатки глаз;
- электроретинограмма (ЭРГ);
- ЗВП.
Ребенок должен находиться под наблюдением у офтальмолога, посещать его не реже чем каждые 2 недели, вплоть до завершения васкуляризации (образования сосудов сетчатки). Все дети, страдающие ретинопатией, должны наблюдаться у врача до 18, чтобы избежать сопутствующих заболеваний глаз.
После того, как детский врач-офтальмолог установит точный диагноз, ребенку будет назначено индивидуальное лечение.
Осложнения
Ретинопатия — серьезное заболевание. Если недуг не будет вовремя выявлен и не будут предприняты меры по его излечению, то осложнения и последствия могут быть очень тяжелыми, вплоть до полной слепоты.
Осложнения при ретинопатии:
- близорукость – ребенок плохо видит удаленные предметы;
- микроофтальмия — уменьшение в размерах глазного яблока;
- астигматизм — патология зрения, вызванная деформацией хрусталика;
- косоглазие;
- отслойка сетчатки — заболевание, при котором сетчатка глаза отслаивается и погибает;
- помутнение стекловидного тела;
- амблиопия — патология зрения, не поддающееся корректировке с помощью очков или контактных линз;
- катаракта — помутнение роговицы — внешней прозрачной оболочки глаза;
- гипоплазия глазного нерва — недоразвитие нерва;
- слепота.
Лечение
В случае, если беременность протекала тяжело, роды были преждевременными, особенно до 26-28 недели беременности, то необходимо в обязательном порядке провести обследование малыша на предмет наличие ретинопатии.
Лучше перестраховаться, чем упустить время, когда еще можно помочь и не дать недугу развиться.
Не откладывайте визита к детскому офтальмологу, строго выполняйте все назначения и рекомендации, которые он вам даст.
Таким образом вы сможете остановить развитие заболевания, если оно имеется у малыша, а во многих случаях при правильном лечении наблюдается полный регресс недуга, и болезнь отступает.
Что делает врач
В случае выявления ретинопатии у малыша, врач назначит соответствующее лечение, которое зависит от степени поражения сетчатки глаза, тяжести заболевания и индивидуальных особенностей организма ребенка.
Ретинопатия лечится:
- гормональными препаратами;
- с помощью хирургического вмешательства;
Хорошей новостью является то, что при ретинопатии возможно самоизлечение без применения каких-либо специальным методов терапии. Но полагаться только на этот факт не следует. В любом случае наблюдения у врача позволит вам держать под контролем процессы, происходящие в сетчатке глаз малыша, и по мере необходимости корректировать их.
Профилактика
Как и говорилось выше, ретинопатия — это мукьтифакторное заболевание, основной причиной развития которого является недоношенность плода. Поэтому основными направлениями профилактики являются:
- меры, направленные на предупреждение преждевременных родов;
- избегание инфекционных заболеваний разных этимологий у беременной;
- своевременное лечение всех проявившихся недугов у будущей мамы.
Общие рекомендации по здоровому образу жизни, здоровому питанию также актуальны и эффективны. Болезнь всегда легче предупредить, чем ее лечить. Если будущая мама будет внимательно относиться к своему здоровью, а окружающие ее люди заботиться о том, чтобы не были стрессов, ненужных переживаний и т.д., то все эти простые меры пойдут на пользу здоровью будущему ребенку.
Статьи на тему
Показать всё
Вооружайтесь знаниями и читайте полезную информативную статью о заболевании ретинопатия у детей. Ведь быть родителями – значит, изучать всё то, что поможет сохранять градус здоровья в семье на отметке «36,6».
Узнайте, что может вызвать недуг , как его своевременно распознать. Найдите информацию о том, каковы признаки, по которым можно определить недомогание. И какие анализы помогут выявить болезнь и поставить верный диагноз.
В статье вы прочтёте всё о методах лечения такого заболевания, как ретинопатия у детей. Уточните, какой должна быть эффективная первая помощь. Чем лечить: выбрать лекарственные препараты или народные методы?
Также вы узнаете, чем может быть опасно несвоевременное лечение недуга ретинопатия у детей, и почему так важно избежать последствий. Всё о том, как предупредить ретинопатия у детей и не допустить осложнений.
А заботливые родители найдут на страницах сервиса полную информацию о симптомах заболевания ретинопатия у детей. Чем отличаются признаки болезни у детей в 1,2 и 3 года от проявлений недуга у деток в 4, 5, 6 и 7 лет? Как лучше лечить заболевание ретинопатия у детей?
Берегите здоровье близких и будьте в тонусе!
Источник: https://DetStrana.ru/service/disease/children/retinopatiya/
Что такое ретинопатия недоношенных детей?
Ретинопатия у недоношенных — тяжелая патология глаз у младенцев, рожденных раньше биологического времени. В основе офтальмологической патологии лежит недоразвившаяся структура глаза, а в частности — сетчатая оболочка.
Как самостоятельная болезнь ретинопатия недоношенных (РН) впервые была описана американским офтальмологом Т. Терри в 1941 году, под названием «ретролентальная фиброплазия». До этого времени патология не изучалась в силу высокой смертности преждевременно рожденных детей и отсутствия адекватного лечения.
Современное название глазная болезнь новорожденных получила в 1951 году.
Несмотря на длительные исследования ретинопатии, болезнь и сегодня становится главной причиной инвалидности и низкого зрения в раннем детстве. Распространенность глазного заболевания повсеместная и достигает тревожных показателей — 24,7 на 100 тысяч. Развитие патологической недостаточности глаз напрямую зависит от массы при рождении, развитости ребенка, внутриутробного возраста.
Клиническая картина
Ретинопатия становится следствием резкого прерывания естественного формирования кровеносных сосудов в глазах. Биологический процесс начинается на 15–16 неделе эмбрионального периода и полностью завершается к рождению (40 недель).
У подавляющего большинства преждевременно рожденных детей существуют офтальмологические отклонения от нормальных показателей. На глазном дне наблюдаются аваскулярные зоны, их размер напрямую зависит от возраста ребенка с момента последней менструации матери.
Иными словами, чем раньше произошло рождение, тем больше площадь поражения сетчатки глаза.
Но наличие зон без кровеносных сосудов не является абсолютным фактором ретинопатии. Это лишь подтверждение, что капилляры остановились в развитии, и вероятность возникновения заболевания стала больше.
Классификация
Ретинопатия разделяется по стадиям, локализации и размеру поражения сетчатой оболочки глаза.
Ретинопатия 1 степени у недоношенных детей и ее последствия
Стадия характеризуется появлением линии, разделяющей полноценную и бессосудистую сетчатку. Полоса представляет собой большое скопление микозных клеток. На глазном дне, перед разделительной линией, сосуды расширены, образовывают ветвления и внезапно обрываются без проникновения в бессосудистую зону сетчатки.
В офтальмологии принято считать, что если ребёнок перенес первую стадию ретинопатии и появились слабые рубцовые изменения, то у него невозможно формирование полноценного стекловидного тела глаза.
В дальнейшем у таких детей выявляется высокий риск развития близорукости, дистрофии и отслойки сетчатки. Но также возможен самостоятельный регресс заболевания, без критических последствий.
Лечение на 1-й, 2-й стадиях сводится к местному воздействию — витаминный комплекс, глазные капли.
Ретинопатия 2 степени
В этой стадии разделительная линия превращается в гребень (вал), имеющего серый или белый оттенок. Сетчатка уплотняется и врезается в стекловидное тело глаза. Иногда вал выглядит слишком «наполненным» за счет проникших в него кровеносных сосудов. Капилляры на дне глаза расширены, извиты. Появляются «щетки» (шунты).
Ретинопатия 3 степени
Стадия характеризуется разрастанием неполноценной соединительной ткани на гребне.
Гребень дальше проникает в стекловидное тело, более разветвленными становятся «щетки» (артериовенозные шунты), формируются беспорядочные сплетения.
При первой и второй стадии еще возможно сохранение высокой остроты зрения. При вхождении заболевания в третью стадию происходит резкое, часто безвозвратное снижение функции зрения.
Пороговая стадия
Третья стадия РН, она же пороговая, становится переломным моментом прогресса заболевания. Если ретинопатия не выявлена на этом этапе, то происходит дальнейшее ухудшение состояния ребенка, вплоть до утраты глаза. Именно в пороговой стадии назначается хирургическое лечение с целью сохранения зрения.
Лазеркоагуляция или криокоагуляция проводятся не позднее 3 дней с момента определения степени поражения.
В более поздние сроки (4-я, 5-я стадии) коагуляция не будет иметь ожидаемого эффекта, их применение нецелесообразно с точки зрения рисков (анестезия, даже местная, может негативно повлиять на слабый организм недоношенного ребенка).
Ретинопатия 4 степени
При наступлении 4-й стадии начинается отслойка сетчатки глаза. Выделяется две формы процесса:
- ΙV a — не участвует макулярная зона;
- ΙV в — сетчатка отслаивается в макуле.
Отслойка носит воспалительный характер с образованием экссудата. Возникает на фоне кровоточивости сосудов и растяжения со стороны соединительной ткани.
Ретинопатия 5 степени
В этой стадии происходит полная отслойка сетчатки глаза. Выраженная деструкция стекловидного тела, развитие в нем пустот «воронкообразного» характера. Принято различать узкую, полузакрытую и закрытую формы. Наблюдается ярко выраженное сращение между листками сетчатки.
Отдельно выделяются плюс-болезнь и задняя злокачественная форма как наиболее неблагоприятные виды ретинопатии.
Патологические процессы начинаются раньше, не имеют четко определяемых стадий, быстро прогрессируют и приводят к деструкции сетчатки, не достигая пороговой стадии.
Патологические формы характеризуются расширением сосудов сетчатки, отеком стекловидного тела, множественными кровоизлияниями в сосудах. Прогноз лечения неблагоприятный, существует угроза для жизни.
Диагностика
Своевременное определение ретинопатии основано исключительно на оценке состояния глазного дна. Визуализация сетчатки традиционной офтальмоскопией затруднительна.
С учетом тяжелого состояния недоношенных детей и частой необходимостью в искусственной вентиляции легких возможности манипуляций с ними ограничены.
Крайне не рекомендуется менять положение тела ребенка из горизонтального в вертикальное или наклонное.
Диагностика ретинопатии осуществляется методом обратной офтальмоскопии или с помощью ретинальной камеры (педиатрической). Обязательному осмотру на наличие патологии подлежат все недоношенные дети, рожденные до 34 недель и с весом менее 2 кг.
Во многих развитых странах установлены более узкие критерии:
- внутриутробный возраст менее 30–32 недель;
- масса тела при рождении менее 1,2–2 кг.
В последнее время, вследствие более частого диагностирования задней агрессивной формы ретинопатии у детей, рекомендуют более ранние сроки осмотра, представленные в таблице.
| Гестационный возраст, нед. | Гестационный + постнатальный возраст, нед. | Хронологический возраст, нед. |
| 22 | 30–31 | 8–9 |
| 23 | 30–31 | 7–8 |
| 24 | 30–31 | 6–7 |
| 25 | 30–31 | 5–6 |
| 26 | 30–31 | 4–5 |
| 27 | 31 | 4 |
| 28 | 32 | 4 |
| 29 | 33 | 4 |
| 30 | 34 | 4 |
| 31 | 35 | 4 |
| 32 | 35 | 3 |
Лечение
Медикаментозной терапии, с доказанной эффективностью, на сегодняшний день не разработано. Лечение проводится только путем хирургического вмешательства. Рекомендуется проводить лазерную коагуляцию или криокоагуляцию сетчатки на пороговой стадии. Механизм воздействия объясняется разрушением утолщенных зон аваскулярной сетчатки.
Операция на глазах у недоношенных проводится в стационаре клиники, имеющей отделение патологии новорожденных.
Если ребенка из отделения выхаживания уже выписали, то лечение проводится в специализированном офтальмологическом центре или детской клинике, имеющих лицензию на осуществление лечения новорожденных, необходимое оборудование и специально подготовленного врача-офтальмолога. Родители ребенка информируются о предстоящем лечении в полном объеме.
Несмотря на положительный прогноз лечения, возможны осложнения коагуляции:
- апноэ, тахикардия, брадикардия, цианоз;
- мацерация конъюнктивы;
- геморрагии;
- повышение давления в глазах;
- ретинальные осложнения в отдаленной перспективе.
При появлении осложнений со стороны соматического состояния ребенка, а также массивных кровоизлияний из сосудов глаз проведение процедуры прекращается независимо от стадий прогресса. Успешно проведенная коагуляция позволяет стабилизировать процесс и сохранить зрение в 75–90 % диагностированных случаев.
Лечится ли ретинопатия 5-й степени у недоношенных?
По достижению 5-й стадии ретинопатии недоношенных процесс усугубляется и провоцирует развитие опасных осложнений в виде помутнения роговицы и вторичной глаукомы.
Поэтому при развитии контакта роговицы и радужки необходимо безотлагательное хирургическое лечение с целью сохранения глаза (в данном случае речь не идет о сохранении зрения).
В офтальмологии стадия определяется как угроза для жизни ребенка.
Профилактика и наблюдение
Достоверные методы эффективной профилактики ретинопатии находятся в стадии исследований и разработок. Прогноз по зрению при выявлении граничных стадий РН (часто связанных с несвоевременной диагностикой) неблагоприятный: необратимая слепота, неизбежная инвалидность.
Важно отметить, что неонатологи несут ответственность за выявление детей из группы риска по ретинопатии. Это четко прописано в приказе Минздрава РФ «Выявление новорожденных недоношенных детей, у которых имеется риск развития ретинопатии».
Наблюдение недоношенных, осуществляется следующими специалистами:
- анестезиологами;
- реаниматологами интенсивной терапии;
- неонатологами.
Постоянный мониторинг состояния новорожденных детей, слабо развитых или недоношенных, осуществляется вплоть до выписки из медицинского учреждения.
Строгое соблюдение плана осмотра является обязательной мерой для предупреждения развития необратимых осложнений.
Дети, перенесшие любую стадию ретинопатии (особенно начиная со 2-й стадии), наблюдаются в педиатрии у офтальмолога до 18 лет, а дальше — пожизненно в связи с риском утраты зрения.
Глобальными профилактическими мероприятиями становится предупреждение преждевременного рождения детей. Выполнение беременной всех предписаний гинеколога — главное условие благополучного вынашивания и родов.
- Понравилась публикация?
- Поставь ей оценку — кликай на звезды!
Источник: https://www.spacehealth.ru/bolezni-glaz/setchatka/retinopatiya/chto-takoe-retinopatiya-nedonoshennyh-detej/
Ретинопатия новорожденных: проблемы со зрением у недоношенных детей
Ретинопатия новорожденных, это серьезная патология, которая часто встречается у недоношенных детей с низким весом, менее 1500 г. При этом заболевании происходят сосудистые изменения в стекловидном теле глаза и его сетчатке.
Сосудистая система глаза ребенка созревает к сроку его нормального появления на свет, то есть к 40 неделям. Глубоконедоношенные дети появляются на свет с незавершенным развитием всех систем организма, в том числе и недоразвитыми сосудами глазного яблока.
Сосуды в сетчатке глаза начинают формироваться с 16 недель беременности. До этого момента, они полностью отсутствуют. Чем раньше малыш рождается, тем меньше сосудов имеет сетчатка.
Свет и кислород после появления ребенка на свет, оказывают влияние на развитие его сосудов и могут способствовать появлению ретинопатии новорожденных.
Зачастую, когда недоношенный ребенок появляется на свет, чтобы спасти его жизнь и обеспечить дыхания, малыша помещают в кювезу с кислородом. Кислород в этом случае необходим, однако, он способен спровоцировать развитие этой тяжелой патологии.
Зрение у недоношенных детей: симптомы ретинопатии новорожденных
При продолжительном действии кислорода, суженные сосуды начинают тромбироваться, их клетки размножаются и прорастают в стекловидное тело. Это влечет появление рубцов и сетчатка начинает отслаиваться. На зрение у недоношенных детей большое влияние оказывает вес и срок родов.
Чаще всего заболевание затрагивает оба глаза, бывает с разной степенью пораженностью и, как правило, ведет к потере зрения.
Визуально заметить проявление ретинопатия у только что, родившегося ребенка, невозможно. Патология выявляется офтальмологом, с помощью специального обследования. Такое обследование проводится всем детям, родившимся ранее 32 недель и крохам, которые весят меньше 1400 грамм.
Проблемы со зрением у недоношенных детей можно распознать позднее, до 2 лет жизни, с момента, когда ребенок начнет держать в руках предметы и рассматривать их. Вот некоторые признаки, которые могут сигнализировать о ретинопатии:
- малыш подносит предметы близко к глазам;
- рассматривает предметы одним глазом;
- не воспринимает отдаленные объекты (не видит их);
- при моргании, движется только один глаз.
Ретинопатия новорожденных делится на 5 стадий. Чем они выше, тем тяжелее заболевание:
- 1 стадия – происходит формирование демаркационной линии. Она разделяет область сетчатки, в которой сформированы сосуды, от области, где сосуды полностью отсутствуют;
- 2 стадия – эта линия уплотняется, начинает возвышаться над поверхностью сетчатки;
- 3 стадия – на этой стадии образовываются новые сосуды, прорастающие к центру глаза. В норме так быть не должно. Это считается пороговым уровнем. После этого этапа без лечения уже не обойтись;
- 4 стадия – начинает отслаиваться сетчатка. Стекловидное тело рубцуется, теряет прозрачность;
- 5 стадия – происходит полная отслойка сетчатки. Зрачок глаза расширяется, становится серого цвета. Ребенок не видит предметы. На этой стадии лечение не приносит эффекта.
Факторы риска, диагностика и лечение ретинопатии новорожденных
На зрение у недоношенных детей, в частности на возникновение ретинопатии, могут влиять следующие факторы:
- преждевременные роды, особенно раньше 30 недель;
- многоплодная беременность;
- низкий вес при рождении, обычно ниже 1400 грамм;
- дыхательная недостаточность;
- кровотечения у матери во 2 и 3-ем триместре беременности, или анемия, независимо от причины;
- влияние диабета на заболевание глаз.
После рождения, через 4-6 недель, дети, находящиеся в группе риска ретинопатии недоношенных, проходят обследование у офтальмолога. В том случае, если лечения не требуется, малышей все равно осматривают каждые 2 недели.
До того времени, пока не завершится образование сосудов сетчатки. Это делается для того, чтобы своевременно начать лечение, если болезнь вдруг проявится.
При подозрении на патологию, осмотры проводят каждую неделю до момента улучшения.
Лечение заболевания
Обычно необходимость лечения возникает на 3 стадии, когда болезнь достигает, так называемого, порогового уровня. Иногда на первой, второй стадиях улучшение наступает без лечения.
Чтобы предупредить разрастание сосудов применяют замораживание (криопексия) или лазеркоагуляции. Такое лечение обычно начинают проводить на пороговом уровне заболевания (3 стадия), не позднее 72 часов от момента выявления. На поздних стадиях применяются хирургические методы лечения.
Метод лазеркоагуляции более эффективен и менее травматичен. Эта процедура безболезненна, после нее практически отсутствуют отеки, гораздо меньше воздействует на дыхательную систему, позволяет с наибольшей точностью провести манипуляцию.
Если ретинопатия новорожденных переходит в 4 или 5 стадии, или после выше описанных методов, болезнь продолжает прогрессировать, то проводится хирургическая процедура, которая называется – склеропломбировка. Этот метод считается эффективным, особенно если отслойка небольшая. При удачном оперировании, зрение значительно улучшается.
Если склеропломбировка не дала результатов, то проводится витрэктомия. Суть этой процедуры, хирургическим путем, удалить пораженное стекловидное тело и рубцовую ткань с поверхности сетчатки, чтобы устранить ее натяжение и отслойку. Если отслойка небольшая, то есть вероятность, что зрение будут сохранено. В случае, когда произошла полная отслойка, шансы на возврат зрения минимальны.
- Полезные статьи:
- Желтуха у недоношенных новорожденных
- Язвенно-некротический энтероколит у новорожденных
- Лактазная недостаточность у новорожденных
К сожалению не существует эффективных методов предотвращения возникновения ретинопатии недоношенных. На данный момент, как антиоксидантный препарат используется витамин Е. Лучший способ предотвратить эту патологию, это надлежащий дородовой уход, чтобы снизить риск преждевременных родов.
Источник: https://babyangelok.ru/zdorovie/zdorovie-rebenka/retinopatiya-novorozhdennyh/
Ретинопатия у недоношенных детей: стадии и степени, причины, симптомы, диагностика и лечение, последствия и профилактика + фото
С развитием технологий стало возможно выходить детей, родившихся даже на особо ранних сроках и с маленьким весом.
Однако, помимо сохранения жизни, важно учесть их особую неприспособленность к окружающему миру и чувствительность всех органов, неподготовленных к такому раннему рождению. Особенно часто подвергаются нагрузке зрительные органы.
Практически у всех недоношенных малышей при осмотре выявляется ретинопатия — серьёзное заболевание, которое может привести к потере зрения.
Описание заболевания
Недоношенность зачастую приводит к множеству осложнений у детей, так как ещё неподготовленный организм ребёнка появляется на свет и сталкивается с раздражающими факторами окружающей среды. Сразу после родов проводится множество манипуляций и процедур, которые хоть и помогают ребёнку выжить, но могут нанести и существенный вред.
Одна из самых частых патологий в данном случае — ретинопатия, серьёзное заболевание зрительных органов у детей, родившихся раньше срока, из-за неполноценного развития сосудистой системы глаза. Чаще всего возникает у малышей, появившихся на свет до 26–32 недели беременности. Практически у всех детей, появившихся на свет до 28 недели выявляется ретинопатия.
Примерно в 70% случаев ретинопатия самостоятельно проходит у младенцев, заканчиваясь полным или частичным восстановлением зрения. Практически у половины из них при детальном офтальмологическом осмотре не выявляются какие-либо отклонения.
Видео о ретинопатии недоношенных
Причины возникновения и факторы риска
Третий триместр беременности крайне важен для подготовки плода к родам. Примерно на 15–16 неделе начинается формирование кровеносной системы глаза и полностью завершается она к 36–40 неделе беременности. В случае преждевременного появления на свет у ребёнка не до конца формируется зрительная система и в ней отсутствуют необходимые сосуды.
Болезнь развивается не сразу после родов, в течение первого месяца организм малыша активно пытается восстановить недостающие функции. Риск заключается в особой уязвимости зрительных органов, которые способствуют частым разрывам сосудов, кровоизлияниям и, как следствие, отслоению сетчатки.
Увеличивает риск формирования ретинопатии следующие факторы:
- недостаточное питание глаз из-за недоразвитости кровеносной системы;
- использование кислорода в специальных камерах для новорождённых, без которого ребёнок погибнет;
- вес до 1400 гр;
- генетическая предрасположенность к заболеваниям органов зрения;
- воздействие внешнего освещения на несформированную сетчатку;
- внутриутробные инфекционные поражения;
- мозговые кровоизлияния у плода из-за осложнений во время беременности;
- отклонения в развитии дыхательной, кровеносной и нервной систем;
- курение, приём алкоголя и наркотических средств матерью во время беременности.
Наиболее часто ретинопатией страдают дети в странах с развитой медициной, так как это позволяет сохранить жизнь большинству недоношенных младенцев, но при этом страдают их органы зрения.
В специальных боксах (кувезах) ребёнку подают увеличенные дозы кислорода, который помогает ему выжить, однако при этом снижаются обменные процессы в сетчатке глаза, вследствие чего образуются рубцы и фиброзная ткань.
В настоящее время принята международная система классификации ретинопатии у недоношенных детей, основанная на выраженности поражения сетчатки глаза. Особенность состоит в том, что болезнь может остановить своё развитие на любой из стадий и закончиться как полным восстановлением зрения, так и слепотой.
Стадии ретинопатии у новорожденных детей
Существует 5 стадий заболевания, из которых первые три — активные, а последние две — рубцовые формы:
- Первая стадия характеризуется появлением демаркационной (разделяющей) линии между зрелой сосудистой частью и аваскулярной, в которой сосуды ещё не успели образоваться. На этом этапе врачи предполагают положительный прогноз, если в течение длительного времени болезнь не прогрессирует. В такой ситуации постепенно снижают посещение окулиста до одного раза в неделю.
- Во время второй стадии демаркационная линия значительно утолщается, становится более плотной и формирует характерный валик. Это тревожный признак, который предполагает более тщательное наблюдение за ребёнком.
- Третья стадия в редких случаях приводит к самоизлечению. Формируются новые сосуды в центре глаза, соединительная ткань разрастается по всей длине валика, а стекловидное тело становится плотнее, немного изменяя свою прозрачность. Показана экстренная операция.
- Во время четвёртой стадии сетчатка отслаивается, а стекловидное тело рубцуется и становится мутным. Если не провести операцию на данном этапе, то пациент ослепнет.
- Пятая стадия сопровождается полным отслоением сетчатки.
Зрачок перестаёт реагировать на раздражители, становится мутным
Помимо этого существует злокачественная форма ретинопатии, при которой отсутствует разделение на стадии, а болезнь прогрессирует очень быстро, без постепенного образования соединительной ткани, а за счёт отёков и кровоизлияний. Это происходит примерно в 25% случаев. Выделяют следующие формы атипичной ретинопатии:
- «пре-плюс» форма характеризуется усиленной сосудистой активностью;
- «плюс» форма ускоренная, при ней быстрей происходит отслоение сетчатки;
- задняя агрессивная форма — наиболее тяжёлое течение болезни, при которой только в 45% случаев возможно сохранить зрение.
Симптомы и признаки
Видимые признаки заболевания не проявляются сразу, так как у новорождённого сложно выявить отклонения зрения. Всем детям, входящим в группу риска обязательно назначаются периодические проверки у офтальмолога.
На 4 и 5 стадии происходит сильное отслоение сетчатки
Однако некоторые видимые признаки могут обнаружить сами родители:
- во время игры ребёнок подносит игрушки очень близко к лицу;
- не видит предметы, находящиеся вдали;
- наблюдает за происходящим вокруг только одним глазом;
- моргает только одним глазом;
- не реагирует на раздражители;
- косоглазие;
- резкое снижение зрения (заметно после двух лет).
На осмотре у врача, в зависимости от стадии регистрируются признаки.
Таблица признаков и стадий недуга
| Стадия ретинопатии | Симптомы |
| 1 стадия | Глазное дно практически без изменений, обнаруживается только не совсем правильное формирование сосудов.Ухудшается качество зрения, может развиться косоглазие. |
| 2 стадия | Видны остатки разросшейся рубцовой ткани, они имеют сглаженную форму.Обнаруживается дистрофическое поражение сосудов. Наблюдаются кровоизлияния. |
| 3 стадия | Центральная плоскость сетчатки сдвигается, зрительный нерв деформируется.Ребёнок может жаловаться на боль в глазах. |
| 4 стадия | Фиброзная ткань достегает хрусталика и ресничных связок, смещение сетчатки сильно выраженно.Зрение значительно портится, возникает пелена перед глазами. |
| 5 стадия | Сетчатка полностью отслаивается, порой образуя складчатую или воронкообразную форму.Из-за отсутствия полноценного оттока жидкости образуется глаукома.Зрачки не реагируют на свет, взгляд не фокусируется на предметах. |
Диагностика
Диагностику ретинопатии проводят в возрасте 3–4 недель. Выявить начало болезни можно с помощью следующих методов:
- Осмотр офтальмолога с помощью налобного офтальмоскопа.
- Цифровая ретиноскопия с обследованием сосудов.
- УЗИ диагностика, назначаемая при помутнении стекловидного тела или обширных кровоизлияниях, которые не дают возможности провести осмотр с помощью прямых оптических методов.
- Электроретинография.
- Оптическая когерентная томография.
Также необходимо будет сдать общий и биохимический анализ крови, ЭКГ, изучить протромбиновый индекс и провести бактериальный анализ мазка коньюктивы.
В особо тяжёлых случаях необходим осмотр каждые три дня, а на первых двух стадиях — каждую неделю до подтверждения регрессии заболевания. В последующем обязательны профилактические осмотры у офтальмолога вплоть до совершеннолетия и даже старше, по показаниям врача.
Осмотр малыша офтальмологом необходим очень часто при ретинопатии
Лечение
Способ лечения ретинопатии сильно зависит от стадии заболевания. При первых двух возможны консервативные методы, а при более серьёзных формах и особенно при злокачественном течении, необходимо провести операции.
В некоторых случаях, когда при наблюдении состояние органов зрения не происходит регресса, а постепенно самостоятельно восстанавливается, могут быть исключены любые вмешательства и происходит самоизлечение.
Но не стоит полагаться только на эту возможность, плановое наблюдение у врача поможет с полной уверенностью убедиться, что у малыша не происходят дегенеративные процессы в органах зрения.
Основные направления — медикаментозное поддержание здоровья с помощью гормонов и витаминов. Особенно эффективным такое лечение будет на первых двух стадиях. Ребёнку назначаются кортикостероиды, вазодилататоры, антикоагулянты, витамины группы Е.
Хирургическое + фото
Начиная с третьей стадии показано хирургическое вмешательство. Как правильно, она диагностируется на 3–4 месяце жизни.
Лазерная и криогенная коагуляция позволяет излечить ретинопатию на ранних стадиях и приводит к обратным процессам, при которых формируется нормальная кровеносная система зрительных органов.
Её эффективность оценивается до 80%, если операция была проведена не позднее трёх дней с начала стягивания сетчатки в стекловидное тело. Во время криокоагуляции замораживается область, в которой не сформировались кровеносные сосуды, что останавливает рубцевание.
С помощью лазера можно провести безболезненную и безопасную процедуру, создающую рубец в необходимой области сетчатки, препятствующий патологическому росту сосудов.
Лазерная коагуляция — наиболее безопасное хирургическое лечение глаз
- В наиболее тяжёлых случаях прибегают к вирэктомии, при которой извлекается стекловидное тело и микрохирургическим путём восстанавливается сетчатка.
- Во время четвёртой стадии показана склеропломбировка, при которой с помощью микроразрезов сетчатка соединяется с местом её отслойки.
- При пятой стадии хирургическое вмешательство проводят уже не с целью сохранить зрение, так как это невозможно из-за разрушения пигментного эпителия, палочек и колбочек, а с целью сохранения глазного яблока.
Видео о лечении ретинопатии у недоношенных детей
Возможные последствия и осложнения
При несвоевременно начатом лечении или злокачественной форме могут наблюдаться следующие осложнения:
- миопатия, при которой трудно различить объекты, находящиеся вдалеке (близорукость);
- нарушения изгиба хрусталика, искажающего преломления света, которые приводят к астигматизму;
- отслойка сетчатки;
- двусторонняя слепота;
- помутнение стекловидного тела;
- косоглазие;
- амблиопия (снижение зрения, при котором не помогают очки или линзы);
- катаракта глаза (помутнение роговицы);
- деформация глазного нерва;
- микроофтальмия (уменьшение размеров глазного яблока относительно нормы);
Профилактические меры
В качестве профилактических мер ретинопатии можно посоветовать сохранительные меры во время беременности, чтобы избежать преждевременных родов.
Если же ребёнок родился раньше срока, то необходимо постоянно наблюдать за зрением малыша, проводить тестирование в домашних условиях и ходить на приёмы к офтальмологу.
Очень важно вовремя выявить заболевание и начать лечить ребёнка, так как даже упущенная неделя может привести не только к ослаблению зрения, но даже и к полной его потере. Именно при своевременном применении всех рекомендуемых врачом методов возможно сохранение здоровья ребёнка, болезнь отступит.
Источник: http://ZorSokol.ru/problemy/retinopatiya-u-nedonoshennyih-detey-chem-opasno-i-kak-lechat.html