Гематома ретробульбарная является контузией орбиты глаза. Контузии глазного яблока делятся на прямые и непрямые.
Контузия глаза
Под прямой контузией подразумевается удар по глазному яблоку, нанесенный крупным предметом, кулаком или же мячом. По силе, направлению, весу и скорости травмирующего объекта полученная травма может быть как небольшим кровоизлиянием, так и наитяжелейшим ушибом и разрывом глазного яблока. От мощного прямого удара все структуры глаза временно перемещаются назад.
Зрачок глаза растягивается под давлением и прорывается в нескольких местах. Кровоизлияние может быть последствием разрыва конъюнктивы и повреждения склеры. По контузии бывают легкой, средней тяжести или тяжелой и очень тяжелой.
При легкой контузии глаз болит не очень сильно. Наблюдается некоторое снижение зрения, кровоизлияния в небольших количествах под конъюнктиву глазного яблока. Роговица глаза в таких случаях припухает и блекнет.
Зрачок глаза сужается и плохо реагирует на свет. На глазном дне наблюдается отек сетчатки сероватого цвета, и на поверхности имеются световые рефлексы.
Средняя тяжесть повреждения глаза характеризуется чувствительностью к свету и обилием слез, ощущается более сильная боль. Значительно снижается зрение.
На глазном яблоке появляются кровоизлияния под конъюнктиву, могут быть ее разрывы. Роговица глаза отечная, уплотненная, на поверхности можно заметить эрозии.
Глазной зрачок расширяется, не реагирует на свет, есть деформация. При контузии тяжелой степени больной ощущает очень сильную боль в глазу и вокруг. Наблюдается сильная светобоязнь и обильное слезотечение. Сильно нарушается зрение человека.
Что такое гематома?
- местонахождение;
- близость к просвету кровеносного сосуда;
- по виду крови (свернувшейся, инфицированной или нагноившейся).
Диагноз симблефарон что это такое?
Симптомы гематомы следующие:
- боль на месте образования гематомы;
- шишка на месте гематомы;
- дисфункция близлежащих к месту гематомы мышц;
- изменение цвета поврежденного участка;
- жар на месте локализации гематомы.
Симптомы ретробульбарной гематомы
Ретробульбарная гематома выражается рядом таких симптомов, как:
- экзофтальм, то есть смещение глазного яблока вперед, а может быть и смещение глазного яблока в сторону;
- энофтальм, то есть более глубокое в сравнении с нормой положение глазного яблока в орбите, причиной его возникновения является наитяжелейшая травма с деструкцией стенок орбиты и последующее истощение мягких тканей;
- нарушение подвижности глазного яблока;
- припухлость вокруг глаз;
- повышение давления глаза;
- нарушение зрения по причине вдавливания орбиты глазного нерва;
- появление тошноты и рвоты из-за резкого повышения внутриглазного давления;
- замедленный пульс из-за недомогания;
- снижение тактильной чувствительности кожи лица под глазом.
Этиология и диагностика явления
Причинами появления ретробульбарной гематомы могут быть контузии орбиты, нарушения кровеносных сосудов при осуществлении ретробульбарной анестезии, заболевания сосудистой стенки глаза или свертываемости крови (гемофилия, лейкоз и варикоз вен орбиты).
В первую очередь при диагностике данной патологии осуществляется визуальный осмотр. Изучается общее состояние больного, уточняются причины возникновения такого состояния. Патология диагностируется следующими методами:
- Визуальный осмотр поврежденного глаза.
- Исследование глазного яблока на сферических поверхностях. Такой метод предлагается практически во всех клиниках.
- Проверка зрения.
- Тонометрия для измерения внутричерепного давления. Этот метод является очень эффективным при наличии у больного глаукомы, способствующей слепоте.
- Ультразвуковое исследование глазного яблока.
- Рентгенологическое обследование черепа.
- Анализ крови и мочи.
Вышеперечисленные методы дают возможность выяснить степень недуга и правильно назначить лечение. В случаях, когда патология не является последствием удара, необходимо пройти обследование у ЛОР-врача, невропатолога и нейрохирурга.
Принципы лечения и профилактика
При гематоме глазного яблока больному назначают терапию в стационаре (7-10 дней). В первую очередь лечение направлено на снятие отечности, для этого прикладывается лед на место образования гематомы.
Что такое ретробульбарный неврит зрительного нерва?
Если у больного наблюдается ухудшение зрительной способности, то применяется хирургическое вмешательство. Зачастую хирургическая операция осуществляется при прогрессировании целлюлита орбиты, а также снижении зрения для предотвращения слепоты.
После того как устраняется воспалительный процесс, и состояние глаза становится лучше, терапия дополняется лекарственными препаратами, способствующими рассасыванию, применяют биостимулирующие и улучшающие окислительно-восстановительные процессы, а также реабилитирующие микроциркуляцию в глазном яблоке.
Профилактические меры связаны с соблюдением правил безопасности. Необходимо соблюдать осторожность при выполнении бытовых дел, избегать попадания в глаза каких-либо предметов по неосторожности. При распиловке дерева нельзя забывать о защитных масках или очках. Следует подбирать правильные средства по уходу за кожей вокруг глаз, в том числе и косметику.
Каждые полгода обследоваться у врача-окулиста для проверки зрения. Каждый из нас обязательно должен помнить, что за собственное здоровье несем ответственность мы сами. Выбирая виды спорта, занимаясь обычными делами, человек должен думать о возможных последствиях.
Источник: https://o-glazah.ru/drugie/retrobulbarnaya-gematoma.html
Лечение травмы глаза дома
ВАЖНО ЗНАТЬ! Действенное средство для восстановления зрения без операций и врачей, рекомендованное нашими читателями! Читать далее…
Ретробульбарная гематома представляет собой патологию, сопровождающуюся кровоизлиянием в ретробульбарное пространство.
Повреждение сосудов обусловлено влиянием нескольких причинных факторов, и ему сопутствует большое количество симптомов.
В этом материале будут рассмотрены все сведения о патологии, такие, как описание общего характера, признаки и симптомы, а также тактики лечебного процесса.
Почему появляется заболевание
Заболевание, проще говоря, синяк под глазом, может образоваться по ряду причинных факторов:
- при контузии в области орбиты;
- повреждение сосудистых элементов;
- болезнь стенок сосудов;
- травма глаза после удара;
- варикозное венозное расширение;
- проблемы свертывания крови.
Все эти факторы принимаются во внимание при диагностическом процессе ретробульбарной гематомы и требуют своевременного обнаружения и устранения, что позволит улучшить симптоматическую картину и побороть заболевание в полной мере.
Общее описание
Гематома на глазу представляет собой процесс, характеризующийся закупоркой крови при открытых и закрытых травмах. При этом болезнь сопровождается тем, что происходит повреждение и ранение сосудов крови. В данном случае происходит формированием поверхности, в которой присутствует жидкая кровь, или есть сгустки. Есть несколько факторов классификации ретробульбарной гематомы:
- место локализации;
- расстояние ретробульбарной гематомы от просвета сосуда крови;
- вид крови (свернувшаяся, нагноившаяся, инфицированная).
При диагностировании ретробульбарной гематомы врач обязательно обращает внимание на эти признаки, поскольку они окажут качественную помощь в подборе должной тактики лечебного процесса ретробульбарной гематомы.
Симптомы ретробульбарной гематомы
Специфически синяк под глазом — течение ретробульбарной гематомы имеет несколько характерных признаков и особенностей:
- болевые ощущения на месте возникновения процесса;
- образование шишки или синюшного проявления;
- неправильное функционирование мышц, расположенных у гематомы;
- изменение цвета в области поврежденного участка;
- возникновение жара на месте локализации процесса;
- смещение яблока глаза чуть ближе или в сторону;
- углубленного его положение по сравнению с нормой;
- проблемы с подвижностью яблока глаза;
- образование припухлости вокруг органов зрения;
- повышение показателей артериального давления;
- возникновение рвотного рефлекса и тошноты;
- замедление пульса;
- общее недомогание;
- снижение кожной чувствительности лица в зоне под глазом.
Так, появляется синяк под глазом, который нуждается в срочном удалении, поскольку он портит самооценку и внешний вид пациента, препятствуя нормальной жизнедеятельности.
Диагностический комплекс
В ходе диагностирования ретробульбарной гематомы в первую очередь медицинский специалист должен обязательно заняться проведением внешнего осмотра, сопровождающегося изучением общего состояния больного, уточнением причин такой реакции. После этого определение ретробульбарной гематомы производится посредством применения нескольких методик:
- осмотр поврежденного зрительного органа;
- исследование яблока глаза на сферах и поверхностях;
- общие мероприятия по проверке зрительной функции;
- проведение тонометрии и измерение давления в черепе;
- определение глаукомы и травмированных глаз;
- УЗИ на глазное яблоко;
- обследование всего черепа посредством рентгена;
- сдача общего анализа мочи и крови;
- проведение периметрии;
- если есть крепитация — врач проводит пальпацию.
Помимо этих данных, проводятся лабораторные анализы на сахар и прочие компоненты. Для полноценного определения причинных факторов ретробульбарной гематомы и травмы глаза в дополнение могут назначаться консультации других лечащих специалистов. Чаще всего в диагнозе принимает участие нейрохирург, невропатолог, аллерголог.
Мы рекомендуем!
Для лечения глаз без операции наши читатели успешно используют Проверенный метод. Внимательно его изучив, мы решили предложить его и Вашему вниманию.Читать подробнее…
Общие принципы лечения
Лечебный комплекс ретробульбарной гематомы и глазной травмы подразумевает помещение пострадавшего человека на стационар, длительность терапии варьирует в зависимости от общего состояния и составляет около недели.
Традиционно на первых порах, рассматривая вопрос о том, как лечить болезнь, назначаются холодные условия (лед), прикладываемый к пораженной зоне орбиты. Одновременно с этим проводится терапия, подразумевающая применение медицинских препаратов.
Назначаются следующие лекарства:
- фуросемид;
- глицерил;
- маннитол;
- эмоксипин.
Если есть опухоль и резкое падение зрительной опции, может проводиться хирургическое иссечение патологии ретробульбарной гематомы и травмы глаза. Обычно оно не сопровождается никакими ухудшениями и должно проводиться строго компетентным специалистом.
Но выполнение этого процесса при ретробульбарной гематоме сопряжено с некоторыми сложностями в виде снижения зрительной функции, повреждения нерва, нетрудоспособности пациента в течение некоторого времени.
После оперирования показано наблюдение в условиях диспансера.
Прогнозное значение ретробульбарной гематомы зависит от того, была ли проведена детальная диагностика, и оказали ли больному своевременную помощь. Поэтому есть важность в своевременном обращении к лечащему специалисту.
При выборе клиники, готовой взяться за то, чтобы вылечить недуг, рекомендуется опираться на уровень оборудования, стоящего в клинике, и на компетентность специалиста.
Соблюдение этих правил позволит достичь наиболее оптимального и эффективного результата лечения.
Остается ответить на вопрос, как снять последствия лечения, и как с ними бороться.
На этой стадии ретробульбарной гематомы следует дополнить общую терапию лекарственными препаратами, обеспечивающими рассасывание отека, также обладающими биостимулирующими свойствами, способствующими улучшению окислительно-восстановительных реакций в организме.
Болевые ощущения и последствия лечения снимают разными препаратами, при этом не важно, какова причина ретробульбарной гематомы — от удара или из-за влияния других факторов.
Профилактика
При травме глаза лечение в домашних условиях является проблематичным, поэтому больного помещают в стационар. Чтобы не возникло вопросов касательно лечения данного недуга, необходимо предпринять профилактические меры, касающиеся соблюдения всех правил безопасности.
При осуществлении быстрого ритма жизни в ходе выполнения типичных бытовых дел необходимо избегать случайного попадания в глаза различных предметов. Если работы слишком опасны, стоит пользоваться специальными защитными масками или очками.
Также рекомендуется обеспечить правильный подбор средств, используемых по уходу за кожным покровом, включая косметические составы.
При ушибе глаза лечение должно быть назначено незамедлительно, иначе он чреват большим количеством последствий. Каждый человек должен осознавать собственную ответственность за состояние глаз.
При выборе видов спорта или других действий, провоцирующих травмы, нужно задуматься о последствиях и сделать все возможное для их предотвращения. Эти методы позволят избежать многих неприятностей.
При травме глаз лечение должно быть назначено быстро, если это случилось.
По секрету
- Невероятно… Можно вылечить глаза без операций!
- Это раз.
- Без походов ко врачам!
- Это два.
- Меньше чем за месяц!
- Это три.
Перейдите по ссылке и узнайте как это делают наши подписчики!
Источник: https://aokulist.ru/zabolevaniya/obshchaya/travma-glaz-i-sposoby-lecheniya-patologii-doma.html
Ретробульбарное кровоизлияние
Д-р M.Ph. Mounts,
глазной врач; д-р J.A.M. de Groot ЛОР-врач.
Корреспонденция:
Academic Hospital, P.O. Box 85500, 3508 GA Utrecht, Netherlands.
Ретробульбарное
(интраорбитальное) кровоизлияние
характеризуется отеком век и часто
видимым нарастающим проптозом.
Если кровотечение не
останавливается быстро спонтанно,
то интраорбитальное давление
сильно повышается и пациент
ощущает сильную боль. Возрастает
сопротивление при пальцевом перемещении
глазного яблока, глазные движения
становятся все более
ограниченными.
В результате
сдавления глазного нерва и ganglion
ciliare зрачок расширяется и не
реагирует на свет, исчезает
световосприятие. В конечном итоге
наблюдается сильно напряженная протрузия,
причем глаз становится слепым и
неподвижным, веки не могут
открываться или открываются
незначительно. Для предотвращения
стойкой слепоты необходимо
немедленное вмешательство.
Приводим 3 наблюдения больных с
ретробульбарным кровоизлиянием.
Больной А., 26 лет, доставлен в
отделение первой помощи с
левосторонним проптозом вскоре
после дорожной катастрофы. Он
ударился головой о лобовое стекло
своей машины.
При
компьютерно-томографическом
сканировании (КТС) наблюдалось
дальнейшее нарастание проптоза;
зрение пропало, левый зрачок
расширился и перестал реагировать
на свет.
На рентгеновском столе без
обезболивания рассекли кожу и
открыли septum orbitale непосредственно
под margo superior и над m.levator. Отверстие
было расширено с помощью тупых
ножниц.
Вытекло относительно мало
крови, однако интраорбитальное
давление немедленно упало и зрачок
сузился. При КТС был выявлен
перелом свода орбиты.
Офтальмологическое лечение в
дальнейшем было выжидательным.
На
следующий день пациенту были
рекомендованы
упражнения по элевации, депрессии,
аддукции и абдукции.
Через 6 нед проптоз исчез, зрение
полностью восстановилось (1) и
моторика глаза была нормальной.
Шрам от разреза был практически
незаметен.
Больная Б., 44 лет, подверглась
под наркозом эндоназальной
операции через средний носовой ход
справа по поводу хронического
этмоидита, в основе которого лежал
полипоз. Во время операции за 1 мин
возник тяжелый проптоз левого
глаза с голубым прокрашиванием и
отеком век. Зрачок стал узким,
но анизокории не было.
Вызванный для экстренной
консультации офтальмолог
немедленно произвел разрез в septum
orbitale superius и inferius и выполнил
латеральную кантотомию. Сразу
после этого напряжение отека спало.
Затем было сделано обширное
отверстие в медиальной стенке
орбиты в месте lamina orbitalis ossis ethmoidalis и
была вскрыта периорбита. После
операции острота зрения составила
1. Через 4 нед проптоз исчез и
подвижность глаза была нормальной.
Больная В., 85 лет, при подготовке
к удалению хрусталика
по поводу катаракты получила
ретробульбарную инъекцию 5 мл
лидокаина (ауробин,
ксилокаин)/бупивакаина. Немедленно
развился тяжелый проптоз и
произошло кровоизлияние в верхнее
и нижнее веки.
Глазное яблоко едва поддавалось
смещению в орбите.
Зрачок был специально расширен
перед выполнением операции.
Произвели разрез под margo superior через
кожу и septum orbitale. В течение
нескольких минут отек спал. При
фундоскопии наблюдались
нормальные сосочек и дно. Через
неделю веки были еще слегка отечны; проптоз исчез,
подвижность была нормальная и
острота зрения составляла 0,4, как и
до операции.
Интраорбитальные,
ретробульбарные кровотечения
могут возникать при травме лица,
пластической коррекции век [1],
интраокулярных и интраорбитальных
вмешательствах [2] и при
вмешательствах вблизи глазницы (у
основания черепа, этмоида или sinus
maxillaris) [3]. Цитологические пункции и
ретробульбарные инъекции также
могут привести к кровоизлиянию в
глазницу [4, 5]. Спонтанные
интраорбитальные кровоизлияния
наблюдаются у пациентов с
венозными аномалиями в глазнице [6].
Врачи, оказывающие первую помощь,
семейные врачи, ЛОР-врачи,
пластические хирурги и
офтальмологи должны быть знакомы с
имеющимися методами лечения,
поскольку ситуация не допускает
отсрочки и нет времени для ожидания
специализированной помощи.
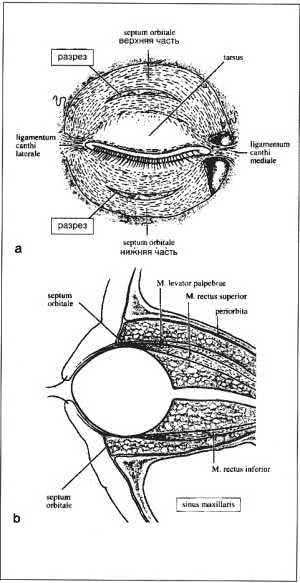
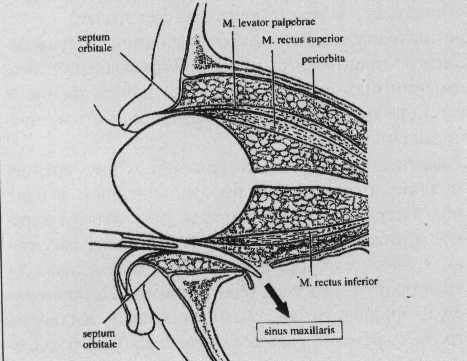
Рис. 1. Septum orbitale и
предпочтительные места для
перфорации, а — фронтальный разрез,
б — septum orbitale и орбита (латеральный
разрез).
Глазница
представляет собой окруженное со
всех сторон костью пространство, за
исключением передней стороны,
границу которой формирует septum orbitale.
Septum находится между margo superior и
margo inferior орбиты и волокна septum
проходят в ретракторы век и ligamenta
canthi (рис. 1).
Кровоизлияния за septum не имеют
возможностей выхода и быстро
приводят к повышению
интраорбитального, а затем и
внутриглазного давления. Когда
внутриглазное давление
сравнивается с артериальным,
циркуляция прерывается, что
приводит к фатальным последствиям
для сетчатки и глазного
нерва.
Кроме того, глазной нерв
растягивается и пережимается, из-за
чего прерывается
аксоплазматический ток. Важным
показателем тяжести кровоизлияния,
помимо выраженности проптоза,
является нали чие широкого, не
реагирующего на свет зрачка.
При интраорбитальном
кровоизлиянии, выражающемся в
проптозе, растущем сопротивлении
при смещении глазного яблока,
снижающемся зрении и дилатации
зрачка, имеются следующие методы
предотвращения слепоты.
· Рассечение
латеральной lig. canthi. Одну браншу
ножниц, предпочтительно
тупоконечных, вводят под
латеральную lig.canthi там, где сходятся
верхнее и нижнее веки (рис. 2). Затем
связку рассекают в плоскости
горизонтального разреза глаза до
края орбиты.
Местное обезболивание
не применяется: инфильтрация
обезболивающей жидкости требует
времени и может привести к еще
большему повышению давления. Кроме
того, боль, вызываемая разрезом,
быстро компенсируется за счет
спадения боли, вызванной высоким
давлением. Такая рана, как правило,
хорошо заживает без швов.
· Рассечение septum orbitale.
Кожу века разрезают примерно на
уровне середины горизонтального
диаметра орбиты, непосредственно
под margo superior или над margo inferior, в
зависимости от места максимального
отека (см. рис. 1, а). Тупоконечными
ножницами рану расширяют и
вскрывают septum orbitale до такой
степени, чтобы выпирала жировая
клетчатка.
Риск перерезать крупный
кровеносный сосуд при таком
вмешательстве мал.
· Открытие операционной
раны (если кровотечение возникает в
ходе операции на глазу, веке или
другого вмешательства).
· Внутривенно капельное
введение ацетазоламида или
маннитола.
· D.
Liu [7] недавно описал
простой способ декомпрессии,
который он с успехом применил у 5
пациентов с интраорбитальным
кровоизлиянием.
После описанных кантотомии и
инфильтрации 0,5 мл 2% лидокаина с
эпинефрином был вскрыт fornix inferior,
продвинут вдоль дна глазницы
изогнутый москит-зажим (с острием,
направленным вниз) и сломано тонкое
дно орбиты (рис. 3).
Отверстие в кости
было затем увеличено путем
разведения бранш зажима и поворота
зажима. Опасность этого метода в
том, что существет риск повреждения
глазничного сосудисто-нервного
пучка, вследствие чего может
возникнуть новое тяжелое
кровотечение. Перфорация назально
от середины орбиты снижает риск
этого осложнения.
· Декомпрессия орбиты.
Если ни одна из названных
Рис.2. Техника
латеральной кантотомии.
Рис. 3.
Декомпрессия орбиты по D. Liu.
процедур не
приводит к снижению
интраорбитального давления и
восстановлению зрения, пациенту
должна быть экстренно выполнена
обширная декомпрессия орбиты в
специализированном центре.
Мы рекомендуем при закрытом
интраорбитальном кровотечении в
первую очередь применять 1-й или 2-й
методы.
Если есть хирургическая
рана, то она должна быть широко
открыта. При хирургии придаточных
пазух рекомендуется тактика,
описанная во втором наблюдении
(больная Б.). Ацетазоламид или
маннитол могут быть назначены
дополнительно. Метод D.
Liu требует
некоторого опыта хирургических
вмешательств в области орбиты и
должен рассматриваться как
экстренный выход из положения в
случаях, когда другие методы не
могут быть использованы.
Если удается своевременно
снизить интраорбитальное давление,
которое является следствием
ретробульбарного кровоизлияния,
сохранить зрение просто.
У больного
А. интраорбитальное кровотечение
было следствием перелома орбиты. У
больной Б. возникло кровотечение из
a.ethmoidalis anterior или posterior.
Эти сосуды ответвляются от
a.ophthalmica, перфорируют медиальную
стенку орбиты и снабжают
кровью этмоидальные ячейки. При
эндоназальной эт^оидэктомии
этмоидальные ячейки
выскабливаются с помощью острой
кюретки, при этом образуется
полость.
В ходе такого
вмешательства названные артерии
могут быть повреждены и, поскольку
они втягиваются назад в орбиту,
может возникнуть кровозлияние. У
больной Б. задержка оказания
медицинской помощи была
минимальной и лечение оптимальным.
Осложнения ретробульбарной
анестезии при хирургическом
вмешательстве по поводу катаракты
встречаются в 0,1 % случаев и
являются следствием
непосредственного повреждения
глазного яблока или нерва, или
ретробульбарного кровотечения.
Непосредственное снижение
интраорбитального давления
посредством перфорации septum orbitale,
как у больной В„ может
предотвратить развитие стойкой
слепоты. Спонтанные
интраорбитальные кровотечения у
больных с варикозом вен орбиты, как
правило, не приводят к развитию
слепоты, поэтому в данном случае
предпочтение может быть отдано
более выжидательному ведению.
Литература:
1. Hartley JH jr, Lester JC, Schatten WE.
Acute retrobulbar hemorrhage during elective blepharoplasty. Its
pathophysiology and management. Plast Reconstr Surg 1973:52:8-15.
2. Long JC, Ellis PP. Total unilateral visual loss
following orbital surgery. Am J Ophtalmol 1971:71:218-20.
3. Maniglia AJ, Kronberg FG, Culbertson W. Visual loss
associated with orbital and sinus diseases.
Laryngoscope
1984:94:1050-9.
4. Liu D. Complications of fine needle aspiration biopsy
of the orbit. Ophthalmology 1985:92:1768-71.
5. Bron AJ. McKenzie PJ. Ocular anesthesia. In: Dudley H,
Carter D, editors. Rob & Smith's operative Surgery. Ophtalmic
surgery, 4th ed. London: Butterworth, 1984.
6. Krohel GB, Wright JE. Orbital hemorrhage. Am J
Ophtalmol 1979:88:254-8.
7. Liu D. A simplified technique of orbital decompression
for severe retrobulbar hemorrhage. Am J 0phtalmoll993;l 16:34-7.
Взято из Ned Tijdschr
Geneeskd 1995:139(8):361-3 с разрешения главной
редакции и авторов.
Источник: https://www.rmj.ru/articles/obshchie-stati/RETROBULYBARNOE_KROVOIZLIYaNIE/
Гематома ретробульбарная причины, симптомы и лечение
Ретробульбарной гематомой принято называть кровоизлияние в ретробульбарное пространство.
Причины возникновения
Причинами подобного состояния могут служить контузии орбиты, повреждения сосудов при выполнении ретробульбарной анестезии, патологические состояния сосудистой стенки или системы свертывания крови (лейкоз, гемофилия, болезнь Верльгофа, варикоз вен орбиты и пр.).
Признаки
Характерными симптомами ретробульбарной гематомы являются: экзофтальм, повышение внутриглазного давления, ограниченность подвижности глазного яблока. Возможно снижение зрительных функций, которое связано со сдавлением зрительного нерва в орбитальной его части. Резкое повышение давления в орбите может повлечь рефлекторную тошноту, рвоту, замедление пульса.
Подобные кровоизлияния локализуются под кожей век или под конъюнктивой, что снижает тактильную чувствительность кожи лица под орбитальным краем.
При травмах, кровоизлияние может проявиться спустя сутки или позже в виде «очков», что является признаком переломов основания черепа.
Диагностика
- При выявлении ретробульбарной гематомы, обязательно проводят следующее обследование:
- Кроме того должны быть назначены некоторые лабораторные исследования: общий анализ крови и мочи, кровь на RW и сахар, Hbs-антиген.
- Для выявления причин кровоизлияния, могут быть рекомендованы консультации: невропатолога, нейрохирурга, ЛОР-врача, аллерголога, гематолога
Лечение
Лечение ретробульбарной гематомы требует помещения пострадавшего в специализированный стационар. Длительность лечения, в среднем составляет около 7-ми дней.
Как правило, в первые дни назначается холод (лед) на пораженный участок орбиты. Одновременно проводят осмотерапию, включающую глицерил, маннитол, фуросемид, этамзилат, эмоксипин. При наличии диплопии и падения зрения может быть проведено хирургическое лечение — латеральная кантотомия или кантолизис, простая орбитотомия.
Выполнение оперативного вмешательства сопряжено с возникновением некоторых осложнений, включая развитие целлюлита орбиты и снижение зрения, которое способно приобрести устойчивый характер, если произошло большое кровоизлияние из-за повреждения зрительного нерва либо развития нейропаралитического кератита.
Нетрудоспособность пациента продолжается 2-3 недели, после чего рекомендовано лечение осложнений и диспансерное наблюдение.
Где лечить?
Прогноз при ретробульбарной гематоме в большой степени зависит от полноценной диагностики и оказания своевременной квалифицированной медицинской помощи. Именно поэтому важно обратиться к хорошему врачу.
Выбирая глазную клинику, обратите внимание на уровень оснащения клиники и квалификацию работающей в ней специалистов, ведь именно внимание и опыт врачей клиники позволяют достичь наилучшего результата в лечении заболеваний глаз.
Ниже приводим рейтинг глазных центров Москвы:
| «Московская Глазная Клиника» |
Источник: http://kompendium.com.ua/gematoma-retro.html
Контузии глаза и окружающих его частей
Содержание:
По тяжести контузионные повреждения глазного яблока занимают второе место после прободных ранений. Контузии органа зрения по своей клинической картине весьма многообразны — от незначительных кровоизлияний под конъюнктиву век до размозжения глазного яблока и окружающих его тканей.
Они могут возникать в результате тупого воздействия повреждающего фактора непосредственно на глаз и его придатки (прямые контузии) либо непрямым путем (при воздействии на более или менее отдаленные части тела).
Источником травмы в первом случае бывают ушибы кулаком или каким-либо предметом, падения на камни, на различные выступающие предметы, воздушная волна, струя жидкости и т. д. Непрямые контузии являются следствием ударов по голове, сдавлений тела и т. п.
Клинические проявления контузионной травмы не всегда соответствуют ее реальной тяжести.
Кроме того, даже сравнительно легкие ушибы могут вести к тяжелым изменениям глазного яблока. Контузионные повреждения органа зрения в ряде случае сопровождаются закрытой травмой головного мозга.
Травматические повреждения тканей глаза при контузии зависят от двух основных факторов: силы и направления удара, а также особенностей анатомической структуры глаза. Так, в зависимости от силы и направления удара повреждения тканей могут быть незначительными, а могут быть настолько сильными, что происходит разрыв склеральной капсулы. Нельзя не учитывать возраст больного и состояние глаза до контузии.
Классификация контузии глаза
Различают три степени тяжести контузии.
- I степень — контузии, при которых снижение зрения при выздоровлении не отмечается. При этой степени имеются временные обратимые изменения — отек и эрозии роговицы, помутнение сетчатки, кольцо Фоссиуса, спазм аккомодации т. д.
- II степень — контузии, при которых имеются стойкое снижение зрения, глубокие эрозии роговицы, локальные контузионные катаракты, разрывы сфинктера зрачка, кровоизлияния и т. д.
- III степень — контузии, при которых наблюдаются тяжелые изменения, при которых отмечается возможность объемного увеличения глаза вследствие субконъюнктивального разрыва склеры, а также состояние резких гидродинамических сдвигов. При этой степени возможны субконъюнктивальные разрывы склеры; стойкая гипертензия глаза; глубокая, стойкая гипотония глаза.
Клиника. Симптомокоплекс в постконтузионном периоде весьма многообразен и включает не только симптомы повреждения глазного яблока и его вспомогательных органов, но и изменения общего состояние организма больного.
Отмечаются боли в черепно-лицевой области на стороне повреждения, головные боли в первое время после травмы, головокружение, легкая тошнота, некоторое изменение конвергенции при чтении (если сохранились зрительные функции). Эти общие симптомы наблюдаются у больных только в первые дни. Одним из признаков контузии глаза почти у всех больных является инфекция глазного яблока, которая наблюдается в течение первых суток и держится на одном уровне 3—4 дня, а затем постепенно уменьшается.
Контузии придатков глаза. В случаях легких контузий можно наблюдать различной величины кровоизлияния под хожу век и конъюнктиву. Кровоизлияние, которое появилось непосредственно вслед за травмой, возникает из поврежденных сосудов века.
Кровоизлияние, появившееся через несколько часов и даже дней, указывает на повреждение глубоких частей орбиты или черепа. Для перелома основания черепа характерно кровоизлияние под кожу век типа «очков», появляющееся через сутки и позже.
Свежие контузионные кровоизлияния под кожу век и в конъюнктиву имеют вид резко ограниченных красных пятен различной величины и формы. Такие кровоизлияния в специальном лечении не нуждаются, так как постепенно рассасываются без следа.
Однако такой подход возможет только после надежного исключения контузии глазного яблока и орбиты.
Иногда при ушибах век можно обнаружить при пальпации по характерному хрусту под пальцами (крепитация) подкожную эмфизему, указывающую на повреждение костных стенок орбиты и проникновение воздуха из воздухоносных полостей носа.
Лечение. При появлении кровоизлияния в первые сутки для суживания сосудов и уменьшения гематомы можно рекомендовать холод, а затем тепло для ускорения рассасывания. Другого специального лечения они не требуют и могут самостоятельно рассасываться.
При контузиях необходимо в течение нескольких суток наблюдать за состоянием больного, так как травма, связанная с повреждением решетчатых пазух, в дальнейшем может привести к проникновению инфекции из решетчатых пазух в черепную ямку.
Серьезные причины могут вызвать птоз, который иногда появляется одновременно с подкожным кровоизлиянием. В этом случае можно думать о сопутствующем повреждении глазодвигательного нерва или о разрыве (растяжении) леватора века.
Специальной помощи при контузионном птозе не требуется, но наблюдать больного невропатолог должен, так как может быть затронута верхняя глазничная щель.
Тяжелые контузии могут сопровождаться надрывами век, разрывами конъюнктивы и даже полным отрывом века, при этом часто страдают слезные канальцы. Такие поражения требуют хирургического лечения, оно проводится по тем же правилам, что и ранение век.
Это состояние является проявлением контузии орбиты. Характерными симптомами являются: экзофтальм, ограничение подвижности глазного яблока, может повыситься внутриглазное давление.
Понижение зрительных функций связано со сдавлением орбитальной части зрительного нерва. В связи с резким повышением давления в орбите возможны рефлекторные тошнота, рвота, замедление пульса.
Кровоизлияния располагаются под кожей век и под конъюнктивой, снижается тактильная чувствительность кожи лица ниже орбитального края.
Лечение:
- диакарб 250 мг — 2 таблетки на прием, однократно;
- 0,5%-ный раствор тимолола 2 раза в день в конъюнктивальный мешок;
- осмотерапия (20%-ный раствор манитола 1—2 г/кг массы тела внутривенно в течение 45—60 мин.
Тупые травмы сопровождаются повреждением различных отделов глазного яблока. В легких случаях можно наблюдать повреждение эпителия — эрозию роговицы или же повреждение эпителия и боуменовой капсулы.
Контузии действуют на глаз спереди или снизу, так как с боков он защищен утолщенными краями глазницы. Вследствие контузии глаз резко сжимается, а внутриглазное давление резко повышается. В зависимости от силы удара могут пострадать или более нежные внутренние оболочки и части глаза, или же, если сила удара велика, повреждается и наружная капсула глаза.
Одним из наиболее частых явлений при контузии глаза считается кровоизлияние в переднюю камеру и в стекловидное тело, что свидетельствует о повреждении радужной оболочки, цилиарного тела или сосудистой оболочки.
В радужной оболочке нередко приходится видеть при этом отрыв ее у корня (иридодиализ); на месте отрыва после рассасывания кровоизлияния заметно черное отверстие, которое при исследовании офтальмоскопом представляется ярко-красным; в отверстие можно видеть иногда край хрусталика и волокна цинновой связки.
Зрачок при этом принимает неправильную форму. В других случаях наблюдают надрывы или радиарно идущие в ней разрывы. На контузию цилиарного тела указывает резкая и упорная цилиарная инфекция, светобоязнь и боли, которые особенно ощутимы при прикосновении к глазу.
В сосудистой оболочке при контузиях нередко образуются разрывы с кровоизлияниями, разрывы становятся видимыми с помощью офтальмоскопа только после рассасывания кровоизлияния.
В сетчатке также можно отметить кровоизлияния, отеки и разрывы. Нередко контузия служит причиной отслойки сетчатки. Особенно часто поражается самый нежный и самый важный для зрения участок сетчатки — область желтого пятна, где при контузии могут образовываться разрывы и кровоизлияния.
Контузионные изменения в хрусталике сказываются либо помутнением его вследствие разрыва капсулы, либо вследствие отрыва цинновой связки подвывихом или вывихом хрусталика в стекловидное тело или в переднюю камеру, а при разрыве склеры — под конъюнктиву. Нередко контузии глаза влекут за собой вторичную глаукому.
Контузии с разрывом наружной капсулы глазного яблока носят всегда серьезный характер и являются весьма тяжелыми. 15 тяжелых случаях может произойти разрыв склеры, который чаще встречается в верхней части глазного яблока и имеет вид полулунной раны. Разрыв склеры может быть с разрывом конъюнктивы и без разрыва ее, т. е.
подконьюнктивально. Чаще всего разрыв склеры имеет дугообразное очертание, концентричное лимбу, обычно отступя от него на 1—2 мм, на месте, соответствующем положению шлеммова канала, где склера особенно тонка.
Но возможны разрывы склеры и в других местах, часто обширные и неправильного очертания, куда могут выпадать внутренние части глазного яблока. Если над разрывом склеры сохраняется неповрежденная конъюнктива и под ней имеется значительное кровоизлияние, место разрыва склеры до рассасывания крови трудно распознать.
Однако о разрыве, помимо прочих признаков, говорит резкое понижение внутриглазного давления, наличие в отверстии раны стекловидного тела и окрашивание его пигментом.
Контузионный отек роговицы сопровождается внезапным ухудшением зрения на почве диффузного ее помутнения. Чаше всего отек появляется в результате повреждения эпителия и боуменовой оболочки, но может быть следствием и реактивной гипертензии глаза.
Повреждения зрительного нерва чаще возникают вследствие нарушения целости его или сдавления костными осколками, инородными телами, образовавшейся гематомой между оболочками зрительного нерва.
Симптомами поражения зрительного нерва являются расстройство зрительной функции, изменение поля зрения.
При значительном сдавлении острота зрения падает до нуля, при этом зрачок расширяется, при наличии сочувственной реакции прямая реакция на свет отсутствует.
Осложнения в постконтузионном периоде разнообразны, среди них можно выделить гипертензию глаза, гипотонию, изменения переднего отдела увеального тракта.
Различают две фазы гипертензии — первая наступает сразу же за контузией и является результатом сосудисто-нервных изменений рефлекторного генеза, а также вследствие повышения секреторной способности глаза. Отток внутриглазной жидкости обычна наблюдается в течение 1—2 суток, затем сменяется гипотонией.
Вторая стадия гипертензивных сдвигов отмечается в пер вые недели и месяцы. Иногда постконтузионная глаукома наступает через 10—15 лет после травмы и зависит от изменений в радужно-роговичном углу.
Гипотония после тупой травмы глаза отмечается несколько реже, чем гипертензия. Чаще всего она бывает у больных с повреждением переднего отрезка глазного яблока — патологией радужно-роговичного угла и отслойки ресничного тела.
При стойкой глубокой гипотонии отмечается отек диски зрительного нерва, а также возникновение миопии, которую обычно связывают с понижением секреции цилиарного тела.
На течение постконтузионного периода и на исходы тупой травмы глаза влияют следующие факторы: поражение сосудистой системы глаза в целом; изменение офтальмотонуса; травматические изменения тканей; кровоизлияния в полости и ткани глаза; воспалительные изменения в виде иритов и иридоциклитов.
При лечении больных с контузией глаза в первые 1—2 недели основная терапия должна включать применение седативных средств (валериана, бромиды, люминал и т. п.
); дегидрационные (место инстилляции 2%-ного или 3%-ного раствора хлорида кальция, 40%-ную глюкозу внутривенно, внутрь диуретические средства — диакарб); сосудоукрепляющие, тромболитические, противовоспалительные средства; препараты, регулирующие офтальмотонус. Дальнейшая тактика лечении зависит от повреждения тканей глаза. Так,
- при эрозиях роговицы назначают дезинфицирующие средства и препараты, способствующие эпителизации и регенерации, при помутнениях хрусталика — тауфон, витаминные препараты;
- при помутнении сетчатки — внутривенно 10%-ный раствор хлористого натрия, дицинон и аскорутин внутрь;
- при контузии цилиарного тела — обезболивающие средства, при гипертензии — 0,5%-ный раствор тимола, 0,1%-ный раствор дексаметазона в каплях 4 раза в день;
- при контузионном разрыве склеры — закапывание 0,25%-ного раствора левомицетина и 20%-ного раствора сульфацил-натрия;
- при ретробульбарной гематоме — диакарб 250 мг — 2 таблетки однократно, 0,5%-ный раствор тимолола ) раза в день в коньюнктивальный мешок, осмотерапия — 20%-ный раствор маннитола внутривенно;
- при повреждении радужки: при мидриазе — 1%-ный раствор пилокарпина, при миозе — 1%-ный раствор циклопентолата;
- при контузии сосудистой оболочки — аскорутин и дицинон внутрь, осмотерапия — 10 мл 10%-ного раствора хлористого натрия или 40%-ный раствор глюкозы 20 мл внутривенно;
- при смещении хрусталика — закапать дезинфицирующие капли (0,25%-ный раствор левомицетина), при повышении внутриглазного давления — раствор тимолола 0,5%-ного, внутрь таблетки диакарба (0,25).
Немедленное хирургическое лечение контузий глаза показано только при субконъюнктивальных разрывах склеры и роговицы, ушибах век и конъюнктивы, а также при вывихах хрусталика в переднюю камеру.
—-
Статья из книги: Глазные болезни. Полный справочник | Передерий В.А.
Источник: https://zreni.ru/articles/oftalmologiya/2326-kontuzii-glaza-i-okruzhayuschih-ego-chastey.html
Гематома ретробульбарная
Причины возникновения
Причинами подобного состояния могут служить контузии орбиты, повреждения сосудов при выполнении ретробульбарной анестезии, патологические состояния сосудистой стенки или системы свертывания крови (лейкоз, гемофилия, болезнь Верльгофа, варикоз вен орбиты и пр.).
Признаки
Характерными симптомами ретробульбарной гематомы являются: экзофтальм, повышение внутриглазного давления, ограниченность подвижности глазного яблока. Возможно снижение зрительных функций, которое связано со сдавлением зрительного нерва в орбитальной его части. Резкое повышение давления в орбите может повлечь рефлекторную тошноту, рвоту, замедление пульса.
Подобные кровоизлияния локализуются под кожей век или под конъюнктивой, что снижает тактильную чувствительность кожи лица под орбитальным краем.
При травмах кровоизлияние может проявиться спустя сутки или позже в виде «очков», что является признаком переломов основания черепа.
Диагностика
- При выявлении ретробульбарной гематомы обязательно проводят следующее обследование:
- Кроме того, должны быть назначены некоторые лабораторные исследования: общий анализ крови и мочи, кровь на RW и сахар, Hbs-антиген.
- Для выявления причин кровоизлияния, могут быть рекомендованы консультации: невропатолога, нейрохирурга, ЛОР-врача, аллерголога, гематолога
Лечение
Лечение ретробульбарной гематомы требует помещения пострадавшего в специализированный стационар. Длительность лечения в среднем составляет около 7-ми дней.
Как правило, в первые дни назначается холод (лед) на пораженный участок орбиты. Одновременно проводят осмотерапию, включающую глицерил, маннитол, фуросемид, этамзилат, эмоксипин. При наличии диплопии и падения зрения может быть проведено хирургическое лечение — латеральная кантотомия или кантолизис, простая орбитотомия.
Выполнение оперативного вмешательства сопряжено с возникновением некоторых осложнений, включая развитие целлюлита орбиты и снижение зрения, которое способно приобрести устойчивый характер, если произошло большое кровоизлияние из-за повреждения зрительного нерва либо развития нейропаралитического кератита.
Нетрудоспособность пациента продолжается 2-3 недели, после чего рекомендовано лечение осложнений и диспансерное наблюдение.
Прогноз при ретробульбарной гематоме в большой степени зависит от полноценной диагностики и оказания своевременной квалифицированной медицинской помощи. Именно поэтому важно обратиться к хорошему врачу.
Выбирая глазную клинику, обратите внимание на уровень оснащения клиники и квалификацию работающей в ней специалистов, ведь именно внимание и опыт врачей клиники позволяют достичь наилучшего результата в лечении заболеваний глаз.
Препараты
Источник: https://proglaza.ru/bolezniglaz/gematoma-retro.html
Клинико-лучевые диагностические критерии ретробульбарных гематом при тупой травме орбиты
БУХАРИНА Е.С.*, ДРОЗДОВА Е.А.*, СИРОТКИНА И.А.***ГОУ ДПО Уральская государственная медицинская академия дополнительного образования Росздрава (кафедра офтальмологии), г. Челябинск
**МУЗ ГКБ №3, г. Челябинск
Актуальность. За последнее десятилетие отмечается рост глазного травматизма. Травмы глазницы чаще всего относятся к категории тяжелых в виду частой потери трудоспособности и инвалидизации пациентов.
Наиболее частым симптомом тупой травмы орбиты является ретробульбарная гематома.
Сложности в диагностике ретробульбарных гематом возникают при первичной постановке диагноза, позднем обращении пациента и при дифференциальном диагнозе у детей с мальформациями орбиты.
Целью нашего исследования явилось повышение качества диагностики ретробульбарных гематом при тупой травме орбиты путем определения основных клинико-лучевых диагностических признаков.
Материалы и методы исследования. За период с 2005 по 2009 г. в офтальмологическом отделении МУЗ ГКБ №3 г. Челябинска под наблюдением находилось 465 пациентов с тупой травмой орбиты, из них 27 (5,8 ± 1,04 %) пациентов составили пациенты с ретробульбарными гематомами без перелома костных структур орбиты.
Средний возраст пациентов 43,06 ± 5,07 лет, среди них мужчин – 15 (55,6 %), женщин – 9 (33,3 %), детей – 3 (11,1 %). Повреждения левой и правой орбиты наблюдались с одинаковой частотой (50,9 и 49,1 % соответственно). Всем пациентам оценивали положение и подвижность глазного яблока при помощи экзофтальмометрии и тракционного теста.
Также проводили фоторегистрацию изображений лица (CYBER – SHOT – SONY – W 300), сравнивали полученное изображение с ранними фотографиями. Всем пациентам выполняли комплексное офтальмологическое обследование: визометрия, рефрактометрия, биомикроскопия, офтальмоскопия, тонометрия, периметрия. Для исключения перелома костных структур орбиты проводили рентгенографию орбит (ROOM – 200 M).
Важным условием явилось обеспечение визуализации орбит не менее чем в двух проекциях, для большей наглядности выполняли прямую и боковую проекции.
Для получения дополнительной информации всем пациентам выполняли двухмерное ультразвуковое исследование (УЗИ) (A / BSCAN – HUMPREY – 837).
25 пациентам выполнена компьютерная томография (КТ) орбит. КТ-исследование (CT – MAX – 640 GE) проводили в двух плоскостях: фронтальной и горизонтальной. При анализе снимков обращали внимание на положение ретробульбарной гематомы в орбите, ее параметры, фрагментированность, пространственное соотношение с нормальными анатомическими структурами орбиты.
Двум детям проведена мультиспиральная компьютерная томография (МСКТ) орбит с внутривенным контрастированием в связи с возникшими трудностями в дифференциальном диагнозе между ретробульбарной гематомой и сосудистой мальформацией орбиты.
При выполнении МСКТ орбит (Tomoscan – SR 5000 — Philips) в качестве внутривенного контраста использовали «Ультравист» 300 мг/мл, количеством 20 мл; толщину скана 0,5 мм, индекс реконструкции 3; 5 мм, сканирование проводилось в автоматическом режиме по специальной программе, заложенной в компьютерном обеспечении томографа.
Статистическую обработку результатов исследования проводили с помощью методов вариационной статистики с использованием компьютерной программы «Statistica 6.0». Различия считали достоверными при р 0,05. Информативность методов оценивали на основе определения чувствительности, специфичности и точности по стандартным формулам.
Результаты и обсуждения. Изучение анамнеза позволило установить, что у всех пациентов была тупая травма орбиты. Наблюдали два варианта механизма воздействия.
В первой группе двигался травмирующий предмет (объект воздействия): удар кулаком в драке – 9 (33,3 %) пациентов, локтем – 2 (7,4 %), поленом – 1 (3,7 %), монтировкой – 2 (7,4 %), мячом – 7 (25,9 %), качелями – 1 (3,7 %).
Во второй группе объект воздействия оставался неподвижным: 2 (7,4 %) пациента – удар о твердый предмет на бегу, 1 (3,7 %) – при падении с высоты, 2 (7,4 %) во время автомобильной аварии.
У 21 (77,8 %) пациента ретробульбарная гематома проявилась экзофтальмом. Жалобы на двоение при взгляде прямо предъявляли 24 (88,9 %) пациента с ретробульбарной гематомой, из них 18 (66,7 %) пациентов – сразу после травмы, через два дня – 6 (22,2 %) пациентов.
Ограничение подвижности глазного яблока наблюдали у 19 (70,3 %) пациентов.
В единичных случаях имели место жалобы на ощущение «пелены» – 2 (7,4 %) пациентов, «темной завесы» в поле зрения – 3 (11,1 %), снижение остроты зрения – 11 (40,7 %), появление чувства дискомфорта и слезотечения – 4 (14,8 %), болевые ощущения в области пораженной орбиты – 16 (59,2 %), гематома и отек мягких тканей век после травмы орбиты – 17 (62,8 %). У 18 (66,6 %) пациентов тупая травма орбиты сопровождалась симптомом Ашнера. Черепно-мозговая травма исключена нейрохирургом.
Достоверно чаще (70,3 %) ретробульбарные гематомы проявлялись комбинацией симптомов (экзофтальм, диплопия и ограничение подвижности глазного яблока) и больше, чем в половине случаев (66,6 %) сопровождались симптомом Ашнера.
При клиническом исследовании у большинства пациентов (77,8 %) наблюдался осевой экзофтальм. Средние показатели экзофтальмометрии составили 3,25 ± 1,4 мм.
Ограничения движений глазного яблока чаще наблюдали во все стороны – 18 (66,7 %) пациентов. У 7 (25,9 %) пациентов глазное яблоко было смещено, а его движения ограничены в сторону, противоположную смещению.
У 2 (7,4 %) пациентов подвижность глазного яблока была в полном объеме во все стороны.
При офтальмоскопии на глазном дне у 2 (7,4 %) пациентов выявлены изменения диска зрительного нерва застойного характера: стушеванные границы, единичные геморрагии по краю.
Артерии сетчатки суженые, извитые, вены расширенные и полнокровные. Берлиновский отек сетчатки – 5 (18,5 %) пациентов, контузионный отек сетчатки в макулярной зоне – 3 (11,1 %).
Глазное яблоко оставалось интактным – 20 (74 %).
При рентгенографии орбит была умеренно снижена прозрачность соответствующей травме половина лица, за счет отека мягких тканей. Структурной патологии костей орбиты не определялось (группа исключения).
По данным двухмерной эхографии ретробульбарные гематомы орбиты характеризовались размерами от 1,5 до 2,5 см, овальной формой у 18 (66,7 %) пациентов, округлой – 9 (33,3 %), преимущественно гипоэхогенностью – 16 (59,3 %), изоэхогенность – 11 (40,7 %). У всех пациентов эхоструктура ретробульбарных гематом была диффузно-неоднородная, контуры четкие, но неровные. Достоверно чаще отсутствовала капсула – 19 (70,3 %), участки капсулы частично прослеживались – 8 (29,6 %).
При КТ также определялось значительное увеличение объема мягких тканей соответствующей половины лица. Ретробульбарные гематомы характеризовались овальной – 17 (62,9 %) или округлой формой – 8 (29,6 %), мягкотканой плотностью (+51,1 ± 5,2 ± 5,7 ± 5,92 ед.
Н), неоднородной – 23 (85,2 %) или однородной – 2 (7,4 %) ячеистой структурой за счет гиперденситивных включений, отсутствием – 17 (62,9 %) или наличием капсулы – 8 (29,6 %).
У 7 (25,9 %) пациентов глазное яблоко было смещено в противоположную от ретробульбарной гематомы сторону за счет дополнительного объема, созданного ей в орбите.
МСКТ орбит с внутривенным контрастированием проводили через 3 месяца после травмы. Ретробульбарные гематомы визуализировались как неправильной овоидной формы образования с четкими контурами, с плотной (+118 – +142 ед. Н), толстой (до 3,8 мм) капсулой, с гетероденсивным (+66 – +88 ед. Н) содержимым, не реагирующее на введение контрастного вещества.
Клинические данные, а также ультразвуковое и КТ-исследование позволили выделить достоверные дифференциально-диагностические критерии ретробульбарных гематом орбиты при ее контузиях.
Основными клиническими критериями ретробульбарных гематом орбиты явились: наличие тупой травмы орбиты в анамнезе, комбинация симптомов (экзофтальм, диплопия и ограничение подвижности глазного яблока) и симптом Ашнера.
Диагностическими признаками при двухмерном УЗИ: овальная или округлая форма, преимущественно гипо- или изоэхогенность, неоднородная эхоструктура, четкие, но неровные контуры, отсутствие или наличие капсулы.
При КТ-исследовании ретробульбарные гематомы орбиты характеризовались овальной или округлой формой, мягкотканой плотностью (+51,1 ± 5,2 ± 5,7 ± 5,92 ед. Н), однородной или неоднородной ячеистой структурой, отсутствием или наличием капсулы. МСКТ орбит с внутривенным контрастированием провели детям для дифференциальной диагностики ретробульбарных гематом и сосудистых мальформаций орбиты. Ретробульбарные гематомы не накапливали контрастного вещества.
Определение информативности ультразвукового исследования и компьютерной томографии орбитпри ретробульбарных гематомах орбит позволило установить высокую чувствительность (78,8 % и 91,2 % соответственно), специфичность (60,7 % и 78,1 %), точность (71,1 % и 85,6 %) лучевых методов в диагностикеретробульбарных гематом орбиты.
Выводы. Предложенные клинические и лучевые диагностические критерии при данной патологии необходимо учитывать в диагностике и дифференциальной диагностике ретробульбарных гематом орбиты.
Публикация:
Клинико-лучевые диагностические критерии ретробульбарных гематом при тупой травме орбитыЕ.С. Бухарина, Е.А.Дроздова, И.А. Сироткина
III Российский общенациональный офтальмологический форум. Сборник научных трудов, Том 1. – Москва, 2010. – С.31–35.
Источник: http://okoris.ru/specialistam/stati/travma-orbity/kliniko-luchevye-diagnosticheskie-kriterii-gematom/