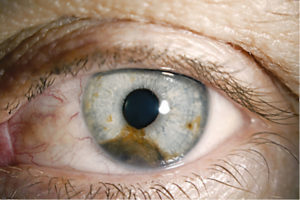
Родинки (невусы) есть у большинства европеоидов. Пигментные пятна образуются на теле, лице и даже глазном яблоке. Невусы отличаются по форме, цвету, величине, месторасположению.
Родинка в глазу возникает у людей, относящихся к разным возрастным группам. Невусную опухоль обнаруживают у взрослых, пожилых пациентов, у подростков и маленьких детей.
Глазные родинки носят доброкачественный характер.
Причины
- гормональные всплески, возникающие у женщин при беременности, климаксе или менопаузе, у ребенка — при переходе в подростковый возраст, у мужчин — при половой дисфункции,
- ультрафиолетовое излучение (УФ-лучи усиливают выработку меланина),
- использование гормональных контрацептивов,
- повреждения на кожных покровах и слизистых оболочках,
- инфекции,
- возрастные изменения.
В группу риска попадают светлокожие люди. Эпителиальные ткани у них содержать малое количество меланина. Вероятность формирования родинок снижается при достаточной концентрации пигмента в клетках кожных покровов.
Виды родинок в глазу
Различают 2 вида родимых пятен в глазу:
- Сосудистые родинки. Красные невусные пятна и гемангиомы появляются при повреждении кровеносных или лимфатических сосудов.
- Несосудистые (пигментные) родинки. Новообразования развиваются из меланоцитов. Пятна окрашены в коричневые и черные оттенки. По ним не проходят кровеносные сосуды.
Среди пигментных невусов выделяют:
- стационарные,
- прогрессирующие.
По природе глазные невусы бывают:
- доброкачественные,
- злокачественные.
По месту локализации различают 2 разновидности родинок в глазу:
- Невус конъюнктивы. Пятно образуется на слизистом слое глазного яблока. Подобные родинки несложно заметить. Необычная пигментация на белке сама бросается в глаза окружающим людям.
- Невус хориоидеи. Пятна выявляет врач, проводя осмотр пациента на специализированных приборах. Родинки появляются в глубинных слоях глазного яблока.
Код глазной родинке по МКБ 10 присваивается в зависимости от вида новообразования: D31-36.
Невус конъюнктивы
Сосудистые родинки, появляющиеся на конъюнктиве, захватывают всю толщу слизистого слоя в глазу. Новообразования розовых и красных оттенков формируются из капилляров.
Пигментный невус конъюнктивы возникает при избыточной концентрации меланина на слизистой оболочке глаза. Пятна окрашиваются в коричневые и черные тона.
Кистовидные невусы, появляющиеся на конъюнктиве, формируются из лимфатических сосудов. Они представляют собой кистозные образования, внутренняя полость которых заполнена бесцветным экссудатом. Выросты изнутри похожи на пчелиные соты.
У стационарных невусов конъюнктивы форма и величина неизменны. Они носят доброкачественный характер, не угрожают здоровью и жизни. Такие выросты не лечат и не удаляют. Врач просто наблюдает за динамикой новообразований.
В профилактических целях доктор осматривает таких пациентов 1 раз в год. Прогрессирующие родимые пятна постоянно видоизменяются:
- увеличиваются в размерах,
- трансформируются, приобретают иные очертания,
- пережимают сосуды.
Если возникает необходимость, врач настаивает на удалении преображающегося родимого пятна. Родинку убирают, используя методы микрохирургии или лазер.
Лечение прогрессирующего невуса проводят в следующих случаях:
- если в сетчатке или эпителиальных тканях с пигментацией появляются дистрофические изменения,
- возникает отслойка тканей.
Невусы хориоидеи
Родимые пятна способны образовываться на сосудистых оболочках глаз. Такие выросты формируются из клеток сосудов.
Родимые пятна на хориоидее появляются в период изменения гормонального фона. Выросты возникают поодиночке, не формируют группы. Обычно родинка образуется в одном глазу. Двустороннее поражение — довольно редкое явление.
Родимые пятна хориоидеи подобно невусам радужки глаза подразделяются на стационарные и прогрессирующие. Стационарные выросты носят доброкачественный характер.
Места локализации
Родимые пятна формируются на разных зонах глаза:
- наружных и внутренних участках белка,
- слезном месяце,
- полулунной складке,
- радужке или сетчатке глаза,
- лимбе.
Расположение невусов конъюнктивы
Глазной невус формируется на внутренней и наружной части конъюнктивы. Родимые пятна выявляют на внутреннем уголке глаза, периферии роговицы, слезном месяце, полулунной складке. Иногда новообразования возникают на оболочке века с внутренней стороны. Хотя родинки находятся вблизи зрачка, они не закрывают обзор, не ухудшают зрение.
Локализация невусов хориоидеи
Возникают опухоли:
- с задней стороны глазного яблока,
- на глазном дне,
- на глазном экваторе.
Пятна невидимы окружающим, их обнаруживает врач, проводящий диагностику на специализированном оборудовании. Но и офтальмолог не всегда способен выявить невус хориоидеи глаза. Диагностирование затруднено, если в опухоли отсутствует пигмент.
Окраска и размер
Глазные родимые пятна обладают различной величиной и цветом.
Родинки конъюнктивы
На окраску невусов конъюнктивы влияют клетки, из которых формируется опухоль. Окрас пятен варьируется от розовых до черных оттенков. На некоторых родинках пигментация не возникает. При резком гормональном скачке окраска невусов изменяется. У отдельных людей с возрастом опухоли обесцвечиваются.
По форме такие пигментные пятна — плоские, с четкими очертаниями и бархатистой поверхностью. Величина радужки в диаметре доходит до 4 мм.
Родинки хориоидеи
У выростов, возникающих на хориоидее, плоская форма с выраженными очертаниями. Они хорошо видны при осмотре пациента. Пятна окрашены в темные цвета. Если родинки не содержат пигмента, их невозможно рассмотреть. Величина наростов в диаметре доходит до 6 мм.
В чем опасность
Глазные родинки долгие годы не проявляют себя, не доставляют человеку какого-либо дискомфорта. Однако при стечении определенных факторов они начинают претерпевать трансформацию. Прогрессирующий невус — самый опасный вид глазных родинок. Видоизменяющиеся пигментные пятна вызывают:
- ухудшение и потерю зрения,
- перерождаются в раковую опухоль — меланому.
После обнаружения родимого пятна необходимо регулярно посещать офтальмолога. Это позволит избежать развития меланомы. В случае негативной динамики врач составит схему лечения или примет решение об удалении невуса. Обращаться к врачу нужно незамедлительно, если возникают следующие осложнения:
- родинка затрудняет обзор,
- качество зрения снижается,
- в глазу ощущается инородное тело,
- величина и окраска пятна изменяется.
При своевременном обращении к врачу и правильном лечении прогноз заболевания благоприятный. Невус в глазу трансформируется в рак у 1 пациента из 500. Пристальное внимание необходимо уделять пятнам:
- утолщение которых достигло 2 мм,
- с субретинальным экссудатом,
- с оранжевой пигментацией,
- расположившимся на заднем диске глазного яблока.
Удаление
Прежде чем убрать невус в глазу, врач определяет природу новообразования. Мешающие родимые пятна можно удалять несколькими способами. Методику иссечения опасного новообразования выбирает офтальмолог. Пациентам проводят:
- электроэксцизию с последующей пластикой пораженных тканей,
- микрохирургическую операцию,
- лазерное иссечение.
При прогрессирующем невусе хориоидеи учитывают индивидуальные особенности пациента. На тактику лечения влияет:
- локализация родимого пятна,
- скорость роста новообразования,
- возраст и состояние больного,
- сопутствующие патологии.
Прогрессирующие наросты удаляют, используя традиционные методики микрохирургии или лазерную коагуляцию. Лазером убирают труднодоступные родинки. Удаление проблемных родинок позволяет избежать развития ракового новообразования, трансформации невуса в меланому.
У ребенка невус лечат в крайнем случае, когда глазная родинка интенсивно разрастается.
Прогрессивные медицинские технологии препятствуют перерождению невусов глаза в раковые опухоли. Благодаря им удается сохранить зрение и здоровье. Главное, своевременно воспользоваться врачебной помощью, регулярно проходить профилактические осмотры у офтальмолога.
Источник: https://fr-dc.ru/kozhnye-zabolevaniya/novoobrazovaniya/rodinki-v-glazu-vidy-opasnost-udalenie
Невус хориоидеи глаза: симптомы, причины и лечение
Невус хориоидеи — это образование напоминающее родимое пятно. Отличительной особенностью является его расположение. «Родинка» расположена не на кожных покровах, а в глубинных структурах органа зрения.
Такое образование встречается чрезвычайно редко, лишь у 2% людей.
Патологический нарост опасен тем, что в любой момент может переродиться в злокачественное и агрессивное образование и привести к серьезным и в некоторых случаях необратимым дефектам зрения.
Откуда берется невус
Хориоидея — сосудистая оболочка глаза, располагаемая под склерой. Данная часть глаза не имеет нервных окончаний. Это приводит к тому, что любые патологические процессы в этой области не приносят неприятных ощущений. Невус прорастает в эти структуры и лишь в запущенной форме дает о себе знать.
Развитие недуга происходит еще до рождения ребенка. До полового созревания человека, пигментация на образовании отсутствует. Но с приходом пубертатного периода происходит окрашивание «родинки» пигментом. Более яркую пигментацию невус приобретает после 30 лет.
Обратите внимание! В 1/5 всех случаев «родинка» не приобретает пигментную окраску. Этот феномен усложняет постановку диагноза при обычном осмотре у офтальмолога.
Виды образования невуса хориоидеи
- атипичный (невус в котором отсутствует пигмент и гало-невус с признаками озлокачевствления);
- типичный (плоское овальное образование без признаков роста);
- подозрительный (обнаруженный впервые пигментный дефект).
Более расширенная классификация необходима для обозначения степеней развития болезни.
Стационарный невус
Рассматриваемый вид образования выглядит как плоское или незначительно выпирающее образование округлой формы. Окрас пигмента серый или серо-зеленый. Пятно равномерно окрашено.
Стационарный невус хориоидеи глаза не оказывает патологического влияния на зрительную функцию. Края «родинки» четкие, в некоторых случаях могут визуализироваться слегка размытые очертания. При осмотре на поверхности образования могут быть визуализированы скопления продуктов обмена.
Прогрессирующий невус
Прогрессирующий вид аномалии имеет тенденцию к росту. В ходе роста образования границы теряют четкое очертание, изменяется форма пятна и равномерность пигментации. Такой вид патологии имеет печальный прогноз. Возможны такие осложнения как:
- отслоение сетчатки;
- сдавливание сосудов хориоидеи;
- нарушение зрительного восприятия;
- перерождение в злокачественную опухоль.
Пигментный невус приводит к искажению очертания визуализируемых предметов и к появлению темных пятен в поле зрения. Поставить диагноз прогрессирующего невуса хориоидеи можно лишь при наличие возможности оценивать образование в динамике.
Где находятся и как выглядят образование
Как правило, образование локализуется в самом конце самого широкого места глазного яблока. Реже «родинка» находится около экватора. При визуализации пигментного пятна можно увидеть следующее:
- плоское или незначительно выпуклое образование;
- диаметр до 6 мм;
- четкое или перестое очертание;
- однотонный серый или серо-зеленый цвет;
- сетчатка в области патологического образования не изменена.
При периодических осмотрах «родимого» пятна можно заметить следующие признаки прогрессирования:
- увеличение в размерах;
- нарушение четкости границ;
- вокруг образования появляется желтая тень;
- появляется неоднородность цвета.
При атипичном невусе можно заметить более светлую хориоидею вокруг образования и участки дегенерации внутри «родинки». Любые изменения невуса должны насторожить специалиста и приступить к терапии или усилению контроля за недугом.
Причины развития
Аномалия имеет врожденный характер, но существуют факторы, приводящие к проявлению врождённой аномалии. Наиболее распространенными являются:
- нарушение гормонального фона;
- систематические стрессовые ситуации;
- инфекционные патологии;
- употребление гормональных контрацептивов.
Специалисты выявили закономерность, согласно которой, невус органов зрения, чаще всего, возникает у лиц со светлой кожей и волосами.
Симптомы появления невуса хориоидеи
Обычный невус в глазу не имеет клинических проявлений. Его не могут заметить не сам человек, не люди его окружающие. Визуализировать «родинку» может только специалист во время офтальмологического осмотра.
Прогрессирующее заболевание приводит к возникновению следующих проявлений:
- нарушение качества зрения;
- чувство постороннего предмета в полости глаза;
- ограничение поля зрения.
При обнаружении любых из этих проявлений необходимо обратиться к врачу для предотвращения необратимых изменений.
Диагностика невуса
Невус хориоидеи чаще всего определяется случайно при рядовом осмотре у окулиста. Для постановки точного диагноза необходимо неоднократное проведение офтальмоскопии.
В ходе данной процедуры применяется красный фильтр, который позволяет четко увидеть образование.
При использовании зелёного фильтра специалисты видят изменения в структурах глаза, которые возникают при наличии прогрессирующего невуса.
Так же для постановки диагноза назначается ультразвуковое исследование. Также для постановки диагноза применяются:
- Флюоресцентная ангиография. Позволяет выявить злокачественные образования на ранних этапах развития. В ходе процедуры вводится специальное вещество, которое подсвечивает патологические участки. Вещество имеет название флуоресцеин.
- Эхография. Процедура позволяет определить очаг пигментации на хориоидее.
Каждое исследование позволяет наиболее точно оценить проблему и выбрать правильный способ ее устранения.
Возможности терапии невуса хориоидеи
Необходимость и вид терапии во многом зависит от того, какого вида невус диагностирован. При обнаружении типичного образования лечение не требуется. Но это не означает, что можно расслабиться и забыть о нем. При наличии такой аномалии требуется постоянное посещение специалиста и контроль образования.
Контроль невуса производится раз в 6 месяцев. Если обнаружен рост образования необходимо лечение. Для выбора метода терапии требуется точное определение месторасположения образования и его размеры.
При обнаружении стремительного роста невуса назначается хирургическое лечение. Проведение операции возможно только в офтальмологической клинике. Лечение осуществляется следующими способами:
- Электроэксцизия. Процедура производится посредством электроскальпеля. В ходе операции невус иссекается, а дефект, образовавшийся на его месте, тут же устраняется.
- Лазеротерапия. Посредством данной процедуры удаляют труднодоступные образования. Метод менее травматичен чем все остальные.
- Традиционная хирургия глаза. Стандартная операция производятся в качестве оказания неотложной помощи, когда размер доброкачественного невуса чрезвычайно большой.
Операционное лечение назначается при обнаружении злокачественных перерождений и когда качество зрения из-за патологии значительно снижается. Операции, как правило, безопасны и не несут в себе никаких неприятных ощущений.
Советы и рекомендации
Источник: http://MoeOko.ru/zabolevaniya/nevus-xorioidei.html
Невус хориоидеи глаза (яблока, радужки, слезного мясца, сетчатки): пигментная форма, чем опасен, прогноз
Невус хориоидеи относится к доброкачественной опухоли, которая формируется из пигментных клеток, входящих в состав глазной сосудистой оболочки. По внешнему виду патология схожа с родимым пятном, которое локализуется в глубоких слоях глазного яблока.
Диагностируется невус примерно у 8-10% населения, причем чаще страдают голубоглазые светлокожие люди. У новообразования отсутствуют нервные волокна, по этой причине заболевание не вызывает болевых ощущений.
Что такое
Сама хориоидея представляет собой сосудистую оболочку, проходящая под склерой ближе к задней части глаза. Ее функция заключается в обеспечении стабильного внутриглазного давления, нормализации питания палочек и колбочек сетчатки глаза.
В состав хориоидеи входит несколько слоев, в которых содержатся клетки пигментов. Формирование невуса происходит из клеток надсосудистой наружной пластины, дальнейшее развитие способствует проникновению в более глубокие тканевые слои, что приводит к проявлению неприятных симптомов.
Формирование заболевание начинается при рождении, однако он не имеет характерных признаков, поэтому не обнаруживается. Пигментная окраска появляется у подростков в период полового созревания (с 11 до 14 лет).
Последующее скопление пигмента наблюдается у людей зрелого возраста, поэтому после 30-летнего возраста окраска патологии приобретает более яркий оттенок. Однако подобные изменения наблюдаются только 70-80% пациентов, у остальных окраска не приобретается.
До конца провоцирующие факторы не изучены, в одинаково количестве страдают мужская и женская половина населения. Чаще патология затрагивает только один глаз.
Формы
Выделяется стационарная и прогрессирующая форма патологии. Иногда подразделяется на следующие виды:
- Атипичный – не присутствует пигмент и гало-невус с раковыми симптомами.
- Типичный – плоское новообразование овальной формы, не имеет признаков разрастания.
- Подозрительный – наблюдается проявление пигмента.
Для определения стадии заболевания используется расширенная классификация.
Стационарный
Плоское либо с небольшим выпиранием округлое новообразование размером 1-6 мм. Имеет серую либо зеленовато-серую окраску пигмента, цвет равномерный.
Стационарная форма невуса не ухудшает зрение, образование имеет четкие границы лишь в отдельных ситуациях края немного размытые. При проведении осмотра можно определить накопление продуктов обменных процессов.
Прогрессирующий
Определяется способностью увеличиваться в размерах. Во время роста опухоль теряет четкие границы, наблюдается изменение формы новообразования и равномерность распределения пигмента.
В сетчатке наблюдаются дистрофические нарушения, передавливание хориоидальных сосудов. Нередко отслаивается сетчатка.
Патология провоцирует нарушения зрительной функции, появление мутных пятен, искажение изображения. Подобная форма имеет неблагоприятные прогнозы, поскольку склонна к перерождению в рак. Часто возникают разного рода осложнения.
В зависимости от локализации выделяются несколько видов.
Невус сетчатки
Носит доброкачественный характер, очаг поражения располагается на задней сосудистой глазной оболочке, определенных признаков не имеет. Характерными особенностями считаются плоская форма образования, четкие границы и сохранение размера на протяжении долгого времени.
Невус радужки глаза
Цвет новообразования зависит от количества меланина, содержащегося в оболочке радужки.
Невус слезного мясца
Формируется, как правило, у взрослого человека.
Невус конъюнктивы
Диагностируется только у 5% заболевших. Благодаря своему местоположению хорошо различается на фоне глазного яблока, что облегчает диагностику. Здесь выделяются невусные наросты, пигментный и кистовидный невус.
Окологлазный невус
В медицинской практике наблюдается нередко. Родинки, расположенные на веках и региональных покровах, без труда поддаются диагностике. Цвет новообразований варьирует от светлого до темно-коричневого.
Атипичные невусы отличаются отсутствием пигмента, они находятся в зоне атрофии бледных сосудистых оболочек. Проведение гистологии указывает на наличие раковой опухоли.
Причины
Хориоидея располагается под склерой сосудистой оболочки, которая стабилизирует глазное давление и питает сетчатку глаза. Поскольку нервные окончания отсутствуют, то не возникает неприятных болевых ощущений, они появляются только при поражении более глубоких слоев.
Причина развития невусов кроется в увеличенной концентрации меланина, подобное состояние могут спровоцировать следующие факторы:
- Нарушения на гормональном уровне.
- Инфекционные процессы.
- Сильные стрессовые ситуации.
- Воспалительные реакции.
- Генетическая предрасположенность.
- Применение гормональных противозачаточных средств.
Больше к появлению невуса предрасположены люди со светлой кожей и волосами.
Симптомы
Развитие стационарного невуса не выдает себя какими-либо симптомами и не выявляется при визуальном осмотре, обнаружить его может только врач-офтальмолог.
При прогрессировании патологии проявляется ряд признаков:
- Ухудшение зрения.
- Чувство присутствия инородного тела в области глаза.
- Уменьшение границ зрительного поля.
Чаще всего хориоидальный невус располагается сзади наиболее широкой области глаза, реже наблюдается в части экватора.
Визуально можно определить по следующим показателям:
- Плоская форма либо имеется небольшая выпуклость.
- Размер от 0,1 до 0,6 мм.
- Границы определены четко, лишь иногда местами размыты.
- Цвет однотонный.
- Сетчатка не подвержена изменениям.
- На поверхности не исключены друзы – наслоения продуктов жизнедеятельности клеток сетчатки.
Прогрессирующая патология определяется следующими симптомами:
- Увеличение размера.
- Края теряют четкость.
- Передавливание сосудов хериоидеи.
- Образование желтого ореола вокруг новообразования.
- Изменение цвета.
При выявлении любых из подобных проявлений необходимо обратиться к специалисту с целью предотвращения любых необратимых изменений.
Может ли перерасти в рак
Сформировавшиеся пигментные пятна могут озлокачествоваться, невус хериоидеи не является исключением. Риск формирования рака и меланомы сильно возрастает при воздействии ультрафиолетовых лучей.
Диагностика
Первоначальная диагностика заключается в сборе анамнеза. При возникновении кровоизлияний на слизистую, ощущении присутствия инородного тела, косметическом дефекте врач назначает дополнительные меры:
- Осмотр слизистой.
- Исследование глазного дна с применением цветных линз. Использование красной линзы дает возможность четко определить наличие невуса. При замене на зеленую – границы образования исчезают, только при прогрессирующей патологии можно выявить некоторые нарушения.
- Цветное дуплексное исследование – оценивается состояние общего кровотока.
- Флюоресцентная ангиография – дает возможность выявить развитие патологии на первоначальных этапах, определяется присутствие ангиомы сетчатки. При прогрессирующей болезни наблюдается выпотевание флюоресцина.
- Эхография – указывает точную локализацию очага поражения.
- Офтальмоскопия – оценивается состояние сетчатки глаза, нервного волокна посредством светового луча.
- Ультразвуковое исследование – определяется состояние более глубоких слоев глазного яблока.
Каждая диагностическая мера дает возможность определить все аспекты патологии и подобрать правильную терапию.
Лечение
Необходимость проведения лечения и применение терапевтических мер напрямую зависит от вида патологии.
Если диагностирована типичная форма, то терапия не назначается, однако пациент должен регулярно посещать офтальмолога для своевременного изменения в клиническом течении заболевания. Обследование необходимо проводить не реже, чем раз в полгода.
Если выявляется рост новообразования, то специалист назначает адекватные меры, для этого уточняется точная локализация и размер патологии.
Лазерное лечение
Применяется при труднодоступной локализации новообразования. Подобная мера менее травматична по сравнению с остальными. Если требуется применение срочных мер, должна проводиться микрохирургия.
Электроэксцизия
Проводится с помощью электроскальпеля. Метод характеризуется иссечением невуса, устраняются все дефекты, которые образовались в месте локализации очага поражения. Сопутственно пациенту проводится пластика дефектов роговицы, конъюнктивы.
Оперативное вмешательство
Применение хирургии необходимо при больших размерах патологии.
Хирургическая терапия необходима при выявлении злокачественных образований, а также в тех случаях, когда ухудшается острота зрения. Хирургические методы считаются безопасными, реабилитационный период протекает относительно безболезненно.
В детском возрасте лечебные меры назначаются при быстром прогрессировании патологического процесса. Применение рецептов народной медицины чаще остается безрезультатным, поэтому прибегать к их помощи не рекомендуется.
Возможные осложнения
При отсутствии адекватной терапии могут наблюдаться различного рода осложнения:
- Отслоение сетчатки глаза.
- Передавливание сосудов хориоидеи, что приводит к ухудшению питания палочек и колбочек.
- Нарушение зрительной функции.
- Перерождение в раковую опухоль.
Пигментный невус становится причиной искажения зрительного изображения, образованию «мутных пятен» в зрительном поле.
Самым опасным осложнением считается перерождение в злокачественное образование. При этом врач наблюдает большое темное пятно под конъюнктивой, не исключено, что это раковое образование. Первоначально его можно спутать с кровоизлиянием либо невусом конъюнктивы глаза.
Перерождение в рак наблюдается примерно в 1% от всех больных. Из доброкачественного образования формируется меланома хориоидеи. Метастазы пускаются в малом проценте случаев.
Единственным методом считается удаление пораженного глаза. Именно по этой причине, чтобы выявить патологию на начальном этапе развития очень важно своевременно проходить обследование у офтальмолога.
Прогноз и профилактика
При своевременно проведенных методах лечения чаще прогноз благоприятный, если не наблюдается перерождение в меланому. Но для этого пациент обязательно должен регулярно посещать офтальмолога, чтобы контролировать рост новообразования и оценивать все патологические изменения.
Для того чтобы не допустить перерождения в раковое образование, необходимо избегать прямого попадания ультрафиолетовых лучей, поскольку именно этот фактор часто становится причиной прогрессирования новообразования и перерождения в злокачественную опухоль.
Атипичные невусы наиболее опасны, поскольку имеют тенденцию к злокачественному перерождению, прогноз у которых соответствующий.
Для снижения риска возникновения осложнений после проведенного лечения необходимо подобрать хорошую клинику с квалифицированным медицинским персоналом.
Источник: https://onkologia.ru/dobrokachestvennyie-opuholi/organy-zreniya/nevus-horioidei-glaza/
Меланома хориоидеи глаза: прогноз жизни, метастазы, первые признаки, лечение, брахитерапия
Меланома хориоидеи — это пигментная опухоль злокачественного характера собственной сосудистой оболочки глаза (хориоидеи). Данная опухоль является одной из самых частых внутриглазных новообразований. Меланома хориоидеи является основной причиной смертности и инвалидизации онкобольных с поражением органа зрения. Заболевание может протекать практически бессимптомно, но при этом имеет высокую склонность к метастазированию, поэтому проблема ее выявления на начальных стадиях является крайне актуальной.
Этиологические факторы
Большинство случаев меланомы хориоидеи являются спорадическими, то есть обусловлены теми или иными мутациями клетки-предшественницы меланоцитарного звена, которая может дать начало патологическому опухолевому клону. Кроме того, есть предположение о наследственной причине данного заболевания. Воздействие такого типичного провоцирующего фактора для меланомы кожи, как повышенная инсоляция, для этой опухоли также не исключается.
В группе риска находятся пожилые люди (средний возраст манифестации опухоли — 60 лет). Немного чаще болеют мужчины. Склонны к появлению меланомы хориоидеи обладатели светлой кожи и волос, невусов и веснушек.
Клиническая картина
Жалобы пациентов зависят от размера и локализации меланомы хориоидеи, а также от наличия сопутствующих осложнений, к которым относятся: отслойка сетчатки вторичного характера, появление дегенеративных процессов в сетчатке, помутнение хрусталика.
На первичном приеме у офтальмолога обычно определяется снижение остроты зрения, появление перед глазом слепых участков (скотом), гемианопсий (выпадения половин поля зрения). В случае позднего обращения, больные жалуются на боль в глазу (вторичная глаукома), расширение сети сосудов. Также на склере может определяться пигментное пятно (экстраокулярный рост новообразования).
Запись
на консультацию
круглосуточно
Стадии развития меланомы хориоидеи
Согласно международной классификации различают 4 стадии развития данной опухоли. Критерии распространенности опухолевого процесса:
- Т1 — размер меланомы 10 мм и менее, толщина — 2,5 мм и менее.
- Т2 — размер новообразования 10–16 мм, наибольшая толщина составляет 2,5–10 мм.
- Т3 — размером 16 мм и/или толщина более 10 мм без распространения за пределы глазного яблока.
- Т4 — наибольший размер опухоли 16 мм и/или толщина более 10 мм с распространением за пределы глазного яблока.
Также выделены 4 клинические стадии меланомы хориоидеи. Для каждой из них характерны определенные симптомы заболевания:
- Для первой, так называемой стадии «спокойного глаза», свойственно отсутствие ярких клинических проявлений и жалоб. Возможно наличие помутнения сетчатки, также могут определяться дефекты поля зрения.
- Вторая стадия характеризуется появлением боли в глазах, воспаления, покраснения глазного яблока, отека век.
- На третьей стадии меланома хориоидеи выходит за границы глазного яблока, формируется экзофтальм, склера теряет целостность.
- Четвертая стадия сопровождается генерализацией процесса. Общее состояние пациента ухудшается. Больные жалуются на сильную боль, снижается масса тела, нарастает интоксикация. Появляются метастазы меланомы внутренних органов: печени, легких, костей. Поражение того или иного органа провоцирует появление соответствующих симптомов. Может выявляться дальнейшее снижение остроты зрения, чувство пелены или тумана перед глазами. Данные проявления вызываются кровотечениями в стекловидное тело, помутнением хрусталика.
Симптомы второй и третьей стадии меланомы хориоидеи ярко выражены при расположении опухоли в центральной или парацентральной части глазного дна. Для периферической локализации новообразования характерно длительное отсутствие субъективных ощущений. В этом случае меланома выявляется либо случайно, либо на стадии распада опухоли и ее вторичных проявлений.
Виды меланомы глаза
Разработана классификация меланомы хориоидеи по морфологическому признаку. В зависимости от клеточной структуры, выделяют следующие типы данной опухоли:
- Веретеноклеточный.
- Эпителиоидный.
- Смешанный (микстмеланома).
- Фасцикулярный.
- Некротический.
Данная классификация имеет определенные недостатки, так как некротическая меланома хориоидеи определяется клинически, а вот определить ее клеточную принадлежность из-за обширного некроза невозможно. Веретенообразный и фасцикулярный тип имеют сходный прогноз.
В связи с этим, в настоящее время морфологически принято выделять только 2 типа: веретеноклеточный и эпителиоидный. Смешанная форма занимает промежуточное положение. Ее прогноз зависит от преобладания тех или иных клеток.
Наименее благоприятной прогностически считается эпителиоидноклеточная меланома хориоидеи.
Диагностика
Учитывая клинические особенности меланомы хориоидеи, ее диагностика, особенно на начальных этапах, представляет определенные трудности. Помимо анализа жалоб больного и клинико-анамнестических данных, учитываются результаты следующих инструментальных исследований:
- Биомикроскопии.
- Офтальмоскопии.
- Ультразвукового исследования глаза.
- Диафаноскопии и др.
Меланома хориоидеи является новообразованием с высоким риском появления метастазов. Поэтому при обследовании пациента необходимо использовать также методы диагностики метастатических очагов: УЗИ органов брюшной полости и лимфатических узлов, рентгенографию легких, КТ, МРТ.
Способы лечения меланомы хориоидеи
Выделяют органосохраняющие методы лечения данной опухоли и хирургический метод без сохранения глаза. В случаях, когда не удается сохранить глаз, производят энуклеацию — изолированное удаление глазного яблока или экзентерацию — иссечение вместе с глазным яблоком всего содержимого орбитальной полости.
Показания к энуклеации:
- Опухоль значительного размера.
- Распространение меланомы на диск зрительного нерва.
- Полное отсутствие зрительной функции.
- Экстрабульбарный рост опухоли.
- Вторичная глаукома.
После удаления глазного яблока, проводится имплантация внутреннего протеза и последующее наружное протезирование. Эти меры позволяют не только достичь хорошего косметического результата, но и препятствуют деформации лица.
К органосохраняющим методам лечения меланомы хориоидеи относятся:
-
Лучевая терапия. В зависимости от способа подведения излучения, лучевую терапию при данном заболевании проводят контактным или дистанционным способом. Контактное облучение, или брахитерапия, представляет собой имплантацию радиоактивных элементов вблизи очага меланомы.
Показания к проведению брахитерапии:
- Отсутствие признаков распада.
- Диаметр новообразования до 15 мм.
- Отстояние от диска зрительного нерва не менее 2 диаметров самого диска.
Брахитерапия является самым эффективным методом органосохраняющего лечения при меланоме хориоидеи. Его применение способно снизить вероятность образования метастазов опухоли.
- Лазерная коагуляция в сочетании с термотерапией. Транспупиллярная термотерапия — это вид лазерного лечения меланомы с применением глубокой локальной гипертермии. Метод основан на возможности глубокого прохождения инфракрасного излучения сквозь хориоретинальную ткань. Транспапиллярная термотерапия является эффективным самостоятельным видом лечения небольших меланом хориоидеи (до 4 мм в диаметре).
- Криодеструкция. Данный способ основан на экстремальном охлаждении мелких очагов меланомы до −78 °C.
В составе системного лечения, актуально проведение иммунной терапии. Также при оказании помощи больным с меланомой хориоидеи в поздних стадиях учитываются особенности ее метастазирования. Для данной опухоли характерно изолированное поражение печени метастазами. В таких случаях с успехом применяется химиоэмболизация данного органа.
Такой распространенный метод лечения меланомы кожи, как таргетная терапия, при меланоме хориоидеи не применяется, так как при данном виде опухоли отсутствуют специфичные BRAF-мутации.
Профилактика и диспансерное наблюдение
Рекомендовано пожизненное наблюдение за больными, которые получали лечение меланомы хориоидеи. После проведения лучевой терапии и удаления новообразования, офтальмолог должен осматривать пациентов каждые полгода в течение 2 лет, а далее — 1 раз в год. С целью раннего выявления метастазов назначают УЗИ органов брюшной полости и рентгенографию легких 1-2 раза в год.
Прогноз для жизни при меланоме хориоидеи
Продолжительность жизни при данном виде рака зависит от локализации и размера опухоли, возраста пациента, морфологии новообразования, проведенного лечения и других особенностей.
Пятилетняя выживаемость на начальных стадиях меланомы хориодиеи после применения органосохраняющих радикальных методов составляет 93%, десятилетняя — 89%. На поздних стадиях, при выявлении метастазов печени медиана выживаемости составляет лишь 4-6 месяцев.
Для пациентов с метастатическим поражением других органов годичная выживаемость составляет 76%.
Запись
на консультацию
круглосуточно
Источник: https://www.euroonco.ru/oncodermatology/melanoma/melanoma-khorioidei-glaza
Чем опасны родинки на глазах, почему они появляются и как лечатся
Невус сетчатки глаза, внутренней оболочки, которая снаружи прилегает к сосудистой оболочке. Так как хориоидея состоит из нескольких слоев и не имеет нервных окончаний, появление невуса не причиняет болезненных ощущений.
Типичный невус
- Не меняется в размерах и форме, поэтому является наиболее благоприятным вариантом пигментного образования.
- Может быть в виде светло-коричневого или серого пятна, плоским, с четкими очертаниями, которые можно увидеть при офтальмоскопии.
Атипичный невус
- Изменяет свою форму и увеличивается в размере;
- Может спровоцировать нарушение зрения;
- Жалобы пациента на появление тени, преграды или инородного тела в глазу, смещение поля зрения.
Прогрессирующее пигментное образование требует регулярного динамического осмотра и наблюдения для контроля степени озлокачествления.
Невус радужной оболочки
- Радужка глаза представляет собой переднюю сосудистую оболочку, состоящую из нескольких слоев пигментных клеток, количество и расположение которых
обуславливает цвет глаз. - Радужная оболочка похожа на губчатую ткань, в толще которой располагается множество трабекулярных перемычек и адвентиция сосудов.
- 3 вида невуса радужки:
- Пигментный Обусловленный скоплением меланина. Окрас такой родинки может варьировать от рыжего до коричневого. При темном цвете глаз выявить невус сложнее.
- Сосудистый Лишенный пигмента. Обусловлен аномальным ростом сосудов, капилляров в определенной зоне. Такой невус имеет вид розового или красного, чаще округлого пятна, склонного к разрастанию.
- Кистовидный Представляет собой область слияния нескольких лимфатических протоков, заполненную прозрачной или слегка желтой жидкостью. Редко достигает больших размеров, имеет тенденцию к
самостоятельному разрешению.
Невус вокруг глаз
Родинки и родимые пятна могут появиться на коньюктиве, на коже век, под глазами, даже в области слезного мешка. В зависимости от количества меланина, окраска пигментного образования будет варьировать от светло-коричневого оттенка, до темного, почти черного.
- Пигментный невус может быть плоским или слегка возвышающимся над кожей, в форме округлого пятна или вытянутого овала.
- Риск злокачественного перерождения невуса глаза не превышает 1-2 случаев на 600 пациентов.
- Во всех случаях требуется консультация офтальмолога и осмотр глаз, глазного дна, для наблюдения за динамикой роста образования и раннего выявления патологического роста родинки.
Источник: http://EvriKak.ru/info/chem-opasnyi-rodinki-na-glazah-pochemu-oni-poyavlyayutsya-i-kak-lechatsya/
Пигментный невус хориоидеи глаза
Невус хориоидеи – это пигментное образование скопления меланоцитов (пигментных клеток). Как правило, невусы образуются с рождения, однако, их пигментация проявляется позже, в препубертатный период. Поэтому, обнаруживают их, в большинстве случаев, уже у людей взрослых. У женщин и у мужчин невусы встречаются с одинаковой частотой.
Обычной локализацией для невуса хориоидеи является область заднего отдела глазного дна, за экватором. Однако, иногда, он встречается в преэкваториальной зоне и даже непосредственно в зоне экватора.
На ранних этапах своего развития, подобные невусы локализуются на поверхностных слоях сосудистой оболочки, с возрастом, распространяясь в ее глубжележащие ткани.
Видео нашего специалиста о невусе
Классификация невусов
В офтальмологии принято подразделять невусы на стационарные и прогрессирующие. Кроме того, среди хориоидальных невусов, выделяют типичные, атипичные и подозрительные.
Внешний вид стационарного невуса хориоидеи (типичного) определяется как плоское либо слегка выступающее образование на глазном дне, овальной или слегка округлой формы, серо-зеленого или серого цвета.
Размер его, не превышает 1 — 6 мм в диаметре, границы четкие или слегка расплывчатые. Для таких невусов характерны однотонность окраса, отсутствие роста и изменений сетчатки.
Иногда на его поверхности обнаруживаются друзы (скопления частиц продуктов клеточного обмена). При стационарном хориоидеальном невусе зрение не нарушается.
Отличительной особенностью, прогрессирующего невуса хориоидеи, является увеличение в объеме. Претерпевать изменения может его форма, нарушается однородность окраски, наблюдается нечеткость границ. В прилегающих областях сетчатки возникают дистрофические изменения, хориоидальные сосуды могут быть сдавленными.
В ряде случаев иногда наблюдается серозная отслойка сетчатки. Нередко снижается зрение, с появлением перед глазами пятен и искажением изображений. Прогрессирующие невусы относят к группе высокого риска озлокачествления. При этом, прогрессирующим, невус считается при выявлении его изменений в динамике.
Выявление у пациента первичного невуса хориоидеи с вышеописанными признаками, дает повод считать его «подозрительным».
Атипичными называют невусы не имеющие окраски (беспигментные), а также «гало-невусы», окруженные зоной более бледной сосудистой оболочки (признак атрофии). Гистологически они состоят из клеток с дистрофическими явлениями, что считается одним из признаков злокачественного роста.
Диагностика
Обнаружение невусов, как правило, происходит случайно, при офтальмоскопии глазного дна. Для окончательного диагноза, необходимо их динамическое наблюдение с регулярными осмотрами глазного дна, включая и осмотры с цветными фильтрами.
Так, невус хориоидеи становится хорошо видным в красном свете, а при исследовании его в зеленом свете, невус «исчезает». При этом, остаются видны только изменения в слоях сетчатой оболочки, которые характерны для прогрессирующего невуса.
На ультразвуковом исследовании, в отдельных случаях, иногда можно выявить выстояние образования.
При флуоресцентной ангиографии (исследовании сосудов глазного дна с применением контрастного вещества — флюоресцеина), на наличие стационарных невусов, указывает отсутствие изменений в сосудах, окружающих хориоидею. При прогрессирующем невусе флуоресцентная ангиография обнаруживает пропотевание флюоресцеина сквозь стенки, прилежащих к невусу сосудов.
Лечение невусов
Для типичного стационарного невуса хориоидеи, специального лечения или длительного наблюдения, не требуется, так как риск злокачественной трансформации его клеток, крайне низок. Однако, эти образования подлежат обязательной документальной регистрации.
При подозрительных и атипичных невусах, требуется обязательная фоторегистрация картины глазного дна, повторные УЗ-исследования и частые повторные осмотры (ежегодно по несколько раз).
Установление диагноза прогрессирующего невуса, делает необходимым выбор в пользу незамедлительного лечения, так как, прогрессирующий невус является потенциально злокачественной опухолью.
Для лечения таких невусов рекомендуется фото — и лазеркоагуляция. При своевременном лечении, прогноз благоприятный.
На каком этапе начинается озлокачествление невуса, предсказать невозможно. Поэтому залогом здоровья пациента, является тщательное выполнение рекомендаций врача, регулярные повторные визиты к специалисту и. как можно раньше начатое лечение, при наличии показаний.
В офтальмологическом центре «Московская Глазная Клиника» можно пройти полное обследование на новейшей аппаратуре при подозрении на невус сосудистой оболочке и дальнейшее лечение (при необходимости) у ведущих специалистов по сетчатке в Москве.
Уточнить стоимость той или иной процедуры, записаться на прием в нашу клинику можно по телефону в Москве 8(499)322-36-36 или номеру 8(800)777-38-81 (звонок бесплатный с мобильных и для регионов РФ) ежедневно с 9:00 до 21:00. Вы можете так же воспользоваться формой онлайн-записи.
Источник: https://mgkl.ru/patient/stati/pigmentnyj-nevus-khorioidei-glaza