Макулярный отек – это отек центральной зоны сетчатки, которая называется желтым пятном или макулой. Именно это область сетчатки отвечает за центральное зрение.
Макулярный отек является не самостоятельным заболеванием, а симптомом, наблюдаемым при некоторых глазных болезнях: диабетической ретинопатии, тромбозе вен сетчатки, увеитах. Отек макулы может возникнуть вследствие травмы глаза или после хирургического вмешательства.
Как и когда возникает отек макулы?
Причиной отека макулы является скопление жидкости в слоях макулы, острота зрения при этом снижена. Механизм скопления жидкости может быть различен.
В 1953 г. S.R. Irvine впервые описал макулярный отек, возникший после операции по поводу удаления катаракты. На сегодняшний день данное послеоперационное осложнение носит название синдрома Ирвина–Гасса.
Причина и патогенез этого синдрома до сих пор остаются спорными вопросами. Установлено, что вид оперативного вмешательства влияет на частоту появления макулярного отека.
Например, после экстракапсулярной экстракции катаракты частота его появления статистически достоверно выше, чем при интракапсулярной экстракции, и составляет от 2 до 6,7%.
При диабетической ретинопатии отек сетчатки, в том числе макулы, связан с нарушением проницаемости капиллярной сети. Жидкость пропотевает через неполноценную сосудистую стенку и скапливается в слоях сетчатки.
При тромбозах центральной вены сетчатки или ее ветвей также повышается проницаемость стенки сосудов и происходит выход жидкости в околососудистое пространство с формированием отека сетчатки.
Нередко макулярный отек наблюдается при витреоретинальных тракциях – тяжах между стекловидным телом и сетчаткой. Часто встречаются при сосудистых, воспалительных заболеваниях и травмах органа зрения. Стекловидное тело начинает тянуть за собой сетчатку, что вызывает отек и, при неблагоприятном развитии процесса, разрыв сетчатки.
Клинические проявления макулярного отека
Симптомы отека макулы
- размытое центральное зрение
- искажение изображения — прямые линии выглядят волнистыми, изогнутыми
- появляется розоватый оттенок изображения
- повышенная чувствительность к свету.
- может отмечаться циклическое снижение остроты зрения в определенное время суток (чаще утром). Изменения рефракции чаще бывают в пределах 0,25 дптр.
Различия цветовосприятия в течение дня отмечаются очень редко.
В неосложненных случаях, например, после операции, отек макулы, как правило, не приводит к безвозвратной потере зрения, но восстановление зрения обычно происходит медленно: от 2 до 15 месяцев. Однако длительно существующий отек макулы может стать причиной необратимых изменений в структуре сетчатки и, как следствие, непоправимого ухудшения зрения.
При сахарном диабете различают фокальный и диффузный макулярный отек.
Отек макулы считается диффузным, если утолщение сетчатки достигает площади 2 или более диаметров диска зрительного нерва и распространяется на центр макулы, и фокальным – если он не захватывает центр макулы и не превышает 2 диаметров диска.
Именно диффузный отек при длительном существовании часто сопровождается значительным снижением остроты зрения и может приводить к таким осложнениям, как дистрофия пигментного эпителия сетчатки, макулярный разрыв, эпиретинальная мембрана.
Диагностика
При проведении офтальмоскопии (осмотра глазного дна) обычно удается установить только выраженный макулярный отек. Если же отек не выражен, обнаружить его довольно сложно.
В начальной стадии отек сетчатки в центральной области может быть заподозрен по тусклости отечного участка. Также признаком отека является проминирование (выбухание) макулярной области, которое можно выявить по характерному изгибу макулярных сосудов при исследовании глазного дна под щелевой лампой. Часто исчезает фовеолярный рефлекс, что указывает на уплощение центральной ямки.
Существуют современные методы исследования, которые позволяют выявить даже минимальные изменения в морфологии сетчатки.
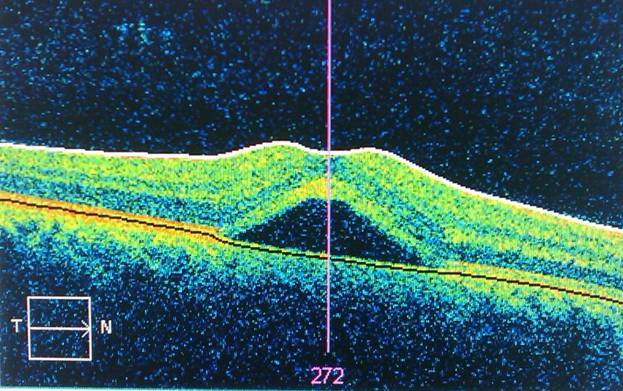
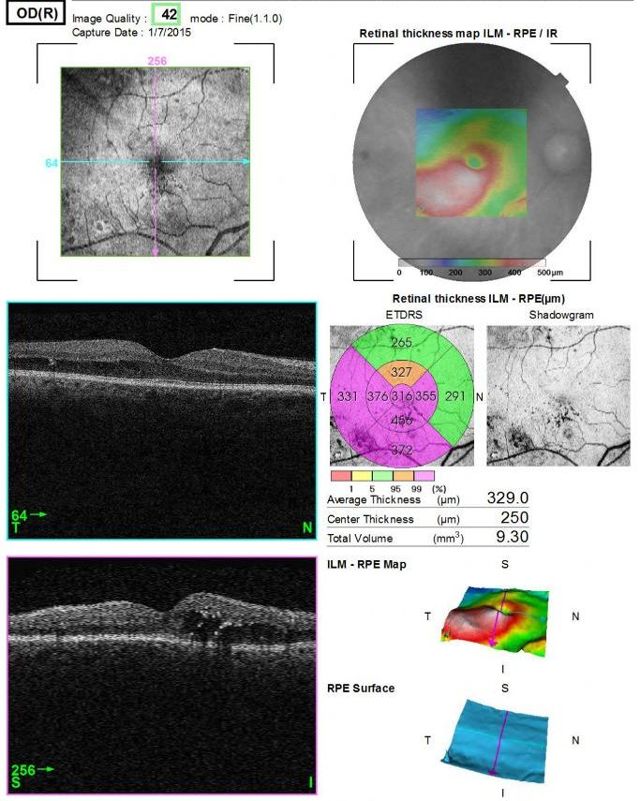
Один из самых эффективных методов диагностики отека макулы — оптическая когерентная томография (ОКТ). По данным этого исследования можно количественно оценить толщину сетчатки в микронах, объем в кубических миллиметрах, ее структуру, витреоретинальные соотношения.
Гейдельбергская ретинальная томография (HRT) также позволяет выявлять макулярный отек и проводить количественную оценку толщины сетчатки (индекс отека), однако HRT не может предоставлять данные по оценке структуры сетчатки.
Еще один способ подтверждения макулярного отека — флюоресцентная ангиография сетчатки (ФАГ) – контрастное исследование сосудов сетчатки. Отек определяется по участку рассеивания контраста без четких границ. С помощью ФАГ можно определить источник пропотевания жидкости.
Лечение
Существует несколько методов лечения макулярного отека: консервативное, лазерное и хирургическое. Тактика ведения пациентов зависит от причины макулярного отека и длительности его существования.
Консервативное лечение отека макулы заключается в применении противовоспалительных препаратов в каплях, уколах и таблетках. Назначают кортикостероиды и нестероидные противовоспалительные средства (НПВС).
Основным преимуществом при назначении НПВС является отсутствие нежелательных эффектов, возникающих при лечении кортикостероидами: повышение ВГД, снижение местного иммунитета, изъязвление деэпителизированных участков роговицы.
Предоперационное использование НПВС повышает эффективность хирургии катаракты. Инстилляции НПВП следует начать за несколько дней до операции. НПВС и кортикостероиды, как правило, используются в послеоперационном периоде в качестве противовоспалительной терапии.
Их применение можно рассматривать в качестве профилактики послеоперационного макулярного отека или лечения его субклинических форм.
При отсутствии эффекта от консервативной терапии в полость стекловидного тела вводят определенные препараты, например, кортикостероиды длительного действия или лекарственные средства, специально предназначенные для интравитриального введения.
При наличии выраженных изменений стекловидного тела – тракций, эпиретинальных мембран, производят витрэктомию – удаление стекловидного тела.
Единственным методом лечения диабетического макулярного отека является лазерная фотокоагуляция сетчатки. Принципиально важным условием является ранее лазерное лечение. Эффективность лазеркоагуляции доказана при фокальном макулярном отеке. В то же время, по мнению многих исследователей, несмотря на проведенное лазерное лечение диффузного отека, прогноз в отношении зрительных функций плохой.
Суть лазерной коагуляции сетчатки при макулярном отеке сводится к коагуляции всех неполноценных сосудов, через стенку которых происходит просачивание жидкости. Центр макулы должен оставаться незатронутым.
Прогноз при макулярном отеке зависит от патологии, на фоне которой он возник, от своевременной диагностики и раннем лечении. Наиболее благоприятный прогноз в случаях послеоперационного макулярного отека – он рассасывается в течение нескольких месяцев и зрительные функции, как правило, полностью восстанавливаются.
Залог успешного лечения – своевременное обращение к специалисту. Даже если Вы давно наблюдаетесь у окулиста по поводу какого-либо заболевания и знаете свой диагноз, не нужно пренебрегать незначительными, на Ваш взгляд, симптомами. Будьте внимательны к своему здоровью!
Источник: https://www.vseozrenii.ru/glaznye-bolezni/makulyarnyy-otek/
Макулярный отек
01.11.2017
Макулярный отек локальное скопление жидкости внутри сетчатой оболочки в области жёлтого пятна, или макулы – участка, ответственного за наивысшую чёткость зрения. Именно благодаря макуле мы справляемся с такими задачами, как шитьё, чтение, распознавание лиц. Несмотря на это признаки поражения макулы на одном глазу могут быть замечены не сразу – ведь макулярный отек глаза протекает абсолютно безболезненно, а зрительный дефект на одном глазу компенсируется хорошим зрением второго. Поэтому будьте внимательны к себе, чтобы не упустить время для успешного лечения с полным восстановлением зрения.
Причины, вызывающие отек макулы
Как возникает отек макулы
Причина появления проблемы – повышенная проницаемость стенок сосудов. В результате жидкость из кровеносного русла выходит в межклеточное пространство. Ткань сетчатки в макулярной области увеличивается в объеме, что мешает полноценной работе зрительных рецепторов.
Картина глазного дна с обозначенной областью макулы
Хронические заболевания других органов и систем
Распространённая причина макулярного отека – сахарный диабет. Повышенный уровень глюкозы способствует поражению сосудистой стенки (развивается ангиопатия). Это создаёт благоприятные условия для просачивания жидкости из кровеносного русла в ткань сетчатки. Кроме того, при диабете в сетчатку врастают новообразованные сосуды, стенки которых изначально неполноценны и проницаемы.
Диабетический макулярный отек, как осложнение диабета чаще развивается, когда нет достаточного контроля над повышением уровня глюкозы в крови, и болезнь находится в стадии декомпенсации.
Внутриглазное воспаление
- Увеиты – разные виды воспалений сосудистой оболочки глаза
- Цитомегаловирусный ретинит – воспалительный процесс в сетчатке, вызванный вирусным возбудителем
- Склерит – воспаление наружной оболочки глаза.
Сосудистые проблемы
- Тромбоз вен сетчатки
- Крупная аневризма (ограниченное расширение) центральной артерии сетчатки
- Васкулиты (генетически обусловленные воспалительные процессы в стенках сосудов)
Операции на глазах
Отек макулы может возникать как после сложных и обширных манипуляций, так и после малотравматичных хирургических вмешательств:
- Удаление катаракты с установкой искусственного хрусталика
- Лазерная коагуляция и криокоагуляция сетчатки
- Лазерная капсулотомия
- Сквозная пластика роговицы (кератопластика)
- Склеропластика
- Операции для улучшения оттока жидкости при глаукоме
Послеоперационное осложнение, вызывающие макулярный отек чаще всего проходит спонтанно и без последствий.
Травмы глазного яблока
На фоне контузии глаза могут возникать нарушения микроциркуляции в сетчатке, приводящие к развитию отёка. После проникающих ранений глаза отёк способен развиться как на фоне травмы, так и в качестве осложнения хирургического лечения.
Побочные эффекты некоторых лекарств
Это состояние ещё известно как токсическая макулопатия.
Например, макулярный отек могут вызывать препараты на основе простагландинов (некоторые капли от глаукомы), витамин ниацин (более известный как никотиновая кислота), отдельные препараты от диабета (на основе росиглитазона) и иммунодепрессанты (с действующим веществом финголимод). Поэтому запоминайте лекарства, которые принимаете, чтобы подробнее ответить на вопросы врача и быстрее установить причину проблемы.
Другие внутриглазные патологии
- Наследственные (пигментный ретинит)
- Приобретённые (эпиретинальная мембрана, наличие тяжей между стекловидным телом и макулой, которые могут спровоцировать отёк и последующую отслойку сетчатки)
- Возрастная макулярная дистрофия (дегенерация) сетчатки
- Центральная серозная хориоретинопатия (ЦСХ)
- Макула при пигментном ретините
- Воздействие радиации
- Отек макулы бывает осложнением лучевой терапии онкозаболеваний.
Макулярный отек. Симптомы
- Мутное пятно, мешающее разглядеть некоторые детали изображения перед глазами
- В поле зрения есть участки искажения, размытости линий
- Изображение перед больным глазом может приобретать розоватый оттенок
- Снижение остроты зрения вдали и вблизи
- Присутствует цикличность в снижении остроты зрения – чаще состояние хуже по утрам
- Повышенная светочувствительность
Диагностика
Специалист выставляет диагноз после того, как оценит в совокупности информацию, полученную при опросе пациента и проведении всех необходимых обследований.
Беседа и проверка остроты зрения (визометрия)
Доктор может подумать о макулярном отеке при наличии:
- Характерного сочетания жалоб
- Данных о сопутствующих заболеваниях, которые могли бы стать основой для развития отёка (сахарный диабет и др.)
- Снижения остроты зрения, не поддающегося коррекции стёклами.
Проверка полей зрения
Особенность макулярного отека – это ухудшение центрального зрения с сохранением нормального периферического. Существуют различные приёмы, которыми доктор может воспользоваться для выявления нарушений центрального зрения.
Наиболее информативным методом является компьютерная периметрия. С её помощью выявляются участки снижения чёткости центрального зрения, которые называют центральными скотомами.
Характерное расположение такой скотомы может указать на поражение области макулы.
Осмотр глазного дна
Состояние макулы визуально оценивают с помощью офтальмоскопии и осмотра с фундус-линзой. Первый метод позволяет получить общее представление о состоянии сетчатки, второй — с применением специальной линзы и большого увеличения на щелевой лампе — подходит для более детального осмотра. Перед обследованием доктор закапает капли, расширяющие зрачок, чтобы добиться лучшего обзора макулы.
ФАГ (флюоресцентная ангиография)
Методика, которая с помощью специального красителя устанавливает область, где жидкость выходит из кровеносного русла из-за повышенной проницаемости стенки сосудов. ФАГ выявляет место скопления этой жидкости в ткани сетчатки, то есть позволяет увидеть отёк, его размер и границы.
ОКТ или оптическая когерентная томография.
Данный метод позволяет «просканировать» сетчатку, определив толщину всех её слоёв, в том числе и в макулярной области. ОКТ и ФАГ предоставляют наибольшее количество информации для диагностики макулярного отека.
- Так выглядит изображение ОКТ
- Отёк макулы на ОКТ
Макулярный отек. Лечение
Основная цель – стабилизировать зрительную функцию, устранив повышенную сосудистую проницаемость. План лечения будет зависеть от причины развития отёка и степени его выраженности.
Медикаменты
Лекарственные формы, которые могут и использоваться – глазные капли, таблетки, средства для внутривенных и внутримышечных инъекций. Применяются лекарства с противовоспалительным действием, диуретики (мочегонные), лекарства, улучшающие микроциркуляцию.
Если макулярный отёк вызван прогрессированием хронического заболевания, лечение назначается с целью улучшить контроль за развитием болезни или приостановить дальнейшее ухудшение. Препарат, который сам стал причиной отёка, отменяют или заменяют на другой.
Интравитреальные инъекции
Если в конкретном случае требуется более мощный лечебный эффект, прибегают к подведению лекарственного вещества максимально близко к макуле. Для этого выполняется инъекция препарата непосредственно в глазное яблоко. Эта процедура требует соблюдения стерильных условий и хорошей практической подготовки доктора, поэтому проводится офтальмохирургом в операционной под местной анестезией.
Кортикостероиды. Это препараты с мощным противовоспалительным действием, способные снимать отёчность тканей.
Антиангиогенные факторы. Предназначены для того, чтобы предотвратить появление новых неполноценных сосудов в зоне поражения. Часто при диабете или тромбозе вен сетчатки складываются благоприятные условия для появления таких сосудов. Дефекты строения их стенок приводят к усиленному пропусканию жидкости в ткани. Результат – отеки макулы и сетчатки.
Лазер
- Лазерная коагуляция сетчатки проводится с целью уменьшить отек в области макулы.
- Процедура может выполняться повторно, чтобы добиться лучшего контроля над процессом накопления жидкости
- Если отёк в области жёлтого пятна имеется в обоих глазах, коагуляцию обычно проводят на одном глазу, а через несколько недель – на другом.
Хирургия
В случаях, когда отёк трудно поддаётся лечению, а также для профилактики осложнений этого состояния может применяться витрэктомия. Она представляет собой удаление стекловидного тела из полости глазного яблока.
Лечение макулярного отека до его полного исчезновения занимает несколько месяцев (от 2 до 15). Единственное, что может сделать пациент для ускорения процесса – это соблюдать все рекомендации лечащего доктора.
При неосложнённом отеке макулы зрение обычно восстанавливается полностью. Но при длительно существующем отёке могут наступить необратимые структурные нарушения в области жёлтого пятна, что скажется на остроте зрения.
Поэтому при любых подозрениях на макулярный отек не откладывайте визит к врачу.
Источник: https://fedorovmedcenter.ru/stati/oft-makula/makulyarnyy-otek/
Макулярный отек
Макулярный отек сетчатки может вызывать различные изменения зрения в зависимости от ряда факторов:
- Выраженность отека
- Протяженность отека (локальный или диффузный)
- Вовлеченность фовеа
- Нарушение гематоофтальмического барьера и наличия интраретинальных кист
- Наличие признаков и выраженности ишемии сетчатки
- Наличие или отсутствие тракций стекловидного тела
- Увеличение толщины сетчатки
- Длительность существования отека макулярной зоны
Макулярный отек. Классификация в зависимости от патогенеза
- Кистозный макулярный отек (КМО) – жидкость скапливается в интраретинальных полостях в наружном ядерном слое сетчатки макулы. Обычно является терминальной формой многих процессов.
- Диабетический отек макулы (ДМО) – возникает из-за нарушения проницаемости хориокапилляров сосудистой оболочки.
- Отек макулярной области, вызванный возрастной макулярной дегенерацией.
Кистозный макулярный отек (КМО)
Характеризуется накоплением в слоях сетчатой оболочки глаза транссудата. Основной причиной считается нарушение гематоофтальмического барьера. Сетчатка глаза питается путем разницы градиента осмотического давления между ней и сосудистой оболочкой.
После возникает дисбаланс и происходит задержка жидкости. Витреомакулярные тракции (натяжения между сетчаткой и стекловидным телом) являются общим фактором развития отека.
Они приводят к высвобождению воспалительных факторов, таких как VEGF и тромбоцитарный фактор роста.
В зависимости от этиологии подобные нарушения могут, как само разрешиться в течение нескольких месяцев, так и потребовать лечения. Хронический макулярный отек (более 6 месяцев) приводит к безвозвратному повреждению фоторецепторов сетчатки с фиброзным перерождением.
Не офтальмологическими причинами могут послужить: увеит, циклит, иридоциклит, синдром Бехчета, токсоплазмоз, ВИЧ-инфекция и цитомегаловирусная инфекция.
Макулярный отек может быть вызван факоэмульсификацией катаракты (Синдром Ирвина –Гассе). Сосудистыми причинами служат тромбозы центральной вены сетчатки или ее ветвей.
Другие причины КМО: идиопатические телеангиэктазии сетчатки и пигментный ретинит.
Диабетический макулярный отек (ДМО)
ДМО возникает при наличие диабета глаза, может развиваться, как при пролиферативной диабетической ретинопатии, так и на непролиферативной стадии заболевания. В контексте диабетического макулярного отека крайне важно его распространение, клинически значимый макулярный отек требует медикаментозного лечения.
Диабетическое поражение микрососудистого русла приводит к нарушению проницаемости микрокапилляров. Основным механизмом является повышенная продукция факторов роста эндотелия сосудов (VEGF), а так же наличие изменений витреоретинального интерфейса.
Стойкая гипергликемия приводит к утолщению базальной мембраны сосудов, образованию свободных радикалов и гибели фоторецепторов. Эти изменения в конечном итоге приводят к расширению сосудов, повышению давления в капиллярах и формированию микроаневризм.
Макулярный отек при диабете является основной причиной потери зрения. Последние исследования показали, что ДМО представляет собой воспалительное заболевание.
Возрастная макулярная дегенерация с развитием отека сетчатки
Макулярный отек развивается только у пациентов с влажной макулодистрофией сетчатки. Заболевание характеризуется ростом новых не нормальных сосудов, эти сосуды склонны к просачиванию. Более подробно о причинах развития отека макулы вы можете прочитать в соответствующей статье.
Макулярный отек сетчатки. Симптомы
- Образование скотомы (черного пятна в поле зрения)
- Снижение зрения на 50 и более процентов
- Искажения объектов целиком или только их участков
- У некоторых больных развивается сине-желтый дальтонизм
- Может развиваться потеря контрастной чувствительности
Макулярный отек сетчатки. Инструментальная диагностика
В подавляющем большинстве случаев наличие отека макулы определяется при комплексном офтальмологическом обследовании сетчатки. Квалифицированный врач определит изменения глазного дна, а так же выявит причины возникновения отека. Однако, для выбора тактики лечения и оценки прогноза течения макулярного отека этого может оказаться не достаточно.
Тест Амслера — простой тест, который помогает оценить наличие искажений (метаморфопсий) и скотом (дефектов центрального зрении). Тест может использоваться в домашних условиях самостоятельно для оценки динамики.
Оптическая когерентная томография является золотым стандартом в диагностики макулярного отека. Помогает оценить высоту, распространенность, повреждение сетчатки, а так же наличие экссудатов. Оптическая когерентная томография необходима, как для подтверждения диагноза, так и для дифференциальной диагностики и динамического наблюдения.
Флюоресцентная ангиографии позволяет обнаружить и оценить протяженность ишемии сетчатки при макулярном отеке. Исследование крайне полезно при тромбозе центральной вены сетчатки. В настоящее время в клиническую практику внедрены методы автофлюоресценции позволяющие добиться схожего диагностического эффекта неинвазивными методами.
Макулярный отек. Лечение
Кистозный макулярный отек. Лечение
- Местное или системное применение нестероидных противовоспалительных препаратов (НПВС), например, индоколлир, неванак, диклоф и др.
- Кортикостероидные препараты применяются в виде интравитреальных инъекций.
- Лазерная коагуляция сетчатки приводит к централизации кровотока и улучшению кровоснабжения центральных отделов сетчатки.
- Интравитреальное введение препаратов ингибирующих факторы роста эндотелия сосудов. В нашей стране самыми распространенными являются Авастин и Луцентис.
- Хирургическое лечение макулярного отека (витрэктомия) снижает количество воспалительных медиаторов в стекловидном теле, однако, доказательная база остается скудной.
Диабетический макулярный отек. Лечение
- Лазерная коагуляция сетчатки является золотым стандартом, приводит к централизации кровотока и препятствует прогрессированию заболевания.
- Интравитреальное введение Кеналога часто применяется в лечении ДМО.
- Интравитреальное введение анти-VGEF положительно влияет, как на собственные измененные сосуды, так и на новообразованные при пролиферативной стадии диабета глаза. Выполняются интравитреальные инъекции Авастина и Луцентиса.
- Витрэктомия, как хирургическое лечение диабетического макулярного отека часто показано при пролиферативной стадии диабетического поражения сетчатки.
Макулярный отек при ВМД. Лечение
- Интравитреальное введение анти-VGEF препаратов, приводит к запустению новообразованных сосудов и восстановлению архитектоники сетчатки.
Макулярный отек сетчатки. Профилактика
Периоперационное применение НПВП позволяет снизить риск развития послеоперационного макулярного отека до 0.01%.
Контроль уровня сахара крови и гликозилированного гемоглобина, артериального давления и уровня холестерина в крови при сахарном диабете препятствует развитию ретинопатии и диабетического макулярного отека.
Пациенты с сухой формой макулодистрофии должны выполнять самоконтроль с помощью сетки Амслера, а так же каждые 6 месяцев проходить полную диагностику у офтальмолога.
| Оптическая когерентная томография сетчатки глаза | 2000 р. |
| Интравитреальное введение ингибиторов ангиогенеза при макулярном отеке | 18500 р. |
| Интравитреальное введение кортикостероидов при макулярном отеке | 18500 р. |
| Интравитреальное введение пролонгированного кортикостероида (Озурдекс) при макулярном отеке | 70000 р. |
Источник: http://retinacenter.ru/disease/retina/makulyarnyiy-otek/
Макулярный отёк. Его природа, симптомы и лечение
Когда в центральной зоне сетчатки скапливается жидкость, образуется отёк. Он напоминает жёлтое пятно и называется макулярным. Отёк затрагивает светочувствительные клетки, в результате чего зрение снижается.
Причины макулярного отёка
Макулярный отёк выражается как симптом, сопровождающий такие нарушения в работе организма:
- Катаракта. В этом случае отёк может спровоцировать операционное вмешательство.
- Поражение сосудов при сахарном диабете.
- Закупорка центральной вены или её ответвлений, расположенных в сетчатке глаза.
- Хронические воспалительные процессы сосудов глазного яблока.
- Патологии в иммунной системе.
- Глаукома, которая лечится адреналином.
- Опухоли на оболочках сосудов.
- Отслойка сетчатки от сосудистой оболочки.
- Дегенеративное заболевание зрительных органов наследственного типа (пигментный ретинит).
- Попадание токсинов в глаза.
Отдельно выделяется кистозный отёк. Его причиной могут стать воспалительные или гипоксические процессы. При этом в районе макулы накапливается жидкость, в результате чего центральное зрение ухудшается в несколько раз.
Симптомы макулярного отёка
Для начала рассмотрим клиническую картину макулярного отёка при диабете. Если отёк захватил центральную зону макулы и распространился на участок, превышающий размеры двух зрительных дисков, его называют диффузным отёком. В случае отсутствия поражения центра макулы и небольших размеров отёка, выявляется его фокальный тип.
Макулярный отёк любого типа разрушает ткани сетчатки, из-за чего происходит постепенное снижение показателей зрения. Этот процесс сопровождается такой симптоматикой:
- Центральное зрение размывается. Теряется чёткость полученных картинок.
- Линии, некогда транслирующиеся как прямые, изгибаются и выглядят как волны.
- Изображения насыщаются розовой палитрой.
- Глаза становятся чувствительными к свету.
- Ухудшение зрения зависимо от времени суток. В большинстве случаев оно ниже по утрам.
- Очень редко может возникнуть изменение восприятие цветов, зависящее от времени суток.
Макулярный отёк не затягивается до того момента, как зрение теряется окончательно. Чаще всего зрение просто падает на период от двух месяцев до полутора лет. Его состояние зависит от продолжительности отёка, который может стать причиной необратимых изменений в сетчатке.
Диагностика макулярного отёка
Визуальные исследования и осмотр глазного дна с помощью щелочной лампы – это не действенные методы при постановке диагноза в данном случае. Эти способы выявляют только поздние стадии макулярного отёка. Поэтому при диагностике этой патологии применяются более современные исследования:
- ОКТ – оптическая когерентная томография. Помогает определить объём, толщину и структуру сетчатки.
- HRT — гейдельбергская ретинальная томография. Тот же эффект, что и от ОКТ, только без данных о структуре сетчатки.
- ФАГ — флюоресцентная ангиография. Этот способ направлен на исследование сосудов с помощью контрастов на изображении сетчатки. Он позволяет выявить откуда просачивается жидкость.
Если говорить о выявлении начальной стадии отклонения с помощью визуального осмотра, то на макулярный отёк указывают такие признаки:
- Тусклость отёкшего участка.
- Набухание макулы.
- Уплощение центральной ямки.
Своевременное выявление макулярного отёка станет гарантией того, что зрение можно будет восстановить. Поэтому во время исследований применяются все возможные методы диагностики.
- Вот возможный вариант течения заболевания:
- Здесь же мы видим проявление симптоматики при макулярном отёке и методы его диагностики.
Макулярный отёк код по МКБ-10
H35.8 Другие уточненные ретинальные нарушения
Лечение макулярного отёка
Макулярный отёк лечат медикаментозным, хирургическим и лазерным методом. Лечение при этом проходит таким образом:
- Назначаются противовоспалительные препараты. Их выписывают для восстановления после операции. При этом предпочтение оказывается нестероидным средствам. У этих лекарств практически нет побочных действий. Тогда как кортикостероиды становятся причиной повышения внутриглазного давления, снижения местного иммунитета и образование язв на роговице.
- Если лекарства не помогают, производится воздействие непосредственно на стекловидное тело. Все препараты вводятся в его полость.
- При сильном повреждении стекловидного тела его удаляют. Операция называется витрэктомия.
- Диабетический макулярный отёк может вылечить только лазерная фотокоагуляция. Выраженный эффект от этого метода достигается в случае фокальной разновидности отёка. Диффузный тип заболевания лечится тяжело даже если принять крайние меры.
Один из вариантов лечения макулярного отёка можно проследить здесь:
Результат лечения зависит от того, как долго существовал отёк и от причин, которые привели к нему. Если вовремя обратиться за помощью к офтальмологу, макулярный отёк рассосётся довольно быстро и не останется никаких осложнений. Зрение тоже придёт в норму.
Источник: https://VseProGlaza.ru/bolezni/makulyarnyj-otek/
Макулярный отек — самые эффективные методы лечения, опытные врачи, лучшие условия и цена в
Причины Симптомы Диагностика Лечение Наши возможности Цена
Макулярным отеком называют отек центральной зоны сетчатой оболочки, которая носит название желтого пятна или макулы. Именно эта область глаза ответственна за центральное зрение.
Отек макулы самостоятельным заболеванием не является, это только симптом, который наблюдается при некоторых болезнях глаз: диабетической ретинопатии, увеитах, тромбозе вен сетчатки. Кроме того, макулярный отек может возникать вследствие травм глаза либо после хирургического вмешательства.
Причины возникновения
Отек макулы возникает как следствие скопления жидкости в центральной области сетчатки, значительно снижая при этом остроту зрения. Факторов, приводящих к этому, достаточно много.
В 1953 году впервые был описан макулярный отек, который возник после операции удаления катаракты. Данное послеоперационное осложнение названо синдромом Ирвина–Гасса, по имени описавшего его врача.
Причина и патогенез данного синдрома остаются спорными до сих пор. Установлено, что вид офтальмологической операции напрямую связан с частотой появления макулярного отека.
К примеру, экстракапсулярная экстракция катаракты вызывает его появление чаще (примерно на 6%), чем интракапсулярное удаление хрусталика.
При диабетической ретинопатии возникает отек сетчатки, включая и макулу, что связано с нарушением проницаемости капилляров: жидкость пропотевает сквозь их неполноценную сосудистую стенку, скапливаясь в сетчатке.
Тромбозы центральной вены сетчатки либо ее ветвей также повышают проницаемость стенки сосудов, что способствует выходу жидкости в околососудистое пространство, вследствие чего и формируется отек сетчатки.
Кроме того, макулярный отек может наблюдаться при витреоретинальных тракциях, проявляющихся вследствие образования тяжей между сетчаткой и стекловидным телом. Они встречаются при сосудистых или воспалительных заболеваниях, а также травмах органа зрения, вызывая отек макулы, а при неблагоприятном развитии событий — и ее разрыв.
Симптомы макулярного отека
- • размытое центральное зрение
- • искаженные изображения — прямые линии кажутся волнистыми, появляется розоватый оттенок
- • особая чувствительность к свету
- • циклическое снижение остроты зрения, присущее определенному времени суток (чаще утром)
- • изменения рефракции (до 0,25 дптр)
- • различие в цветовосприятии в течение дня (отмечаются редко).
- Стоит отметить, что длительно существующий отек макулы способен стать причиной необратимых явлений в структуре сетчатки, что непоправимо ухудшает зрение.
При сахарном диабете, на фоне ретинопатии могут возникать фокальный и диффузный макулярные отеки. Диффузным считается отек макулы, когда площадь утолщения сетчатки достигает 2 и более диаметров диска зрительного нерва, с распространением на центр макулы, а фокальным – если он не превышает площади 2 диаметров диска и центр макулы не захватывает. Именно существующий длительно диффузный отек часто сопровождается значимым снижением остроты зрения, а также приводит к дистрофии пигментного эпителия сетчатки, макулярному разрыву, эпиретинальной мембране.
Диагностика
Для диагностики назначается офтальмоскопия (осмотр глазного дна), которая может выявить выраженный макулярный отек. В случае невыраженности отека, обнаружить его достаточно сложно.
Начальная стадия отека сетчатки в ее центральной области обычно может быть заподозрена по некоторой тусклости отечного участка.
Кроме того, признаком отека становится проминирование (выбухание) области макулы, которое выявляется по характерному изгибу сосудов, если исследование глазного дна проводят со щелевой лампой.
Исчезает и фовеолярный рефлекс, что напрямую указывает на то, что произошло уплощение центральной ямки.
Правда, сегодня существуют современные методы исследования, позволяющие выявить даже минимальные отклонения в морфологии сетчатки. К таким методам, например, относится оптическая когерентная томография (OCT) . Данные этого исследования показывают толщину сетчатки в микронах, ее объем в кубических миллиметрах, а также структуру сетчатки и витреоретинальные соотношения.
Еще одним способом подтверждения макулярного отека является флюоресцентная ангиография сетчатки, которая заключается в контрастном исследовании сосудов сетчатки. Отек определяют по величине участка рассеивания контраста, не имеющего четких границ. Также флюоресцентная ангиография сетчатки делает возможным определение источника пропотевания жидкости.
Видео о заболевании
Лечение макулярного отека сетчатки
Макулярный отек, лечится консервативным, лазерным или хирургическим методом. Тактика ведения пациента полностью зависит от длительности существования отека и причин его вызвавших.
При консервативном лечении отека макулы применяют противовоспалительные препараты в каплях, уколах либо таблетках. Назначаются кортикостероиды, а также нестероидные противовоспалительные средства.
Основным преимуществом назначения нестероидных противовоспалительных средств (НПВС) является отсутствие побочных эффектов, которые возникают при лечении кортикостероидами, таких как повышение внутриглазного давления, снижение местного иммунитета и изъязвления деэпителизированных участков роговицы. Для повышения эффективности хирургии катаракты, НПВС начинают использовать уже в предоперационной подготовке. Инстилляции НПВП назначают за несколько дней до операции, а затем продолжают и в послеоперационном периоде, как средство противовоспалительной терапии. Их использование рассматривается как профилактика послеоперационного отека макулы и лечение его субклинических форм.
Отсутствие эффекта от применения консервативной терапии диктует необходимость введения в стекловидное тело определенных препаратов, например, кортикостероидов длительного действия либо лекарственных средств, специально предназначенных для интравитреального введения.
Наличие в стекловидном теле выраженных изменений – тракций или эпиретинальных мембран, является показанием для проведения витрэктомии (удаления стекловидного тела).
Эффективный метод лечения макулярного отека при диабете — лазерная фотокоагуляция сетчатки . Причем, ранее лазерное лечение является принципиально важным условием. Эффективность лазеркоагуляции доказана и при фокальном отеке макулы. Правда, по мнению многих ученых, несмотря на лечение диффузного отека лазером, прогнозы в отношении сохранения зрительных функций неутешительны.
При макулярном отеке суть лазерной коагуляции сетчатки сводится к прижиганию всех неполноценных сосудов, из-за хрупкости которых, происходит просачивание жидкости. Незатронутым лазером остается только самый центр сетчатки.
Преимущества лечения в МГК
Не лишне напомнить, что успех лечения макулярного отека зависит от ранней его диагностики, а значит, необходимо своевременное обращение к врачу.
Поэтому будьте бдительны и обращайте внимание на самые, казалось бы, незначительные симптомы, особенно если у вас присутствует диагностированный сахарный диабет, тромбоз центральных вен сетчатки, или в недалеком прошлом была операция на глазном яблоке.
В случае если вы стоите перед выбором, куда обратиться за офтальмологической помощью или по поводу профилактического осмотра глаз, приходите в «Московскую Глазную Клинику». Работающие у нас специалисты имеют огромный клинический опыт диагностики и лечения большинства известных заболеваний глаз.
Витреоретинальные и лазерные хирурги клиники являются одними из лучших и наиболее востребованных в своей области. В клинике работает витреоретинальный хирург Ильюхин Олег Евгеньевич , в послужном списке которого – более 5 тысяч сложных операций на заднем отрезке глаза.
Лазерными методами лечения в МГК занимается Эстрин Леонид Григорьевич , врач высшей категории с опытом более 30 лет.
В нашем центре собрано первоклассное современное офтальмологическое оборудование, в том числе и самые передовые хирургические аппараты, а также новейшие лазеры. Для удобства пациентов, мы работаем без выходных с 9 утра до 9 вечера, имеем собственный круглосуточный стационар.
Стоимость лечения
Стоимость лечения макулярного отека в «МГК» рассчитывается индивидуально и будет зависеть от объема проведенных лечебных и диагностических процедур.
Уточнить стоимость той или иной процедуры можно, обратившись по телефону 8 (495) 505-70-10 и 8 (495) 505-70-15 или онлайн, воспользовавшись скайп-консультацией на сайте, вы также можете ознакомиться с разделом «Цены».
Перейти в раздел «Цены»>>>
Источник: https://mgkl.ru/uslugi/makularny-otek
Озурдекс – инновационный препарат для лечения макулярного отека
Макулярный отек – это отек центральной зоны сетчатки (желтого пятна или макулы), которая отвечает за центральное зрение. Макула находится напротив зрачка, немного выше места соединения глаза со зрительным нервом. Своё второе название – жёлтое пятно – она получила из-за содержания в клетках жёлтого пигмента. В центральной части макулы сетчатка очень тонкая и содержит большое количество фоторецепторов – светочувствительных клеток-колбочек, которые и формируют центральное зрение, область наибольшей остроты зрения. Благодаря колбочкам человек хорошо видит при дневном освещении и может различать цвета. Поэтому патологии макулы могут значительно понижать зрение.
Макулярный отек не самостоятельное заболевание, а проявление некоторых глазных болезней или состояний: диабетической ретинопатии (поражение сосудов сетчатки при сахарном диабете), травмы глаза или последствий хирургического вмешательства, увеита (воспаление сосудистой оболочки глаза), окклюзии вен сетчатки. Окклюзия вен сетчатки — одна из самых опасных патологий глаза, которая может грозить необратимой потерей зрения. К сожалению, в последние десятилетия специалисты отмечают тенденцию к увеличению числа людей, которым ставят диагноз «окклюзия вен сетчатки».
Окклюзия вен сетчатки – это закупорка вен и капилляров сетчатки. Чаще всего возникает она вследствие гипертонии и атеросклероза.
- возраст старше 40-50 лет;
- сахарный диабет;
- гиперлипидемия (аномально повышенный уровень липидов (жиров), холестерина в крови человека);
- ожирение;
- гиподинамия (снижение двигательной активности);
- повышенное внутриглазное давление;
- сопутствующие воспалительные заболевания;
- повышенная вязкость крови;
- приобретенные и врожденные тромбофлебии.
Образовавшийся тромб нарушает течение крови по сосуду. Оттока крови из капилляров и вены не происходит. Кровь попадает в сетчатку, вследствие чего она начинает утолщаться. Возникает отёк.
В результате тромбоза вокруг пораженного участка развивается ишемия – «кислородное голодание», то есть снижение концентрации гемоглобина в крови. С недостатком кислорода организм борется путём роста новых сосудов. Но все они образуются уже с патологически тонкими стенками, через которые жидкая часть крови попадает в сетчатку.
При разрывах стенок аномальных сосудов, к примеру, при высоком артериальном давлении, в сетчатку попадает кровь. Зона поражения расширяется. Из-за отека макула перестает справляться со своей главной задачей – обеспечивать человека хорошим центральным зрением.
Если вовремя не снять макулярный отёк, то зрение может быть утрачено навсегда.
Симптомы отека макулы
- размытое изображение;
- искажение изображения: прямые линии выглядят волнистыми, изогнутыми;
- появляется розоватый оттенок изображения;
- повышенная чувствительность к свету;
- может отмечаться циклическое снижение остроты зрения в определенное время суток (чаще утром);
- очень редко отмечаются различия цветовосприятия в течение дня.
Диагностика и лечение макулярного отека
Выраженный макулярный отёк врач-офтальмолог может обнаружить во время осмотра на щелевой лампе. К сожалению, лечение на этой стадии далеко не всегда гарантирует благоприятный результат, требует длительного времени и больших усилий.
Заболевание на ранних стадиях или предрасположенность к его развитию можно выявить при проведении оптической когерентной томографии.
Офтальмологи клиники «Эксимер» рекомендуют людям с факторами, способствующими образованию тромба вен и капилляров сетчатки, периодически проходить подобное обследование.
Лишь таким образом можно выявить макулярный отек на ранней стадии и принять экстренные меры по его снятию.
В клинике «Эксимер» работает оптический когерентный томограф нового поколения RTVue-100 (Optovue США). Когерентный томограф RTVue-100 позволяет получать двух- и трехмерное изображение строения сетчатки и структур диска зрительного нерва, благодаря чему можно выявить патологии на ранней стадии развития.
Самым эффективным методом избавления от большинства патологий сетчатки (отслойки, разрыва, дистрофии) является лазерная коагуляция. Однако подобный метод лечения не применим при макулярном отеке, так как лазерное воздействие может повредить желтое пятно.
Для снятия макулярного отёка используется консервативный метод, суть которого заключается в использовании различных противовоспалительных препаратов (инъекции, таблетки, капли).
В результате многочисленных исследований было установлено, что высокой эффективностью отличаются лекарственные средства, содержащие синтетические аналоги глюкокортикостероидов (гормонов, вырабатываемых в коре надпочечников). Для получения максимального результата их вводят непосредственно в стекловидное тело — интравитреально.
Однако, несмотря на их большую эффективность, по сравнению с другими препаратами (капли, таблетки), длительность лечебного воздействия во многих случаях оставалась невысокой из-за того, что при обычном способе введения препарата действующее вещество поглощается всё сразу. Инновационный подход к лечению отека макулы реализован в препарате «Озурдекс», который применяется при лечении в клинике «Эксимер».
Что такое «Озурдекс» (Ozurdex) и как он действует?
«Озурдекс» — препарат, предназначенный для снятия макулярного отека вследствие окклюзии центральной вены сетчатки или ее ветвей. «Озурдекс» — это имплантат, который вводится в стекловидное тело.
В отличие от обычных инъекций при таком способе введения препарата действующее вещество — сильнодействующий глюкокортикостероид дексаметазон (Dexamethasonum) — выделяется небольшими порциями.
Благодаря подобной инновационной технологии введения лекарственного средства длительность лечебного эффекта значительно увеличивается.
«Озурдекс» оказывает многостороннее действие. Препарат не только устраняет макулярный отек, но и борется с основной причиной его возникновения – окклюзией вен сетчатки. «Озурдекс» обладает мощным противовоспалительным эффектом. В результате его действия:
- блокируются пусковые факторы воспаления (медиаторы), вызывающие отёк макулы, — протогландины;
- рассасываются тромбы (приостанавливается отложение фибрина) и восстанавливается кровоток по венам и капиллярам;
- укрепляются стенки патологических сосудов и капилляров;
- останавливается образование новых сосудов с высокой проницаемостью стенок.
Длительность лечебного эффекта «Озурдекс»
Лечебный эффект имплантата сохраняется на протяжении 90 дней с даты введения. Всего одной инъекции «Озурдекса» достаточно для терапии длительностью до 6 месяцев.
Как правило, при макулярном отёке зона повреждения ишемией выходит далеко за область желтого пятна. Поэтому после введения имплантата «Озурдекс» возможно проведение и лазерной коагуляции по периферии поврежденной зоны.
В большинстве случаев после подобной процедуры для снятия макулярного отёка достаточно однократного введения препарата «Озурдекс».
Результаты лечения
Клинические исследования применения имплантата «Озурдекс» показали его эффективность по следующим показателям:
- у пациентов, которым ввели один имплантат, на 90-й день толщина сетчатки уменьшилась практически в 3 раза – с 600 мкм до 240 (при норме в 220 мкм);
- через 90 дней у значительного числа пациентов острота зрения улучшилась с 5% до 65 %;
- имплантат предотвращает потерю зрения вследствие макулярного отёка.
Лечение при помощи «Озурдекса» в клинике «Эксимер» – это гарантия качества, эффективности и надежности.
В офтальмологической клинике «Эксимер» лечение при помощи имплантата «Озурдекс» проводится с соблюдением всех необходимых стандартов безопасности и стерильности. Перед началом лечения пациент проходит обязательное диагностическое обследование зрения.
По его результатам врач четко представляет, в каком состоянии находится зрительная система конкретного пациента и нуждается ли он в лечении при помощи препарата «Озурдекс».
Противопоказания
- повышенная чувствительность к действующему или вспомогательным веществам препарата;
- активная или предполагаемая глазная или периокулярная инфекция;
- вирусные заболевания роговицы и конъюнктивы, в том числе активный эпителиальный герпетический кератит;
- сывороточная болезнь;
- ветряная оспа;
- грибковые заболевания;
- развитая стадия глаукомы;
- возраст до 18 лет.
С осторожностью препарат стоит применять:
- при герпетических инфекциях глаза;
- во время беременности и периода лактации;
- при афакии (отсутствии в глазу хрусталика);
- пациентам, принимающим антикоагулянты (лекарственные средства, препятствующие образованию тромба) или антиагреганты (понижают свертываемость крови).
Озурдекс – инновационный препарат для лечения макулярного отека
Оценка статьи: 4.7/5 (59 оценок)
Источник: https://excimerclinic.ru/retina/ozurdeks/