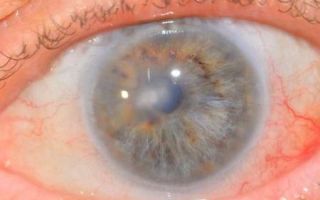
Кератопатия – хроническая патология органов зрения. Так называют дистрофические изменения роговицы, приводящие к уменьшению её прозрачности и ухудшению зрения. В основе этого процесса лежит нарушение кровоснабжения с последующим омертвением участков роговицы.
Воспалительных изменений при кератопатии нет, но есть выраженный болевой синдром, значительно ухудшающий качество жизни. Чтобы избежать слепоты, при первых признаках дискомфорта в глазах нужно принимать меры.
Формы патологии
Кератопатия может быть врождённой (наследственной) или приобретённой, обусловленной разными причинами. В основе всегда лежат дегенеративные изменения роговицы. Её повреждённая и разрушенная ткань не может восстановиться и утрачивает свои функции. Это часто приводит к полной утрате зрения.
Наследственная форма (дистрофия Фукса) характеризуется генетически обусловленной гибелью клеток роговицы. Позже на месте некроза формируются везикулы, страдают оба глаза. Зрение медленно, но неуклонно ухудшается.
Приобретённая форма кератопатии развивается под воздействием различных внешних и внутренних факторов, отличается быстрым прогрессированием. Чаще односторонние проявления, может быть полное излечение при вовремя начатом лечении.
Виды приобретённой патологии:
- буллёзная – самая распространённая форма. При этом на роговице возникают пузырьки с серозным содержимым;
- липоидная – в слоях роговицы откладываются жировые частицы;
- лентовидная – в роговице накапливаются соли кальция;
- климатическая – развивается у жителей северных регионов (капельная, или эластоидная).
Этиология
Причины буллёзной кератопатии:
- вирусный кератит;
- операции по поводу катаракты, глаукомы, имплантации искусственного хрусталика;
- травмы роговицы;
- хронические глазные заболевания с частыми рецидивами.
- Липоидная разновидность развивается при нарушениях жирового обмена, часто наблюдается у родственников.
- Лентовидная форма кератопатии является следствием вирусной инфекции, травмы глаза, возникает на фоне заболеваний суставов, системной патологии соединительной ткани, нарушений обмена кальция.
- Климатический вариант патологии обусловлен микротравмами роговой оболочки частицами снега и льда, повышенной солнечной радиацией, низкой температурой и влажностью.
Симптомы
Сначала возникает ощущение инородного тела в глазах, они краснеют, появляется отёк век, светобоязнь, слезотечение. Но больше всего при кератопатии пациента беспокоят болевой синдром разной степени выраженности. Зрение ухудшается.
Позже роговица утрачивает прозрачность, острота зрения значительно падает. Человек может ослепнуть.
Диагностика
Осмотр – помутнение, пятно на роговице.
Биомикроскопия – отёк, неравномерное утолщение роговицы, обнаружение отложений жира, вкраплений солей кальция (в виде горизонтальных полосок), везикул, участков некроза.
Лечение
Основная цель лечения кератопатии – борьба с болью и восстановление зрения.
Применяют мягкие контактные линзы, они изготавливаются из геля или силикона. Способствуют быстрому уменьшению болей, защищают роговицу от микротравм, препятствуют образованию эрозий из-за разрыва пузырей. Также они являются проницаемыми для кислорода, тем самым способствуя заживлению.
Используются глазные капли и мази, содержащие лидокаин, чтобы уменьшить боль.
Также, при лечении кератопатии необходимо применение лекарственных средств для улучшения обмена веществ и восстановления роговой оболочки (витамины, биостимуляторы и рассасывающие ферментативные препараты). При угрозе присоединения вторичной инфекции нужна антибиотикотерапия.
- Обязательно назначение иммуномодуляторов, общеукрепляющих препаратов.
- Все лекарства в запущенных случаях должны вводиться внутримышечно или внутривенно.
- Хирургические методы применяются при несостоятельности консервативных мер:
- лазеротерапия;
- послойная кератопластика;
- трансплантация хрусталиковой капсулы;
- кератопротезирование (пересадка роговицы).
Профилактика
Так как кератопатия имеет разную этиологию, профилактические меры в каждом случае подбираются индивидуально, но должны быть направлены на причинный фактор. Необходимо контролировать уровень холестерина и кальция в крови, избегать микротравм глаз, не допускать зрительных перегрузок.
Кератопатия – опасное глазное заболевание, которое может привести к непоправимым последствиям. При первых настораживающих симптомах необходимо обратиться к офтальмологу и пройти обследование.
Если у Вас возникли вопросы – задайте вопрос офтальмологу или воспользуйтесь удобным поиском по нашему сайту.
Больше о дегенеративных изменениях в роговой оболочке читайте здесь: https://ofthalm.ru/distrofiya-rogovitsy.html
Источник: https://ofthalm.ru/keratopatiya.html
Кератопатия. Всё о патологии
Кератопатия представлена рядом заболеваний, которые носят хронический характер. При этом болезни не вызывают воспалительные процессы. Их проявление направлено на дефекты роговицы и нарушение кровообращения. При этом зрение затуманивается и постепенно снижается. Результатом этого может стать слепота.
Классификация кератопатии
Кератопатия различается по причинам возникновения и клиническими проявлениями. Так она может носить врождённый или приобретённый характер. Во время наследственного проявления дистрофии Фукса (иное название кератопатии) происходит гибель клеток роговицы из-за генетического отклонения.
Приобретённая форма заболевания может иметь самые различные причины возникновения, как внешние, так и внутренние. При этом кератопатия развивается быстрыми темпами, но её можно излечить полностью, если вовремя принять меры. Различают такие её виды:
- Буллёзная. Характеризуется появлением пузырьков с жидкостью на роговице.
- Лентовидная. Проявляется отложением солей кальция в мембране.
- Липоидная. На роговице образуются отложения жиров.
- Капельная. Носит климатический характер, так как по статистике чаще обнаруживается у жителей севера.
Лечение назначается с учётом вида кератопатии и причин её развития.
Причины возникновения кератопатии
Разобраться, от чего возникают патологические отклонения в роговице, поможет таблица:
| Вид кератопатии | Причины возникновения |
| Буллёзная | § Операции, связанные с глаукомой или катарактой.§ Дистрофия роговицы, поражающая внутренние сосуды. |
| Лентовидная | § Заболевания воспалительного типа.§ Травмы, в результате которых роговица не смогла нормально восстановиться.§ Заболевания соединительных тканей или щитовидной железы. |
| Липоидная | § Наследственность.§ Нарушение обмена липидов. |
| Капельная | § Попадание в глаза песка или частичек льда.§ Радиация, полученная от солнца.§ Сухой климат. |
Любой из этих видов кератопатии может стать последствием сосудистого некроза или ишемии. Отклонения, связанные с ними, разрушают роговицу.
Симптоматика
Во время кератопатии любого вида проявляются такие симптомы:
- Туман перед глазами.
- Боязнь света.
- Отёки роговицы.
- Появление пелены перед глазами.
- Обильное выделение слёзных желез.
- Помутнение и покраснение внутри глаза.
- Неприятные ощущения рези или присутствия инородного предмета в глазах.
Эти симптомы вызывают резкую боль и приводят к ухудшению зрения. При этом роговица становится всё менее прозрачной и постепенно наступает полная слепота.
Диагностика кератопатии
Диагностика заболевания опирается на симптомы и тщательные исследования. Кроме стандартного визуального осмотра и рассмотрение дефектов роговицы с помощью щелочной лампы используют такие методы диагностики:
- Осмотр тканей глаза с помощью томографа.
- Выявление дефектов зрения (визиометрия).
- Проверка кривизны роговицы.
- Исследования с помощью микроскопа.
- Определение сферичности роговицы с помощью компьютерного снимка.
Этапы осмотра зависят от стадии заболевания. Они же влияют и на методы лечения.
Лечебные меры
Эффективным методом при лечении лентовидной формы заболевания является соскабливание лент кальция. При этом остатки вещества выводятся с помощью препаратов, называемых ЭДТА.
Буллёзная кератопатия лечится в несколько этапов:
- Устранение болевых ощущений.
- Борьба с симптомами проявления заболевания.
- Коррекция зрения.
В целях устранения боли используются мягкие контактные линзы, которые хорошо пропускают кислород.
Эффективным способом лечения кератопатии является гелий-неоновый лазер, трансплантация части хрусталика или роговицы. Действие этих методов направлено на снижение болевого и роговичного синдромов.
Если кератопатия приняла запущенную стадию, то вернуть зрение может только полная пересадка роговицы.
Медикаментозными средствами окончательно избавить больного от кератопатии нельзя. Мази и гели, которые назначает врач, нужны для уменьшения болей и проявления симптоматики. В своём составе они содержат лидокаин. Насколько эффективно лечение лекарствами можно увидеть из этого :
- А в этом источнике рассказано о других методах лечения кератопатии:
Лечение народными средствами
Народные средства предназначены для использования вместе с медикаментами и хирургическими методами лечения. Они применяются только по врачебным рекомендациям. Их вид – отвары, которые можно использовать как компрессы или капли в глаза.
Донник используется для снятия боли. Очанка помогает снять отёк и восстановить зрение после операции. Пихта предназначена для борьбы с помутнениями роговицы. Эти средства используются в пропорциях, выписанными врачом.
Профилактика кератопатии
Профилактические меры – это комплексные мероприятия, которые должны устранять причины каждого вида кератопатии по отдельности. Однако чёткой структуры предотвращения заболевания так и не было определено. Основные действия, которые помогут свести риск возникновения кератопатии, исходят из таких правил:
- Нужно установить контроль за количеством сахара и холестерина в крови.
- Глазам периодически необходим отдых, чтобы на зрения не было больших нагрузок.
- Глаза должны быть защищены от микротравм, которые могут стать причиной кератопатии и других заболеваний.
При обнаружении любых признаков, указывающих на возможное заболевание, нужно обратиться к врачу. Вовремя установленные зрительные нарушения устранить гораздо легче. Ранние стадии кератопатии лечатся быстрее и эффективнее, тогда как позднее обнаружение болезни может привести к полной потере зрения.
Кератопатия код по МКБ-10
H18.1 Буллезная кератопатия H18.4 Дегенерация роговицы Старческая дуга Ленточная кератопатия Исключена: язва Мурена (H16.0)
Источник: https://VseProGlaza.ru/bolezni/keratopatiya/
Кератопатия глаза
Кератопатия – дистрофическая патология роговицы, которая провоцирует снижение ее прозрачности, нарушение зрения. Заболевание развивается на фоне снижения интенсивности местного кровотока, вызывает некроз тканей.
Кератопатия не приводит к развитию воспалительных изменений роговицы. Однако патология характеризуется интенсивным болевым синдромом, который ухудшает качество жизни пациентов. Чтобы избежать слепоты, офтальмологи рекомендуют пройти обследование при появлении первых признаков дискомфорта.
Что такое кератопатия?
Кератопатия – собирательное название группы гетерогенных патологий роговицы, которые вызывают схожую клиническую картину. Независимо от формы и причин патологического процесса возникают общие клинические симптомы: гиперемия, чувство присутствия песка в глазах, болезненные ощущения, боязнь света.
- При отсутствии своевременной терапии заболевание способно привести к развитию слепоты.
- Поэтому при появлении первых симптомов кератопатии следует обратиться к специалистам, чтобы провести комплексную диагностику и эффективное этиотропное и патогенетическое лечение.
- Этиологические факторы, которые провоцируют развитие кератопатии, зависят от вида и симптоматики заболевания. Согласно современной классификации, выделяют следующие формы болезни:
- Буллезный тип. Наиболее распространенная форма, которая провоцирует развитие на поверхности роговицы пузырьков, наполненных жидким содержимым;
- Липоидный тип. Заболевание приводит к развитию новообразований, заполненных частичками жировой ткани;
- Лентовидный тип. Эта форма кератопатии развивается на фоне отложения кальциевых солей на поверхности роговицы;
- Климатический капельный тип. Патология встречается у пациентов, которые проживают на территории северных регионов.
Также по причинам развития патологии развивают следующие формы кератопатии:
- Первичная. Это врожденная форма заболевания, которая характеризуется прогрессирующим течением. Первые признаки болезни возникают в детском возрасте. Патология одновременно поражает оба глаза, быстро провоцирует снижение остроты зрения вплоть до развития полной слепоты;
- Вторичная. Кератопатия является осложнением хирургического лечения заболеваний глаз, травм, ожогов. В подобных ситуациях патологические процессы возникают в одном глазу, а проведение эффективного и своевременного лечения позволяет полностью устранить болезнь.
Причины возникновения
Этиология кератопатии напрямую связана с формой заболевания.
Буллезный тип
Заболевание возникает на фоне хирургического лечения глаукомы, катаракты, перенесенных инфекционных заболеваний, воспаления роговицы.
Вследствие перечисленных процессов снижается способность эндотелия восстанавливать свою целостность и работоспособность. Как результат ткани глаза не регенерируются, что провоцирует изменение формы и размеров клеток.
При отсутствии лечения развивается некроз задней части роговицы, а на ее передней части появляются пузырьки, наполненные жидкостью.
Причиной заболевания нередко становятся такие факторы: генетическая предрасположенность, нарушения липидного обмена.
Лентовидный тип
Отложение кальциевых солей на роговице обычно развивается на фоне травм, перенесенных вирусных инфекций, системных патологий соединительной ткани (полиартриты, волчанка).
Климатический тип
Заболевание развивается вследствие негативного воздействия низкой влажности окружающей среды, контактов тканей глаза с песком, льдом, яркими солнечными лучами.
Клиническая картина
Разные формы кератопатии провоцируют возникновение следующей симптоматики:
- гиперемия глаз;
- появление ощущения присутствия инородного тела или песка в глазу;
- развитие болевого синдрома различной интенсивности;
- светобоязнь;
- помутнение роговицы. Это специфический симптом заболевания, который пациенты способны выявить самостоятельно;
- отечность тканей роговицы.
При возникновении заболевания экспозиционного типа характерно усиление симптомов в утреннее время. При нейротрофической форме болезни к перечисленным признакам присоединяется отечность тканей век, нарушение чувствительности тканей роговицы.
Если кератопатия развивается на фоне высоких температур, солнечного излучения, то дополнительно развивается слезотечение, появление пелены перед глазами, ощущение жжения спустя 6-12 часов после воздействия негативного фактора.
Кератопатия Тайгесона характеризуется двухсторонним поражением глаз, чередованием периодов обострения и ремиссии. Буллезная форма болезни приводит к выраженной отечности тканей роговицы после хирургического иссечения хрусталика. Лентовидный тип кератопатии обычно протекает бессимптомно.
Диагностические мероприятия
Основным методом диагностики является наружный осмотр пациента. Это позволяет определить патологические образования из слизи и клеток эпителия.
Чтобы улучшить визуализацию элементов, ткани глаза окрашивают флуоресцеином.
Дополнительно может потребоваться проведение биомикроскопии при помощи щелевой лампы. Такое исследование используют для обнаружения поверхностного точечного кератита.
В рамках комплексной диагностики кератопатии широко применяют следующие методы:
- Визометрия, чтобы определить остроту зрения пациента;
- Ангиография. Методика позволяет выявить кистозный отек макулы;
- Тонометрия. Эффективный метод измерения внутриглазного давления;
- Офтальмоскопия. Проводится для детального изучения глазного дна;
- Электронная микроскопия. Метод позволяет определить наличие патологических включений в эпителиоцитах;
- МРТ головного мозга, чтобы определить развитие инсульта или опухоли, если прочие причины заболевания установить не удалось.
Особенности терапии
Тактика лечения кератопатии основана на устранении симптоматики заболевания. С этой целью широко применяют такие лечебные мероприятия:
- прием лекарственных препаратов, чтобы устранить интенсивный болевой синдром, ощущение инородного тела в глазу, чрезмерную сухость;
- установка специальных контактных линз, которые способны пропускать кислород;
- гелий-неоновая лазеротерапия;
- протезирование тканей роговицы;
- проведение послойной кератопластики;
- полная или частичная пересадка хрусталика.
Перечисленные консервативные методики терапии отличаются низкой эффективностью, редко позволяют восстановить остроту зрения. Поэтому современная медицина предполагает назначение пересадки роговицы донора или протезирование тканей для устранения причин и симптомов кератопатии.
Источник: https://viewangle.net/bol/keratopatiya.html
Кератопатия глаза: симптомы и лечение
Обследование больного
- Анамнез: были в прошлом работа с электросваркой металлов, использование кварцевых ламп, применение местных медикаментов.
- Обследование с помощью щелевой лампы: примените окраски роговицы флюоресцеина. Выверните века с целью выявления инородного тела.
Лечение ультрафиолетовой кератопатии
- Мидриатикы (например, циклопентолат2%).
- Мазь с антибиотиком (например, эритромициновую).
- Давящая повязка на 24 часа. Повязку желательно наложить на оба глаза, но это неудобно для пациента. Повязку накладывают преимущественно на глаз, пораженный сильнее, и рекомендуют пациенту нанести мазь с антибиотиком на второй глаз после возвращения домой. Пациент может накладывать повязку на второй глаз на время сна.
- Обезболивающие перорально (ацетаминофен с кодеином или без него).
Дальнейшее наблюдение за больным
- Пациент должен снять повязку через 24 часа.
- Если состояние глаза значительно улучшилось, применяют местно антибиотики (эритромициновую мазь 2-3 раза в день или триметоприм / полимиксин (политры) в каплях 4 раза в день в течение 3-4 дней).
- Если симптоматика не претерпела существенного обратного развития, больной должен обратиться к врачу. Если содержится выраженный ПТК, еще раз проведите лечение мидриатикы, антибиотиками, наложите давящую повязку, как описано ранее.
Поверхностная точечная кератопатия Тайгесона
Ощущение инородного тела, светобоязнь, слезотечение отсутствие в недавнем анамнезе данных о конъюнктивит. Поражение, как обычно, двустороннее, имеет хроническое течение с обострениями и ремиссиями.
Основные объективные симптомы
Эпителиальные помутнение роговицы серо-белого цвета, неправильной звездообразной формы. Часто размещены центрально, приподняты над поверхностью. Флюоресцеина окрашиваются слабо либо не окрашиваются вовсе.
Другие симптомы
Отсутствуют инъекция конъюнктивы, отек роговицы, реакция передней камеры, патология век.
Лечение поверхностной точечной кератопатии Тайгесона
Легкое течение:
- Искусственные слезы (например. Refresh Plus) 4-8 раз в день.
- Искусственные слезы в мазях (например. Refresh РМ) на ночь.
Средней тяжести и тяжелую формы:
- ГКС умеренной силы местно (флюорометолон 0,1% четыре раза в день) в течение недели. В дальнейшем дозу постепенно снижают. Может потребоваться длительная терапия малыми дозами местных кортикостероидов.
- Если в результате кортикостероидов нет улучшения, применяют терапевтические мягкие контактные линзы.
Дальнейшее наблюдение за больным
Обзор еженедельно во время обострения, в дальнейшем — каждые 3-12 месяцев. При местном применении кортикостероидов необходимо периодически измерять ВТО.
Лентовидная кератопатия
Снижение остроты зрения, ощущение инородного тела, белое пятно на роговице; ход может быть бессимптомным.
Основные объективные симптомы
В области Пальпебральный щели в поверхностном слое роговицы на уровне боуменовой мембраны — бляшковидный кальцинат, который отделен от лимба прозрачной роговицей. В бляшке часто имеются отверстия, придающие ей вид швейцарского сыра. Как обычно, наслоение начинается с участка, прилегающего к лимба на третий или девять часов и может распространяться на роговицу.
Другие симптомы
Могут наблюдаться другие симптомы хронического заболевания глаза.
Этиология
- Более распространенные причины: хронический увеит (например, при ювенильном ревматоидном артрите), интерстициальный кератит, отек роговицы, длительная глаукома.
- Менее распространенные причины: гиперкальциемия (может быть следствием гиперфункции паращитовидных желез, саркоидоза, болезни Педжета, гипервитаминоза D и т.д.
), подагра, дистрофия роговицы, хроническое воздействие раздражителей (например, испарений ртути), почечная недостаточность и др.
Обследование
- Анамнез: установить возможность хронического воздействия внешних раздражающих факторов, системных заболеваний, хронических заболеваний глаз.
- Обследование с помощью щелевой лампы, измерения ВГД, обзор диска зрительного нерва.
- Если нет признаков хронического заболевания переднего сегмента глаза и долговременной глаукомы, которые могут быть причиной смужкоподибнои кератопатии, следует провести следующие обследования:
- определить уровень в сыворотке крови кальция, альбумина, магния, фосфора, мочевины и креатинина
- при подозрении на подагру определить уровень мочевой кислоты.
Лечение лентовидной кератопатии
Умеренная тяжесть заболевания (ощущение инородного тела):
- Искусственные слезы (например. Refresh Plus или Celluvisc) 4-6 раз в день и искусственные слезы в мазях (например. Refresh РМ).
Тяжелая форма (помеха зрения, раздражение, устойчивой к применению увлажнители, косметические проблемы):
Снять бляшку кальция под контролем осмотра с помощью щелевой лампы:
- Приготовьте 3% раствор ЭДТА-Na (2 мл 15% раствора ЭДТА-Nа (Ендрат) смешайте с 8 мл физиологического раствора).
- Знечульте глаз местным анестетиком (4% кокаин или пропаракаин).
- Снимите эпителий роговицы стерильным скальпелем или стерильным аппликатором с ватой на конце, смоченной местным анестетиком.
- Протрите участок смужкоподибнои кератопатии тупфером, смоченным 3% раствором ЭДТА-Na, пока налет кальция не растворится (это может занять 10-30 минут).
- Примените мазь с антибиотиками (эритромициновую), капли мидриатикы (циклопентолат 1 -2%), наложите давящую повязку на 24 часа.
- При необходимости назначьте анальгетик (ацетаминофен с кодеином или без него).
Дальнейшее наблюдение за больным
В случае хирургического вмешательства больного необходимо обследовать ежедневно с изменением повязки, закладкой мази с антибиотиком и закапыванием мидриатикы до заживления дефекта эпителия. В случае рецидива смужкоподибнои кератопатии можно повторить хирургическое удаление. Других больных следует осматривать каждые 3-12 месяцев в зависимости от тяжести течения.
Источник: https://med100.pro/oftalmologiya/keratopatiya.html
Кератопатия (помутнение роговицы глаза) — диагностика и лечение
Медицинский термин «кератопатия роговицы» используют для обозначения группы врождённых или приобретённых патологических состояний, которые характеризуются нарушением целостности поверхностных роговых слоёв.
Они проявляются целым рядом неприятных для пациентов симптомов, включая болевые ощущения и повышенную чувствительность к свету.
В соответствии со статистическими данными, заболевание чаще диагностируют у пациентов мужского возраста.
Чаще всего поражение имеет дистрофическую этиологию и приводит к помутнению рогового слоя, существенному ухудшению зрительной функции. Несмотря на отсутствие воспалительных процессов, болевая симптоматика может быть настолько сильной, что пациент вынужден обратиться к офтальмологу.
Роговая оболочка представляет собой наиболее выпуклую переднюю часть глазного яблока, которая состоит из соединительнотканной стромы и кератоцитов. Она располагает несколькими слоями, среди которых, помимо наружного эпителия и Боуменовой оболочки, имеется роговая строма, Десцеметова оболочка, эндотелий и недавно обнаруженный слой Дюа.
В зависимости от этиологии заболевание может быть врождённым или приобретённым.
| Врождённая | Передаётся по наследству и развивается вследствие генетических факторов. Поражает эпителиальный слой, в котором начинают формироваться пузыри. Характеризуется помутнением рогового слоя, болевой симптоматикой различной степени выраженности, включая и интенсивные боли, нарушениями зрительной функции вплоть до полной утраты зрения. |
| Приобретённая форма заболевания имеет два вида: | Буллёзная кератопатия — развивается вследствие нарушений целостности задней части роговицы. Это может произойти по разным причинам:
Вышеперечисленные факторы провоцируют развитие состояния, при котором большая часть клеток эпителия, защищающих заднюю часть рогового слоя, отмирают. В результате он не может полноценно выполнять свои функции, что приводит к развитию хронического отёка роговицы.
Помимо офтальмологических патологий данную форму кератопатию могут вызвать и общие заболевания: красная волчанка, артрит, синдром Бернета. |
Симптоматика заболевания заключается в следующем:
- Переполнение кровью глазных сосудов;
- Появление перед глазами пелены, которая препятствует нормальному зрению;
- Снижение остроты зрения, степень которой зависит от отёка и выраженности помутнения;
- Ощущение чужеродного тела в глазу;
- Интенсивное слёзотечение;
- Ощущение рези в глазах;
- Болевая симптоматика различной степени интенсивности, вплоть до нестерпимой;
- Повышенная чувствительность к свету.
- Специфическим симптомом, по которому офтальмолог имеет возможность определить, с чем именно он имеет дело, является помутнение рогового слоя вплоть до появления бельма.
- Некоторые виды заболевания характеризуются повышенной интенсивностью вышеперечисленной симптоматики в утренние часы и её снижением к вечеру.
- Диагностика данного заболевания предусматривает проведение физикального осмотра и сбора анамнеза наряду с применением следующих диагностических методик:
- Биомикроскопия — направлена на изучение структуры ПГК и определение их патологических изменений;
- Визометрия — позволяет определить нарушения остроты зрения и её степень;
- Офтальмоскопия — направлена на оценку прозрачности оптических сред, состояния ДЗН и сосудистой оболочки.
Лечение буллёзной кератопатии, наряду с лентовидной формой, в первую очередь направлено на устранение причины его развития. Что касается мероприятий, направленных на облегчение состояния пациента, то они заключаются в следующем:
- Использование глазных капель и мазей с эффектом увлажнения при условии отсутствия дефектов рогового слоя;
- Устранение бляшек при лентовидной кератопатии с последующим приёмом антибиотиков;
- Применение специальной повязки в случае повреждения роговой оболочки с целью ограничения подвижности глаза и удерживания века в закрытом состоянии;
- Приём антибактериальных средств — при обнаружении на роговой оболочке изъязвлений;
- Лечение фармакологическими средствами с эффектом обезболивания — при сильных болевых ощущениях;
- Использование капель хлорида натрия для устранения отёчности роговицы;
- Закапывание противоглаукомных капель при повышенном внутриглазном давлении;
- Применение специальных контактных линз высокой степени пропускаемости кислорода в качестве защиты для роговицы;
- Пересадку роговицы назначают в случае, если у пациента выявляют прогрессирующее снижение остроты зрения.
Для того, чтобы исключить риск развития серьёзных осложнений при этом заболевании, нужно своевременно обратиться за профессиональной медицинской помощью. К выбору офтальмологической клиники стоит подойти очень ответственно, поскольку от того, насколько правильно будет проведено лечение, будет зависеть качество жизни пациента. Многие жители столицы выбирают клинику «Сфера». У нас работают ведущие отечественные офтальмологи, записаться на приём к которым можно позвонив по телефону: +7 (495) 139-09-81.
Источник: https://www.sfe.ru/o-klinike/ehto-interesno/rogovica/keratopatiya/
Кератопатия роговицы: диагностика, лечение, операция
Кератопатия — общее название сразу нескольких серьезных заболеваний роговицы глаза.
Часто отсутствие своевременного лечения оборачивается дистрофией роговицы, снижением остроты зрения. По каким же причинам данная проблема возникает, и каким образом с ней следует бороться?
Что представляет собой
Перед тем, как обсуждать симптомы и причины проблемы, необходимо охарактеризовать само заболевание. Кератопатия представляет собой врожденные или приобретенные негативные изменения внешних слоев роговицы глаза.
Тонкий слой роговицы легко травмировать
Врачи выделяют следующие разновидности кератопатии:
- буллезная – для которой характерно появление пузырьков жидкости на поверхности роговицы;
- капельная форма климатического характера, которая часто появляется у жителей крайнего севера, как реакция на холод и ветер;
- липоидная форма развивается в тех случаях, если образования состоят из частичек жировой ткани;
- лентовидная – появляется в тех случаях, если происходит отложение кальция в виде солей;
- афакическая – развивается у пожилых людей, как реакция на естественные изменения в органах зрения.
- также возможно возникновение кератопатии глаза после операции.
Кератопатия одинаково часто встречается как у мужчин, так и у женщин. Если представительница слабого пола страдает от данной проблемы, то велика вероятность, что она передастся и ее детям.
Кератопатия имеет код по МКБ 10 H18 (в зависимости от типа заболевания могут прибавляться числа 18.0, 18.1 и так далее).
Некоторые разновидности болезни развиваются в определенном возрасте или при конкретных условиях. Так, климатическая кератопатия характерна лишь в тех случаях, если человек страдает из-за регулярного воздействия низких температур. Липоидная форма чаще всего настигает пациентов в пубертатный период развития.
Болезнь, физиологическая норма или токсическое отравление мозга – зрачки сужены причины.
Причины возникновения
Выяснить причину развития заболевания можно лишь после того, как будет определен ее тип. Почему же чаще всего ставится подобный диагноз:
- Оперативное вмешательство при лечении катаракты, глаукомы и прочих серьезных заболеваний.
- Врожденная патология при наличии аналогичной проблемы у одного или обоих родителей.
- Травма может стимулировать развитие лентовидной формы.
- Также лентовидная форма с отложением кальция развивается на фоне развития заболеваний вирусного характера. Например, при прогрессе волчанки возможно поражение роговицы.
- Влияние климатических условий.
- Конъюнктивит, синдром сухого глаза, заворот век и блефарит могут со временем стать причиной развития поверхностной точечной формы проблемы.
На развитие болезни может повлиять постоянное воздействие яркого света или попадание в глаз инородных предметов. Каждый случай исследуется отдельно, а постановка диагноза напрямую зависит от общей клинической картины.
Выше упоминалось, что афакическая форма кератопатии развивается на фоне естественного изменения глазного аппарата с течением возраста. В целом, возраст пациента, его пол и особенности развития сбрасывать со счетов нельзя, так как все эти важные нюансы могут подсказать правильный диагноз.
Стадии развития буллезной формы
Как действуют увлажняющие капли для глаз Иридина узнайте здесь.
Симптомы и диагностика
Заметить развитие кератопатии несложно, ведь при её появлении возникает помутнение зрачка. Острота зрения также снижается, а на глаза будто набрасывают пелену, сквозь которую человек едва различает очертания хорошо знакомых предметов.
Какие же еще симптомы чаще всего беспокоят пациента:
- Сильная боль разного характера. Это могут быть тянущие неприятные ощущения, рези или острая боль.
- Серьезные нарушения зрения вплоть до полной его потери.
- Ощущение инородного тела в глазах.
- Возможно появление отека или повышенная слезотечение.
Практически во всех случаях симптомы развиваются постепенно. После появления первых признаков проходит около месяца, и самочувствие человека заметно ухудшается, острота зрения снижается почти до нуля.
Опасное воспалительное заболевание – иридоциклит.
Нелеченный конъюнктивит может дать толчек развитию недуга
Правильный подход к коррекции зрения – какие линзы для глаз лучше выбрать.
Лазерная терапия помогает вылечить проблему без пересадки
Главным способом диагностирования становится визуальный осмотр, опрос пациента. Если человек жалуется на боль и снижение остроты зрения, а врач замечает помутнение зрачка, то диагноз оказывается более чем понятен.
Однако для его подтверждения все-таки лучше провести исследования с помощью специальной аппаратуры. Чаще всего врачи прибегают к следующим способам исследования:
- биомикроскопия;
- тонометрия;
- офтальмоскопия;
- визометрия.
Точечная форма отлично определяется с помощью биомикроскопии. Если речь идет о лентовидной кератоскопии, врач может прибегнуть к определению уровня мочевой кислоты и кальция.
- Лишь после всесторонней диагностики и вынесения правильного вердикта можно переходить к обсуждению вариантов лечения.
- В каких случаях показано назначение глазных капель Катаракс читайте в статье.
- Когда клещи становятся настоящей проблемой – демодекоз глаз симптомы и лечение.
Способы лечения
Наиболее эффективным способом лечения считается пересадка роговицы или же протезирование. Однако на такие крайние меры готовы пойти далеко не все пациенты. Именно поэтому популярностью пользуются следующие консервативные способы лечения:
- использование медикаментозных препаратов, которые устраняют ощущение присутствия инородного тела и борются с синдромом сухости глаза;
- воздействие с помощью лазерной терапии;
- протезирование роговичных клеток;
- пересадка части хрусталика – операция;
- постановка специальных контактных линз, способных пропускать кислород;
- при лентовидной форме проводится удаление налета из кальция.
Если у человека обнаруживается климатическая форма кератопатии, может потребоваться смена места жительства. Также врачи рекомендуют носить специальные очки, которые уменьшают негативное влияние окружающей среды.
Некоторые специалисты рекомендуют прибегать к использованию народных средств. Например, в глаза можно закапывать масло сибирской пихты перед сном. Такое средство эффективно устраняет помутнение роговицы. Однако прибегать к народным методикам лечения нужно лишь после консультации с врачом, используя их, как вариант дополнительной терапии.
Визуальный осмотр – главный диагностический метод
Необходимость или напрасные мучения? – Уколы в глаза при дистрофии сетчатки.
Основные опасности диагноза
Главная опасность, которую таит подобное заболевание, — вероятность полной потери зрения. Такой прогноз актуален в тех случаях, если человек не обращает внимание на прогресс проблемы и позволяет ей развиваться.
Из-за помутнения роговицы острота зрения заметно снижается, что делает невозможным управление автомобилем и иными транспортными средствами.
Симптомы кератопатии могут породить рези и боли при долгом напряжении глазных мышц. Следовательно, становится невозможна долгая работа за компьютером или чтение.
Именно поэтому необходимо сразу же обращать внимание на появляющиеся симптомы и устранять их с помощью врачебных методик.
Нормализует обменные процессы и увлажняет склеру – Катионорм глазные капли инструкция.
Потеря зрения – главная опасность при возникновении кератопатии
Лечение катаракты необходимо начинать с проверенных средств. Читайте инструкцию по применению глазных капель Катахром по ссылке.
Прогноз и профилактика
При своевременном обнаружении недуга велика вероятность его полного излечения. Однако, если консервативные врачебные методики оказываются бессильны, необходимо задуматься о хирургическом вмешательства.
Эффективных способов профилактики в случае с кератопатией не разработано. Врачи рекомендуют следить за гигиеной глаз, периодически использовать капли для борьбы с синдромом сухого глаза. Также эффективной может оказаться глазная гимнастика.
Если у человека есть предрасположенность к развитию проблемы. Необходимо раз в шесть месяцев проходить обследование у офтальмолога это снизит практически до нуля риск внезапного прогресса кератопатии.
А показана ли при кератопатии кератометрия и почему выясните тут.
Распространенное заболевание глаз ни в коем случае нельзя игнорировать, ведь на ранней стадии с кератопатией гораздо легче справиться. Данная статья носит исключительно информационный характер, и при подозрении на серьезный диагноз лучше сразу обратиться к врачу.
Источник: https://ProZrenie.online/zabolevaniya/katarakta-i-glaukoma/keratopatiya-raznovidnosti-i-osobennosti.html
Дистрофия роговицы глаза и причины ее возникновения
Что это такое?
Дистрофия роговицы глаза — общее название группы патологий, проявляющихся изменением структуры в оболочке и нарушением нормальной трофики без присутствия какого-либо воспалительного процесса. Ее итогом всегда становится необратимое постепенное падение зрения. В запущенном состоянии заболевание ведет к слепоте и инвалидности.
Причины появления у роговицы дистрофии
Дистрофия роговицы глаза появляется по разным причинам, и часто одни провоцируют развитие других. Это ведет к тому, что истинную причину развития патологии определить невозможно.
Главной причиной заболевания считается наследственность, и чаще всего симптомы развиваются к 35-40 годам.
Также возможно появление вторичной дистрофии, которая происходит на одновременно фоне иных воспалений в роговице, всевозможных травм.
Особенность первичной дистрофии роговицы кроется в двухстороннем поражении и медленном прогрессировании. Предпосылками к развитию патологии считаются следующие факторы:
- сокращение числа клеток на заднем эпителии (не более 700 штук на 1 мм2);
- дисфункция клеток заднего эпителия, что не позволяет им на фоне дистрофических изменений выполнять барьерную функцию.
Вне зависимости от конкретных причин появления недуга дистрофия роговой оболочки имеет следующие одинаковые признаки:
- болезненные ощущения;
- повышенное слезоотделение;
- фотобоязнь;
- общее покраснение;
- ощущение наличия песка или инородного тела и зуд;
- падение остроты.
По мере развития патологии возможно появление отечности глаз и мутность роговицы, которое очень быстро развивается и сопровождается общим падением остроты зрения.
Особенности диагностики заболевания
Диагностика роговицы при дистрофии включает общий и углубленный осмотр на специальном оборудовании. Непосредственно вид дистрофии роговицы глаза можно установить с помощью биомикроскопии, при которой глаз осматривается специальным микроскопом. Это позволит определить наличие изменений даже при отсутствии прозрачности и отека.
При его использовании осматриваются клетки эпителия, которые в нормальном состоянии незаметны из-за малых размеров. По мере прогрессирования дистрофии их количество уменьшается, что увеличивает их размеры в 2—3 раза из-за необходимости полностью закрыть заднюю поверхность. При первых симптомах роговица смахивает на немного запотевшее стекло, что свидетельствует о развитии патологии.
Также с помощью биомикроскопа можно определить наличие «нежных» включений.
В зависимости от локализации патологии из характерных черт выделяют 4 вида дистрофий роговицы глаза:
- лентовидная;
- эпителиальная;
- стромальная;
- краевая.
Лентовидная дегенерация роговицы
Эта патология затрагивает переднюю пограничную мембрану и непосредственно наружный слой роговицы глаза, а внутренние слои по-прежнему остаются прозрачными. Часто болезнь развивается после хориоидита, глаукомы, ириоциклита, других воспалений и травм.
Прогрессированию способствуют нарушения кровоснабжения и ограниченность в диапазоне движений глазного яблока. Свое название этот тип дегенерации роговицы глаза получил от особенностей распространения помутнения.
Оно начинается на периферии яблока и после в виде ленты распространяется от внутреннего и наружного краев по направлению к центру.
При прогрессировании патологии в оболочке роговицы глаза откладываются соли, что делает ее шероховатой и ведет к пересушиванию эпителия (постепенно он может удаляться со временем самостоятельно). Одновременно соляные наросты на роговице могут травмировать внутренние поверхности век и способствовать формированию язвочек, вызывающих болевые ощущения.
Если роговицы дистрофия была запущена, произошло образование большого числа отложений и зрение потеряно, лечение заключается в удалении глаза.
В противном случае производится поверхностная кератоэктомия, включающая срезание повреждённого слоя в оптической зоне.
Затем эпителий постепенно нарастает, а пациенту назначаются специальные препараты, сохраняющие несколько лет роговицу полностью прозрачной.
Признаки эпителиальной дистрофии роговицы глаза
Особенность патологии — в малой скорости ее развития, так как от появления первых симптомов до образования полной клинической картины может пройти до 20 лет.
Первоначально дистрофия затрагивает только центральную часть роговицы глаза, что сопровождается коллагеновыми образованиями грибовидной, бородавчатой или каплевидной формы.
На этой стадии единственным фактическим признаком заболевания остается небольшое падение остроты зрения утром.
На второй стадии заболевания резко снижается число эндотелиоцитов, появляются одиночные отдельные буллы и отек, другие симптомы дистрофии. Ярким признаком этого типа дистрофии роговицы остается определенное улучшение остроты зрения к вечеру, что обусловлено депонированием жид кости во время сна и нарастанием отека.
На первом этапе развития дистрофии роговицы лечение заключается в использовании солевых растворов для снижения отечности, приеме анальгетиков для снятия болевого синдрома, ношении очков или линз. Также используется роговичный кросс-линкинг.
При тяжелом течении заболевания, сопровождающемся сильным утончением роговицы глаза, сильным уменьшением остроты зрения, назначается кератопластика.
Своевременное начало лечения позволяет говорить о благоприятном результате, а отсутствие адекватной терапии может привести к инвалидизации из-за утраты зрения.
Стромальная дистрофия
Относительно редкая патология глаза, которая возникает в первой или второй декаде жизни. Причина — в наследственности и недостатке сульфата кератана в роговице, сопровождается снижением остроты зрения или его засветами.
У стромальной дистрофии роговицы симптомы и признаки заключаются в наличии небольших бело-серых помутнений, которые имеют со временем тенденцию к слиянию и увеличению.
Одновременно роговица глаза обычно немного уменьшена. Очаги располагаются от лимба до лимба и постепенно поражают строму глаза на всю толщину.
Центральные включения обычно имеют поверхностный характер, а периферические — глубокие.
У этого вида дистрофии роговицы лечение обычно заключается в проведении кератопластики. При своевременном обращении за помощью прогноз после СКП хороший, а рецидивы встречаются для этого типа патологии редко либо развиваются через длительный период времени.
Краевая форма
Патология обычно имеет двухсторонний характер и медленно прогрессирует. Ее характерные черты кроются в истончении роговицы глаза около лимба с образованием серповидного эффекта.
Это ведет к нарушению сферичности роговицы, что ведет к снижению остроты зрения, образованию участков эктазии, что может привести к появлению перфораций.
Консервативное лечение краевой дистрофии дает временный эффект, поэтому обычно проводится послойная краевая пересадка роговицы глаза.
Наследственная дистрофия роговицы
Основной причиной развития первичной дистрофии остается наследственный фактор. Недуг может начаться в подростковом возрасте, медленно и неуклонно прогрессируя. Одновременно длительное время проблема может оставаться при этом незамеченной из-за отсутствия каких-либо воспалений и приносящих дискомфорт симптомов раздражения глаза.
Первые признаки заболевания обычно фиксируются во время биомикроскопического обследования, когда обнаруживаются помутнения в виде мелких полосок, пятен или узелков (обычно они находятся в поверхностных слоях стромы, а одновременно передний и задний эпителий остаются неповрежденными). Нарастание симптомов наблюдается к 30—40 годам, когда становится значительным падение остроты, появляются светобоязнь и болезненность на фоне слущивания эпителия.
Особенность наследственной формы развития дистрофии роговицы глаза — в невозможности воздействовать на ее причину. Консервативное лечение включает использование витаминных капель и мазей, других средств для улучшения питания роговицы глаза. Оно замедляет прогрессирование патологии без ее полной остановки.
При большом снижении остроты зрения выполняется сквозная или послойная кератопластика. Первый вариант дает нужный быстрый эффект, но уже через 5—7 лет после операции вновь в роговице появляются нежные помутнения, что опять ведет к развитию патологии, поэтому через 10—15 лет понадобится повторная операция.
Профилактика дистрофии роговицы
Наследственные причины заболевания не позволяют предупредить его развитие, поэтому профилактика направлена на своевременное его обнаружение и замедление прогрессирования. В общем случае пациентам необходимо соблюдать следующие рекомендации:
- дважды в год посещать офтальмолога;
- предупреждение травматизма роговой оболочки;
- достаточный отдых и сон;
- оптимальный рацион питания;
- употребление витаминов;
- использование препаратов, нормализующих трофику тканей роговицы.
Своевременная квалифицированная диагностика и хирургическое лечение обеспечат благоприятный прогноз и сохранение трудоспособности.
Дистрофия роговицы. Лечение консервативными методами
Помощь на этом этапе направлена на замедление развития патологии, когда она не привела к падению зрения и появлению четких иных параметров. В общем случае пациенту назначаются следующие препараты:
- капли с витаминами, мази и кератопротекторы для защиты роговицы глаза («Тауфон», «Актовегин», «Эмоксипин»);
- противоотечные средства (глюкоза, глицерин);
- витамины для органов зрения (лютеин, зеоксантин).
Если отеки уже подбираются к эпителию, дополнительно назначаются антибактериальные мази и капли.
Для снижения симптомов и дополнительной защиты нервных окончаний, купирования болевого синдрома может назначаться ношение лечебных линз.
На первоначальной стадии хороший результат дают физиотерапевтические процедуры (электрофорез, стимулирование лазером), которая на поздних стадиях дает исключительно временное облегчение.
Консервативное лечение назначается курсами и проводится постоянно до момента необходимости хирургического вмешательства (перед его началом рекомендуем обратиться к офтальмологу).
Хирургическое лечение дистрофии роговицы глаза
Неизбежным результатом развития заболевания становится лечение хирургическим способом. В зависимости от стадии патологии и ее типа используется одна из следующих методик:
- хирургическая коррекция;
- фототерапевтическая кератэктомия;
- кератопластика.
Фототерапевтическая кератэктомия предусматривает удаление поверхностного пораженного участка роговицы. Она назначается при уже заметном повреждении слоя эпителия или боуменовой мембраны.
Кератопластика выполняется при поражении глубоких слоев роговицы лечении которых консервативной методикой не дает нужного эффекта. В этом случае разрушается и удаляется поврежденная часть ткани и заменяется донорской.
Процедура может быть двух видов:
- послойная (удаляются отдельные поврежденные слои);
- сквозная (меняется вся центральная часть роговицы глаза).
Применение кератопластики позволяет восстановить прозрачность и вернуть нормальное зрение, удалив всю симптоматику заболевания.
Альтернативой кератопластике в последние годы стал кросслинкинг. Это малоинвазивная процедура, предусматривающая связывание волокон коллагена под действием ультрафиолетового излучения.
В 98 % случаев происходит остановка патологии, а у 60 % пациентов улучшаются острота зрения и состояние роговицы. Процедура занимает около часа и не требует длительного нахождения в стационаре.
Также в течение первых пары дней после операции необходимо носить мягкие линзы, использовать антибактериальные и противовоспалительные препараты для ускорения реабилитации.
Источник: https://zen.yandex.ru/media/id/5bcf1c704e008900abb3f64f/5c3c5b5dca940600aa08e8ee