Катаракта – это помутнение хрусталика. К сожалению, случается так, что подобную патологию диагностируют у новорожденных детей. Следствием катаракты бывает резкое снижение зрения, вернуть которое до нормальных величин можно только оперативным путем. Без соответствующей терапии данное состояние может привести к инвалидности. Каковы основные симптомы врожденной катаракты, а также какой метод лечения наиболее приемлем для детей, пойдет речь в этой статье.
Статистика свидетельствует о том, что ежегодно врожденную катаракту диагностируют у 0,5% всех новорожденных детей.
При этом, чаще всего степень помутнения хрусталика такова, что другие методы лечения, кроме оперативного, не будут эффективны.
Случается так, что помутнение затрагивает лишь периферическую область хрусталика и не влияет на качество центрального зрения. В подобных случаях можно обойтись медикаментозной терапией.
Причины врожденной катаракты:
- генетическая предрасположенность (нарушения нормального формирования структуры белка в период эмбрионального развития);
- нарушение обмена веществ (в том числе сахарный диабет);
- применение будущей матерью некоторых видов лекарственных препаратов (например, антибиотиков);
- внутриутробная инфекция (краснуха, корь, цитомегаловирус, ветрянка, простой и опоясывающий герпес, полиомиелит, грипп, вирус Эпштейна-Барра, сифилис, токсоплазмоз и другие).
Иногда врожденную катаракту диагностируют у детей более старшего возраста, однако причины ее возникновения остаются теми же самыми.
Существует несколько видов врожденной катаракты, в зависимости от локализации патологического процесса в структуре хрусталика:
- Передняя полярная катаракта. Точечное помутнение локализуется в передней части хрусталика. Данный вид заболевания связан с генетической предрасположенностью. Считается легкой формой катаракты, так как практически не оказывает влияния на остроту зрения ребенка и не нуждается в оперативном лечении;
- Задняя полярная катаракта. В этом случае патологический процесс локализован в задней части хрусталика;
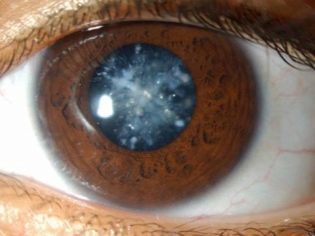
- Ядерная катаракта. Это наиболее часто встречающийся вид катаракты. Здесь помутнение локализовано в центральной части хрусталика;
- Слоистая катаракта. Это так же часто встречающаяся форма данного заболевания. Помутнение хрусталика локализуется в его центральной части вокруг прозрачного или мутноватого ядра. При данной патологии зрение может снизиться до минимальных показателей;
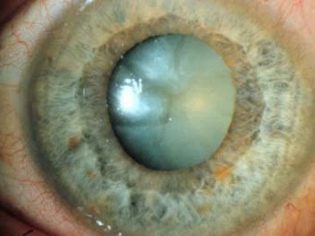
- Полная катаракта. Помутнение распространяется на все слои хрусталика.
Первое, на что необходимо обратить внимание – появление в области зрачка небольшого участка обесцвечивания. Во время профилактического осмотра офтальмолог может заметить развитие косоглазия на одном или обоих глазах, а также нистагм (неконтролируемое периодическое движение глазных яблок).
Новорожденный ребенок примерно с двух месяцев начинает фиксировать взгляд на предметах и людях, окружающих его. Если этого не происходит, то вероятнее всего зрение у малыша значительно снижено. В более старшем возрасте можно заметить, что каждый раз, пытаясь рассмотреть какой-либо предмет, ребенок старается повернуться к нему одним и тем же глазом.
Без своевременного лечения катаракта может спровоцировать образование амблиопии («ленивого глаза»). Подобное нарушение зрительной функции у ребенка неизбежно приводит к возникновению определенных проблем в процессе развития.
Поэтому важно проходить все положенные для новорожденного ребенка офтальмологические обследования (особенно плановые профилактические осмотры для детей до 1 года), чтобы, в случае наличия подобной патологии, на раннем этапе развития заболевания предпринять эффективные меры по решению этой проблемы.
Если степень помутнения в хрусталике не оказывает отрицательного воздействия на формирование центрального зрения, то такая патология не требует радикального решения и ребенок ставится на диспансерный учет. Если участок помутнения в толще хрусталика достаточно обширен и негативно влияет на центральную остроту зрения, то офтальмологом ставится вопрос о хирургическом удалении катаракты.
Конечно, любое оперативное вмешательство – это определенный риск возникновения осложнений, связанных в первую очередь с воздействием общей анестезии на детский организм. Также подобная манипуляция может спровоцировать развитие вторичной глаукомы, которая характеризуется стойким повышением внутриглазного давления.
Считается, что наиболее оптимальный возраст для хирургического удаления врожденной катаракты – от 6 недель после рождения до 3 месяцев.
Одно из основных условий полноценного развития зрительного аппарата у ребенка, перенесшего операцию по удалению катаракты, – это правильная очковая или контактная коррекция зрения.
Если родители и офтальмолог приходят к выводу, что ношение контактных линз для конкретного ребенка наиболее приемлемый способ коррекции, в большинстве подобных случаев назначаются линзы для длительного ношения.
Повышенный спрос на них связан с упрощенными правилам эксплуатации.
Сроки имплантации искусственного хрусталика, после удаления помутневшего, устанавливаются для каждого ребенка индивидуально, так как есть вероятность, что интраокулярная линза будет создавать дополнительные затруднения в процессе роста глазного яблока.
Рассчитать в точности оптическую силу хрусталика достаточно непросто из-за увеличивающегося глазного яблока, и, соответственно, меняющейся его преломляющей силы. Но, если все-таки удалось правильно определить этот параметр, то можно избежать развития послеоперационных осложнений, например, таких как афакия (полное отсутствие хрусталика в глазу)
Также к числу вероятных осложнений после хирургического удаления катаракты относят:
- изменение нормальной формы зрачка;
- косоглазие;
- повышение внутриглазного давления;
- вторичная катаракта;
- повреждение сетчатки глаза;
- развитие тяжелого воспалительного процесса в какой-либо части глаза.
Подобные явления возникают достаточно редко, однако, в случае появления одного из вышеперечисленных признаков, проводится еще одна операция, с помощью которой устраняется появившийся дефект.
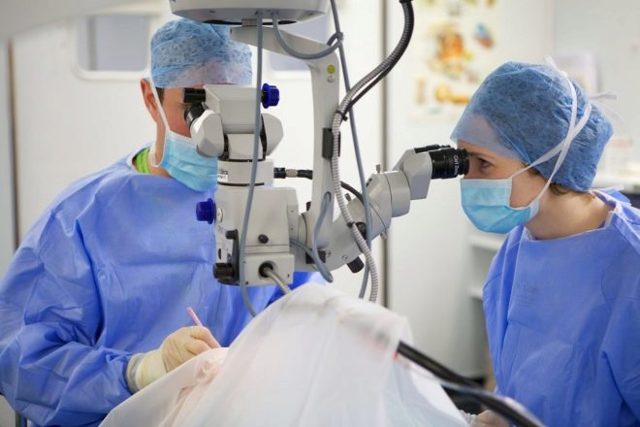
Для удаления помутневшего хрусталика у ребенка применяется микрохирургическая операция, которая проводится под общей анестезией. Лазерная коррекция для лечения детской катаракты не используется.
Какое-то время после операции ребенок будет нуждаться в коррекции зрения, которая заключается в правильной фокусировке световых лучей на поверхности сетчатки. Этого можно достичь несколькими методами:
- постоянное ношение очков;
- постоянное ношение контактных линз;
- имплантация искусственного внутриглазного хрусталика.
Очковая коррекция – самый простой и доступный способ повысить остроту зрения у ребенка с удаленным хрусталиком.
Носить очки после операции придется постоянно, так как без них малыш не будет иметь возможность четко видеть объекты и свободно ориентироваться в пространстве.
Ношение очков – идеальный способ послеоперационной коррекции для детей, у которых помутненный хрусталик был удален на обоих глазах.
Офтальмологом могут быть назначены мультифокальные (позволяющие четко различать объекты, находящиеся на дальнем, среднем и близком расстоянии) или бифокальные (позволяющие видеть объекты вдали и вблизи) очки.
Если малышу была проведена операция только на одном глазу, то офтальмолог скорее всего назначит ему имплантацию искусственного внутриглазного хрусталика или контактную коррекцию. Довольно популярны так называемые «дышащие» контактные линзы. Они обладают мощной оптической силой и остаются невидимыми при ношении.
Для правильного подбора линз необходимо проконсультироваться с офтальмологом, который определит точные параметры линз и поможет с выбором оптимально подходящей именно для ващего ребенка модели.
Кроме этого, он должен подробно объяснить и показать, как правильно надевать и снимать линзы, а также рассказать о других нюансах эксплуатации данных оптических изделий, так как носить их ребенку придется постоянно.
По мере того, как малыш будет взрослеть, ему будет необходима замена контактных линз.
Искусственный внутриглазной хрусталик может быть имплантирован в ходе самой операции по удалению помутненного естественного хрусталика или спустя какое-то время после нее. Он должен полностью компенсировать преломляющую функцию естественного хрусталика.
Искусственный внутриглазной хрусталик имеет достаточно мощную преломляющую способность, благодаря чему он не требует замены по мере роста глазного яблока.
О том, какой бывает катаракта у детей, смотрите в следующем видео.
Источник: https://o-krohe.ru/zrenie/vrozhdennaya-katarakta/
Врожденная катаракта у взрослых: причины и лечение
Разные причины иногда приводят к тому, что белковые волокна хрусталика изменяют свой состав, способствуя снижению степени прозрачности важной составляющей части глаза. В одном из двух тысяч случаев формирование болезни происходит в младенческом возрасте. Это явление носит название врожденная катаракта.
Хрусталик – своеобразная линза, которая фокусирует изображение на светочувствительной матрице глаза. Он может изменять свою оптическую силу в зависимости от расстояния между глазом и наблюдаемым предметом.
У здоровых детей хрусталик представлен в виде прозрачной двояковыпуклой линзы, которая абсолютно не имеет кровоснабжения. Питательные вещества поступают через жидкое вещество, содержащееся внутри глаза.
Виды катаракты
Изменение состава хрусталика, и как следствие его помутнение, не всегда происходит равномерно. Начиная с конкретной точки, мутное белое пятно может распространяться вдоль края природной линзы через ее середину или, вообще, остаться маленькой точкой. Также помутнения могут захватывать отдельные слои хрусталика.
Основываясь на площади и форме пораженной области, врачи классифицировали катаракту по шести видам:
- Врожденная капсулярная катаракта. Поражается передняя или задняя капсула хрусталика. При этом зрение может как ухудшиться незначительно, так и пропасть совсем. Все зависит от характера болезни. Катаракта данного типа развивается, как правило, на одном глазу. Данная болезнь не наследуется от матери к дочери или от отца к сыну. Она становится результатом негативного воздействия на организм беременной женщины вирусных инфекций, антибиотиков и сахарного диабета.
- Полярная катаракта затрагивает не только крайние капсулы хрусталика, но и ближайшие к ним слои. Обычно данная патология развивается сразу в обоих зрительных органах, но иногда один глаз заболевает раньше. Насколько ухудшится зрение, зависит от площади и размеров пораженной части.
- Слоистая врожденная катаракта. Этот вид глазных заболеваний встречается наиболее часто. Главной особенностью является стратегия образования мутных пятен. Хрусталики на обоих глазах начинают белеть не с краю, а с центральной части, что нередко приводит к полной потере зрения, остаётся только чувство светоощущения.
- Ядерная катаракта. Это заболевание всегда затрагивает оба глаза одновременно. В ядрах атомов, из которых состоит хрусталик, меняются процессы обмена веществами. В результате уровень прозрачности снижается. Острота зрения падает до чрезвычайно низкого уровня, порой даже наступает слепота. Ядерной катарактой нельзя заболеть без особых на то причин, потому что она является наследственной болезнью.
- Полная катаракта представляет собой стопроцентное помутнение хрусталика. Причём повреждаются оба органа зрения. В этом случае у детей нет зрения с рождения, а в районе зрачков новорожденных заметны характерные серые пятна. Данная болезнь опасна тем, что она сопровождается иными офтальмологическими отклонениями, среди которых косоглазие, нистагм, коломба сосудистой оболочки.
- Осложненная катаракта – самая тяжелая разновидность этого недуга, возникающая вследствие заражения матери инфекционными болезнями в первые три месяца беременности. Катаракта называется осложненной, потому что помимо нарушения функций хрусталика имеют место быть и другие заболевания, причём необязательно связанные с глазами. Медицина помнит случаи, когда катаракта осложнялась сбоями в работе слухового и речевого аппарата, сердечной недостаточностью и т. д.
Причины помутнения хрусталика у новорожденных практически всегда одни и те же – это заражение матери краснухой, корью или другими инфекциями на ранних сроках беременности. Однако в особо редких случаях к патологиям зрения приводит наследственность.
От чего зависит развитие заболевания и терапия
Факторов, влияющих на образование серых точек и пятен в хрусталике, великое множество. Чтобы лучше это понять, достаточно перечислить все инфекционные заболевания – главных виновников слепоты новорожденных детей. Помимо них, есть ещё сахарный диабет, болея которым, мать также может родить нездорового малыша.
Особого внимания заслуживает ядерная катаракта, которая наследуется из поколения в поколение. Ее возникновения вряд ли удастся избежать, так как глаза ребенка поражаются ещё до рождения, в утробе матери.
Также будущим матерям следует взять на заметку тот факт, что причиной катаракты может быть приём некоторых лекарственных средств на протяжении срока беременности. Одними из таких медикаментов являются антибиотики тетрациклинового вида.
Вообще, стандартная причина, из-за которой мутнеют зрачки – естественное старение организма. Именно оттого, что со временем нарушаются обменные процессы в организме, люди в преклонном возрасте перестают хорошо видеть. Но к врожденной катаракте это, разумеется, никак не относится.
Как распознать болезнь
Потеря светопроницаемости природной линзы глаза – очень серьезное заболевание, которое может лишить человека возможности распознавать лица родных, воспринимать красоту природы и т. д.
А потому весьма важно вовремя обнаружить у своего ребёнка развитие недуга. С самого рождения стоит провести детальное офтальмологическое исследование, чтобы своевременно найти и ликвидировать или хотя бы приостановить течение болезни.
Врожденная катаракта на ранней стадии не даёт о себе знать ярко выраженными симптомами, и поначалу больной ребенок внешне может ничем ни отличаться от здоровых детей.
С развитием патологии начинают выделяться первые симптомы:
- Затемнения в районе зрачков.
- Неспособность закреплять взгляд на конкретных предметах и лицах людей.
- Косоглазие.
- Постоянное использование одного и того же глаза при рассматривании предметов, игрушек и т. д.
- Подергивание глазных яблок.
- Обострение слепоты в связи с отсутствием необходимой терапии.
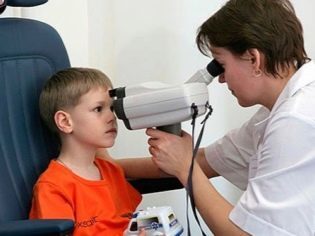
Внешние признаки могут быть неубедительными, поэтому в целях подтверждения или опровержения диагноза врач-офтальмолог должен провести ряд исследований, которые точно помогут выявить все имеющиеся отклонения, связанные со зрительными органами.
- Офтальмоскопия.
- Проверка глазного яблока при помощи ультразвука.
- Биомикроскопия щелевая.
- Исследование глазных тканей (ОКТ).
Рассматриваемая болезнь хрусталика не во всех случаях влечёт за собой резкое ухудшение и, тем более полную потерю зрения.
Нет необходимости проводить операцию по удалению больного участка глаза, если центральная зрительная функция в норме, и нет факторов, препятствующих дальнейшему развитию зрительной системы.
Вместо этого, чтобы быть и оставаться зрячим человеком, необходимо соблюдать специальный курс медикаментозной терапии, который остановит прогрессирование заболевания.
Особенности лечения катаракты
Врожденная катаракта у взрослых и у детей – это одна и та же болезнь, поэтому методы ее профилактики и устранения идентичны.
Как быть, если болезнь есть, а способность видеть окружающий мир все еще в норме? К хирургическому лечению стоит прибегать тогда, когда острота зрения начинает стремительно падать.
И поводы для беспокойства действительно имеют место быть, так как испортившийся хрусталик грозит появлением неприятностей, связанных с ростом иных, здоровых элементов глазного яблока.
Лечение хирургическим путём подразумевает собой превращение хрусталика в жидкую эмульсию с помощью ультразвука и вывод последней из глаза через микроскопическое отверстие. Как и любое другое хирургическое вмешательство, данная операция имеет свои риски. Существует слабая вероятность, что может повыситься внутриглазное давление.
Нет таких операций, после которых не требуется проходить никакие реабилитационные терапии. Ликвидация катаракты путём извлечения хрусталика не исключение.
После операции глаз пребывает в афакии. Это такое состояние, при котором дрожит радужная оболочка и глубина глазной камеры увеличена по сравнению с нормальными размерами.
Потому, в первую очередь, после операции надо избавиться от афакии, применив плюсовые линзы.
Делается это одним из следующих способов:
- надеваются контактные линзы;
- используются очки;
- проводится эпикератопластика;
- вживление в глаз искусственной линзы вместо родной.
Последний способ задействуется наиболее часто, хотя он и не слишком подходит для детей новорожденного возраста. Зато взрослые и даже пожилые люди, которым удалили катаракту, пользуются им довольно часто.
Может быть и так, что помутнения захватывают лишь края природной фокусирующей линзы, а на ее центральной области пятен нет. Тогда вопросы о скорейшей операции можно отбросить, и попробовать заморозить дальнейшее течение болезни.
По крайней мере, здесь нет никаких причин для беспокойства и прочих опасных факторов, как это всегда бывает при операциях на органы, в том числе и глаза.
Рассматриваемое в данном материале заболевание может нанести серьёзный вред зрительным органам человека. Гораздо легче бороться с проблемой, пока она не успела достичь гигантских размеров. Точно так же и с катарактой: важно своевременно обнаружить и обезвредить.
Если такой возможности нет, и единственный выход – операция, пристальное внимание нужно уделить послеоперационной терапии.
Источник: https://ozrenii.ru/katarakta/vrozhdennaya.html
Врожденная катаракта: виды, признаки и план лечения
Хорошее зрение играет немаловажную роль в жизни ребенка, в познании окружающего мира, для полноценного развития и социальной адаптации в обществе. Более чем 0,4% из всех диагностируемых патологий у новорожденных встречается детская врожденная катаракта. К сожалению, с каждым годом статистические данные свидетельствуют о повышении процента этой патологии глаз у детей.
Первоначальное формирование органа зрения (закладка глазных ямок и зачатие хрусталика) начинается с первого триместра беременности. Именно в фазе внутриутробного формирования можно предупредить некоторые причины, влияющие на происхождение врожденных патологий.
Для этого нужно знать ответы на такие вопросы:
- что собой представляет данное заболевание;
- какие внешние факторы можно и нужно исключить из образа жизни молодой мамы;
- в каком триместре беременности проходить дородовую диагностику.
Что такое катаракта
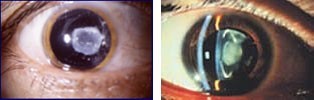
Катаракта – это патологический процесс с четко выраженным повреждением и помутнением волокон хрусталика глаза. Способность видеть – это важная функция, выполнение которой обеспечивает хрусталик. Катаракта видоизменяет его форму и лишает его прозрачности, иногда значительно ухудшая остроту и качество зрительного восприятия окружающего мира.
Катаракта у детей характеризуется разной степенью поражения внутренних тканей глаза: от маленького, еле заметного белесого помутнения в области зрачка, до полной деформации хрусталика. Очаги помутнения глазного хрусталика могут быть частичными или полными. Большинство врожденных форм имеют двустороннюю патологию обоих глаз и требуют срочного, безотлагательного хирургического решения.
В некоторых случаях помутнения ограничиваются периферической областью внутриглазного хрусталика и не снижают ясность центрального зрения. В этой ситуации, как правило, обходятся профилактической терапией.
Очень часто при проведении первичной диагностики вместе с основным заболеванием выявляют и некоторые другие офтальмологические отклонения: косоглазие и нистагм.
Классификация врожденной катаракты
Относительно дислокации помутнения хрусталиковых масс и массивности очагов поражения врожденная катаракта, образовавшаяся у детей, классифицируется так:
| Полярная | Это может быть лишь несколько еле заметных точек в периферической передней или задней области зрачка. Цвет зрачка практически не меняется, ясность зрения у детей остается хорошей. Точечная катаракта способна оставаться незамеченной на протяжении длительного времени. Форма редкая и считается легким видом заболевания. Положительно реагирует на коррекцию и не требует оперативного вмешательства. |
| Ядерная | Считается наиболее распространенной и серьезной формой катаракты. Патологические изменения поражают центральные отделы хрусталика (ядро клетки). Он приобретает темно-коричневый цвет. Обычно эта патология двусторонняя и сильно ухудшает качество зрения (до 0,1). |
| Тотальная, или полная | Двустороннее полное помутнение зрачка. Характерное поражение всех слоев хрусталика. Степень затемнения настолько тотальная, что в большинстве случаев полностью лишает зрения, оставляя только светоощущение. |
| Слоистая, или зонулярная | Помутнения развиваются в дисковой форме и пронизывают несколько центральных слоев хрусталика. Происходит чередование прозрачных и мутных пластов. Центральное зрение снижается до минимальных показателей. Без лечения прогрессирует до полной потери зрения. |
| Субкапсулярная | Изолированная форма непрозрачности задней капсулы хрусталика. Небольшая степень помутнения практически не отражается на качестве центрального зрения, или отклонение от нормы имеет незначительный процент. Однако обширное двухстороннее повреждение капсулы может привести к частичной или полной потере зрения. |
Причины
- Современное мнение специалистов по поводу специфики развития и причины врожденной катаракты у детей сводится к тому, что развитие данной патологии связано с немногими, но существенными факторами риска, многие из которых можно предупредить.
- В связи с этим стоит выделить особые факторы риска, вызывающие развитие патологии:
- Генетические и наследственные факторы. Исследованиями доказано, что врожденная катаракта и клинические причины возникновения этой патологии обусловлены наследственными нарушениями обмена веществ (или она образована на фоне патологии других органов).
- Нарушения метаболизма (обмена веществ). К серьезным сбоям в обменных процессах приводят общие хронические заболевания: сахарный диабет, диарея у матери, галактоземия у плода.
- Опасные бактериальные и вирусные инфекции. К опасной инфекционной группе риска относят хламидии, краснуху, туберкулез, сифилис, токсоплазмоз, вирус герпеса и цитомеголовирус и др.
- Прием антибиотиков тетрациклинового ряда, а также стероидную терапию в первом триместре беременности.
- Недоношенные и детки с синдромом Дауна. Нередко хромосомные патологии плода приводят к врожденным аномалиям развития органов зрения.
- Интоксикацию организма матери (длительное воздействие химических или фармакологических веществ).
Основные симптомы врожденной катаракты
Даже незначительная белая точка на зрачке или небольшое помутнение хрусталика глаза должно вызывать беспокойство и быть первым «звоночком» для незамедлительного обращения за квалифицированной помощью специалиста.
На характерные визуальные офтальмологические симптомы врожденной катаракты стоит обратить внимание после появления младенца на свет, чтоб не упустить тот момент, когда профилактика и лечение будут своевременными и эффективными.
Первичные визуальные симптомы такие:
- сероватые или беловатые точки на зрачке;
- прогрессирующее косоглазие;
- нарушена фиксация взгляда на предметах;
- неконтролируемое колебательное движение глазных яблок (нистагм);
- отсутствует реакция слежения;
- ребенок следит за предметами и окружающими только одним глазом.
Диагностика
Полноценное развитие зрительного органа у детей завершается к 2-3 годам. До этого срока глаза ребенка еще только формируются и обладают хорошей пластичностью и огромным потенциалом к восстановлению. Некоторые формы катаракт имеют необратимый процесс, и оптимальным решением является только хирургическое лечение.
Плановый комплекс ранних диагностических мер назначается лечащим врачом, ведущим беременность будущей матери. Комплекс дородовых обследований состоит из трех этапов ультразвукового исследования (УЗИ-скрининга) плода.
Каждый этап проводится в разные триместры беременности. Скрининг является базовой процедурой, позволяющей выявить будущих матерей с повышенным фактором риска врожденных внутриутробных патологий плода.
Однако ранняя диагностика не дает 100% подтверждения возможному диагнозу. Для получения более точной клинической картины врожденного заболевания у новорожденных ведущий специалист должен произвести тщательный сбор анамнеза в период беременности.
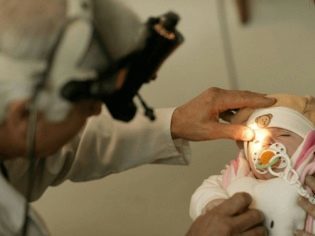
Во время первого профилактического осмотра младенца врач-педиатр может выявить некоторые характерные признаки: потемнение хрусталика, появление обесцвеченных точек на зрачке, косоглазие и нистагм.
В случае обнаружения каких-либо подозрений у ребенка должен обследовать врач-офтальмолог при помощи инструментального оборудования. На помощь придут эффективные методы диагностики (офтальмоскопия, биомикроскопия и методы рентген-диагностики). По результатам обследования специалист составляет клиническую картину и производит исключение похожих по клинике заболеваний.
Лечение врожденной катаракты
Рекомендованное лечение в зависимости от степени заболевания заключается в следующем:
- Степень затемнения незначительная и не мешает правильно формироваться центральному зрению — такая катаракта имеет хороший прогноз для результативного лечения. В этом случае ребенка ставят на диспансерный учет и назначают медикаментозную терапию.
- Участок помутнения обширный и оказывает негативное влияние на правильное развитие центрального зрения. Это первый показатель необходимости как можно раньше применить хирургическое удаление катаракты. Наиболее подходящий возраст для проведения успешной хирургической операции – от 6 недель до 3 месяцев.
- Хирургическое решение является единственным радикальным методом в случае с двусторонней врожденной катарактой. Оперативное удаление катаракты рекомендуют провести в течение первых 17 недель жизни младенца.
- Удаление хрусталика (экстракция) также показана при помутнении хрусталика в периферийной зоне, если острота зрения не превышает 0,1 и не улучшается после медикаментозного лечения.
- Оперативное вмешательство целесообразно проводить в раннем возрасте, лучше до 2-х лет.
- После удаления хрусталика малышу понадобятся специальные линзы или очки.
- Имплантация интраокулярной линзы. В раннем возрасте происходит активное формирование глазного яблока. В этом случае отдают предпочтение «мягким» интраокулярным линзам. Они изготовлены из эластичных полимеров, имеют способность самостоятельно разворачиваться и надежно фиксироваться. Вживляются на всю жизнь.
Прогноз и профилактика
Профилактика всех врожденных заболеваний состоит из целого комплекса мероприятий и может проводиться различными методами:
- Ранняя квалифицированная диагностика плода во время беременности направлена на предупреждение заболевания. Цель диагностики – в максимально ранние сроки установить и выявить у плода врожденные болезни и патологии развития.
- Защита среды обитания будущей матери от мутагенов и тератогенов (алкоголя, курения, лекарств). Минимизировать все факторы риска передачи бактерий и инфекций.
- Будущим мамам рекомендуется исключить контакт с домашними животными. Кошки (особенно котята) являются биологическими разносчиками токсоплазмоза.
- Строго соблюдать правила гигиены при приготовлении пищи. Тщательно мыть или ошпаривать кипятком сырые овощи и фрукты. Не пробовать сырой рыбный и мясной фарш.
- Профилактическая витаминизация беременной женщины направлена на включение в рацион питания суточной нормы незаменимых микроэлементов и витаминов.
- Обязательный прием поливитаминных препаратов с предписания специалиста, ведущего беременность.
Стоит отметить, что врожденная катаракта у детей – это не приговор на всю жизнь. Современные технологические методы профилактики и лечения в большинстве случаев дают позитивный прогноз.
Наиболее эффективным средством профилактики осложнений болезни является ранняя медикаментозная терапия. Врач-офтальмолог назначает закапывание в пораженный глаз раствор мидриатиков (2 раза в неделю в продолжение первых 6 жизни младенца).
Однако если болезнь развивается на обоих глазах, рекомендуется хирургическое удаление, которое желательно произвести в первые недели жизни младенца. Дальнейшее динамическое восстановление и коррекция зрения происходит под наблюдением офтальмолога.
Источник: https://DeteyLechenie.ru/organy-zreniya/vrozhdennaya-katarakta.html
Врожденная катаракта – классификация, признаки и лечение
Катаракта представляет собой изменение состава белковых волокон хрусталика, приводящее к его помутнению. Если заболевание развилось на фоне патологий плода, образовавшихся еще в период внутриутробного развития, его называют врожденной катарактой. Она диагностируется у 0,4% новорожденных. По статистике эта патология составляет около 60% от всех аномалий в развитии.
Код по МКБ-10
Q12.0 Врожденная катаракта.
Основы классификации
В разных источниках встречается ряд классификаций врожденной катаракты, которые основываются на тех или иных причинах. Заболевание может поражать один или оба глаза, частично или полностью затрагивать хрусталик. В зависимости от локализации поражения выделяют такие врожденные катаракты:
- Капсулярная (пояснения ниже).
- Капсулолентикулярная или веретенообразная. Помутнение имеет вид веретена. Основные очаги поражения располагаются на заднем и переднем полюсах хрусталика. Они соединяются перемычкой. Отклонение характеризуется образованием трех утолщений. Понижение зрения при этом незначительно. Отклонение не развивается дальше. Больной приспосабливается смотреть через незамутненные участки хрусталика и не нуждается в лечении.
- Лентикулярная (пояснения ниже).
- Зонулярная или слоистая. При этом отклонении чередуются мутные и прозрачные слои хрусталика. Мутные зоны с неровными краями. Степень снижения зрительных функций соответствует степени помутнения.
- Дисковидная. Напоминает зонулярную катаракту. Отличается от нее отсутствием неровных краев помутнений.
- Голубая. Характеризуется образованием между ядром и капсулой замутненной области голубого оттенка.
- Полная. Иногда результат осложнений слоистой катаракты. Эта патология отличается поражением всего хрусталика. Он уменьшается до состояния пленки толщиной не более 2 мм.
- Полурассосавшаяся. Происходит усыхание и уплощение хрусталика, что можно выявить посредством ультразвукового исследования.
- Пленчатая. Вещество хрусталика находится в мутной капсуле. Его объем небольшой.
- Атипичная и полиморфная. Форма и локализация помутнения в данном случае зависит от причины его образования.
Так как капсулярная и лентикулярная врожденные катаракты можно разделить на подтипы, рассмотрим их отдельно.
Врожденная катаракта капсулярного типа
Капсулярную катаракту можно разделить на три вида. Первый – передняя полярная. Она образуется на первом месяце внутриутробного развития плода.
Волокна хрусталика изменяются в тот момент, когда происходят нарушения в процессе отшнуровывания зачатка хрусталика от эктодермы. Причинами его помутнения могут также стать внутриутробные инфекции.
Иногда патология развивается после рождения. К этому приводит прободная язва роговицы.
Для передней полярной катаракты характерно образование помутнения в хрусталике размером в 2 мм. Оно располагается в центральной области.
В период развития плода, предшествующий родам, может развиться задняя полярная катаракта. Связана она с тем, что артерия стекловидного тела не уменьшается в размерах, а остается прежней. Она имеет вид мозоли, образовавшейся на задней капсуле хрусталика. Помутнение при этом выглядит как точкообразное или слоистое образование.
Пирамидальная катаракта имеет форму выступа в виде геометрической фигуры, соответствующий названию заболевания. Патология образуется на обоих глазах. Центральное зрение при этом не подвергается масштабным изменениям, из-за чего болезнь не подлежит лечению оперативными методами.
Врожденная катаракта лентикулярного вида
Этот вид разделяют на такие подвиды, как передняя аксиальная эмбриональная, звездчатая (катаракта швов) и центральная ядерная катаракта. Первый тип представляет собой небольшое помутнение в передней части хрусталика. На зрение он не влияет.
При втором типе заболевания помутнение локализуются небольшими очагами в виде крошек, расположенных по ходу эмбрионального шва. Острота зрения остается на сравнительно высоком уровне.
Третье патологическое состояние проявляется в виде точечных образований помутнения, которые либо не влияют на зрение, либо незначительно снижают его показатели.
Клиническая картина, методы и последствия лечения врожденной катаракты описаны здесь:
Причины патологических изменений
К образованию врожденной катаракты приводят такие факторы:
- Наследственная предрасположенность.
- Нарушения обмена веществ.
- Болезни матери, которые влияют на внутриутробное развитие плода.
- Случай резус-конфликта родителей.
- Воспалительные процессы зрительных-органов у плода.
- Токсическое воздействие.
- Заболевания эндокринной системы у матери.
- Токсикоз беременных.
- Нехватка витаминов группы А и Е или фолиевой кислоты.
Генетические отклонения также становятся причиной патологии. Однако в этом случае симптоматика проявляется позднее.
Как определить врожденную катаракту у ребенка
Офтальмолог обследует ребенка сразу после рождения. В большинстве случаев при выявлении катаракты у младенца показана операция. Если помутнение расположено в периферийной части, то оно практически не влияет на центральное зрение. В этом случае для коррекции зрения достаточно использовать очки.
Катаракта у детей проявляется следующим образом:
- Замутненные области на зрачке, заметные невооруженным глазом.
- Косоглазие.
- Постоянное воспаление нижних и верхних век.
- Изменение цвета зрачка (стал неестественно черным или приобрел сероватый оттенок).
- Колебательные беспорядочные движения яблок глаз.
Чувствуя дискомфорт, ребенок трет глаза руками. Если он иногда наклоняет голову или трясет ею, не может проследить обоими глазами за игрушкой или сфокусировать на ней взгляд в двухмесячном возрасте, стоит обратиться к офтальмологу.
Врачебная диагностика
Прежде всего офтальмолог проводит визуальный осмотр зрительных органов пациента. Определить локализацию патологии и ее последствия помогают такие исследования:
- Офтальмоскопия.
- УЗИ зрительных органов.
- Биомикроскопия.
- Оптическая когерентная томография.
Составив клиническую картину, врач назначает лечение в соответствии с течением болезни.
Как лечить заболевание
Если помутнения в хрусталике в значительной степени влияют на зрительные функции, необходимо хирургическое лечение врожденной катаракты. При этом учитываются все особенности заболевания. В качестве предварительной подготовки к операции проводятся такие мероприятия:
- Сдача крови на анализ антител к краснухе, на определение количества фосфора и кальция.
- Проведение анализа мочи.
- Рентген черепной коробки.
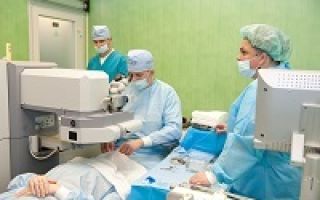
Если противопоказаний нет, назначается дата операции. Суть операции в извлечении хрусталика путем его ультразвукового превращения в эмульсию. На место удаленного хрусталика устанавливается линза.
Так как зрительные органы у младенцев еще не сформированы, борьба с катарактой в их случае проводится поэтапно. После того, как катаракта удалена, лечатся сопутствующие болезни.
О результатах операции можно судить по отзывам пользователей интернета:
Источник: https://VseProGlaza.ru/bolezni/vrozhdennaya-katarakta/
Врожденная катаракта
Если врач-офтальмолог обнаружил у вашего новорожденного малыша врожденную катаракту, это означает, что природный хрусталик потерял свою прозрачность и имеет помутнения. Катаракта может настолько снижать зрение, что может потребоваться хирургическое удаление катаракты.
Врожденные катаракты составляют до 60% всех аномалий развития глазного яблока и встречаются примерно у 0,4% новорожденных детей. Большинство врожденных катаракт являются показанием к операции, но в некоторых случаях, когда помутнение в хрусталике находится на периферии и не снижает центральное зрение, хирургическое лечение не требуется.
Причины врожденной катаракты
Причинами врожденной катаракты могут быть наследственных факторы, сахарный диабет, прием некоторых лекарственных средств.
Помутнение естественного хрусталика, как правило, связано с возрастными процессами в организме.
Врожденная катаракта развивается по многим причинам, которые включают наследственные факторы, инфекционные и воспалительные заболевания, нарушения обмена веществ, сахарный диабет, использование некоторых лекарственных препаратов.
- Например, использование антибиотиков тетрациклинового ряда при лечении инфекций у беременных женщин может стать причиной развития катаракты у новорожденных младенцев.
- Перенесенные во время беременности инфекционные заболевания – краснуха, корь, цитомегаловирус, ветряная оспа, простой герпес, опоясывающий герпес, полиомиелит, грипп, вирус Эпштейн-Барр, сифилис и токсоплазмоз, также может быть причиной врожденной катаракты.
- Генетические изменения в структуре белков, необходимых для обеспечения прозрачности хрусталика, обуславливают развитие врожденной катаракты.
- У детей старшего возраста может быть диагностирована катаракта по аналогичным причинам.
Виды врожденной катаракты
- Передняя полярная катаракта располагается в передней части хрусталика, обычно связывается с наследственными факторами. Этот тип катаракты практически не влияет на зрение и, как правило, не требует хирургического лечения.
- Задняя полярная катаракта располагается в задней части хрусталика.
- Ядерная катаракта является самой распространенной формой врожденной катаракты, появляется в центральной части хрусталика.
- Слоистая катаракта в подавляющем большинстве случаев двусторонняя. Располагается в центре, вокруг прозрачного или мутноватого ядра. Зрение снижается значительно, до 0,1 и ниже.
- Полная катаракта – помутнение в хрусталике распространяется на все слои.
Симптомы и признаки врожденной катаракты
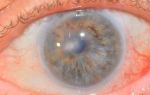
Развитие врожденной катаракты проявляется у ребенка изменениями во внешнем виде и поведении:
- помутнение в виде точки или диска в области зрачка на одном или двух глазах
- развитие косоглазие, нистагма
- в возрасте двух месяцев ребенок не следит взглядом за предметами, не фиксирует взгляд на игрушках и лицах своих родственников
- при рассмотрении предметов или игрушек ребенок поворачивается к ним все время одним и тем же глазом.
Без раннего вмешательства, врожденная катаракта может привести к развитию «ленивого глаза» или амблиопии.
Такие проблемы со зрением напрямую влияют на формирование личности, сказываясь на способности к обучению и внешнем виде ребенка. По этим причинам, в ближайшее время после рождения необходимо провести полное глазное обследование ребенка у офтальмолога.
Когда ребенку необходима операция?
Если помутнения в хрусталике снижают центральную остроту зрения и препятствует правильному развитию зрения, необходимо удалять катаракту в кратчайшие сроки.
Существуют разные мнения о тактике хирургического лечения врожденной катаракты.
Если помутнения в хрусталике снижают центральную остроту зрения и препятствует правильному развитию зрения, то такую катаракту необходимо удалять в кратчайшие сроки.
Если локализация и размеры помутнения в хрусталике не снижают центральное зрения, то такая катаракта не требует хирургического лечения, а нуждается в динамическом наблюдении.
С другой стороны, хирургия катаракты сопряжена с определенной степенью риска осложнений, таких как повышение внутриглазного давления, что может привести к развитию вторичной глаукомы. Общий наркоз, используемый во время операции, также является повышенным фактором риска.
Некоторые эксперты утверждают, что оптимальный возраст для удаления врожденной катаракты от шести недель до 3 месяцев.
Непременным условием нормального развития зрительной системы ребенка после операции является наиболее полная коррекция зрения с помощью очков или контактных линз. Если врач-офтальмолог рекомендует контактную коррекцию, то, как правило, это будут линзы длительного ношения для упрощения их обработки и использования.
Вопрос о сроках имплантации искусственного хрусталика после удаления катаракты весьма сложен. Это связано с опасениями, что интраокулярная линза будет затруднять правильный рост глазного яблока.
Расчет оптической силы хрусталика не может быть точным в связи с изменениями размера глаза и его преломляющей силы.
Однако, правильно рассчитанная интраокулярная линза ИОЛ – самый физиологичный способ коррекции послеоперационной афакии.
Источник: https://www.vseozrenii.ru/glaznye-bolezni/vrozhdennaya-katarakta/
Врожденная катаракта — симптомы, лечение, виды, диагностика — CVZ
Катаракта относится к числу одно из самых распространенных глазных патологий, имеющих врожденный характер. На ее долю приходится более 50% заболеваний зрительного органа. Врожденная катаракта – не такой уж редкий случай в клинике детских заболеваний. Причем для зоны риска не существует различий по половому признаку.
Проблема врожденной болезни сегодня привлекает пристальное внимание педиатров и детских офтальмологов. Обнаружено немало причин ее возникновения, что послужило толчком к совершенствованию методов ранней диагностики и профилактики.
Также наблюдается большой прогресс в хирургическом лечении врожденной катаракты, постоянно проводится поиск способов, которые гарантированно сохранят ребенку зрение.
Что такое врожденная катаракта?
Врожденная катаракта – это полное либо частичное помутнение глазного хрусталика, развитие которого произошло внутриутробно. Она может проявиться с рождения белесым пятном на глазном яблоке или тотальным поражением хрусталика.
Врожденная форма болезни приводит к снижению зрения или его отсутствию. У детей, страдающих недугом могут отмечаться косоглазие и нистагм.
В нашем «Центре восстановления зрения» данной проблемой занимаются врачи высшей категории, имеющие огромный опыт.
Причины заболевания
Врожденная форма болезни чаще всего сопровождает группу TORCH-инфекций. Это краснуха, вирус герпеса, токсоплазмоз, цитомегаловирус. Она не является единственным признаком, каждой болезни присуща своя симптоматика.
Вторая по частоте причина, провоцирующая врожденную катаракту, – нарушения обменных процессов у ребенка. К ним относятся сахарный диабет, галактоземия, болезнь Вильсона. Помутнение хрусталика характерно для хромосомных патологий, таких как синдром Дауна, кошачьего крика, точечная хондродисплазия.
Оно является сопутствующим другим отклонениям в физическом и умственном развитии.
Внешними факторами, выступающими в качестве причин появления врожденной катаракты, могут быть терапия лекарственными препаратами из ряда антибиотиков, лечение стероидными гормонами, лучевая терапия и другие, приводящие к тератогенезу. Отдельным случаем считается рождение раньше положенного срока, то есть недоношенность.
Существует два механизма развития помутнения хрусталика:
- Глазной орган был неправильно заложен изначально. Это происходит в случае любого воздействия тератогенного характера, произошедшего в первый месяц беременности.
- Имело место поражение уже сформированного хрусталика. Проявляется вследствие обменных нарушений – галактоземии, сахарного диабета, влияния внешних факторов во втором-третьем триместре беременности.
В обеих ситуациях наблюдается патологическое изменение структуры белка хрусталика, из-за чего начинается его постепенное обводнение и потеря прозрачности, что приводит к врожденной катаракте.
Основные симптомы
После рождения ребенка осматривают специалисты, в том числе врач-офтальмолог. Если при обследовании обнаруживается помутнение зрачка, назначается оперативное вмешательство (в большинстве случаев). Когда помутнение локализовано в периферийной области, новорожденный ставится на учет – его регулярно наблюдают и проводят консервативное лечение врожденной катаракты.
У взрослых болезнь диагностируется в любом возрасте. Она опасна тем, что развивается крайне стремительно, в короткий срок заканчивается потерей возможности видеть. Для нее характерны следующие признаки:
- появление тумана (белесой пелены) перед глазами;
- происходит раздвоение изображения;
- замечен частичный дальтонизм, человек плохо различает синий и красный оттенки;
- ухудшение зрения в сумерках.
Для появления перечисленных симптомов не обязательны конкретные причины, они возникают внезапно и неожиданно. Обращение пациента в клинику сразу же после их обнаружения позволяет обойтись минимальными терапевтическими мерами, окулист назначит глазные капли.
Лекарство затормозит деструктивный процесс, в ряде случаев даже способствует рассасыванию помутнения. Это оптимистичный прогноз, вероятный только при быстрой реакции на проблему больного и специалиста. Если функция глаза значительно ухудшилась, заболевание было запущено.
Восстановить зрение поможет только операция, в ходе которой поврежденный хрусталик будет заменен на искусственную линзу. Возможность имплантации искусственного хрусталика определяется возрастом ребенка.
Чаще всего по истечении суток после хирургической манипуляции зрительная функция нормализуется.
Классификация врожденной катаракты
Специалисты различают несколько видов патологии, в зависимости от локализации области помутнения и ее размера. Классификация врожденной катаракты:
- Капсулярная. Особенностью этой формы является потеря прозрачности передней и задней капсулой хрусталика. При этом он сам остается нетронутым. Зрение нарушено не глобально, однако встречается и такое, когда капсула подверглась обширному поражению, были повреждены обе из них: передняя и задняя.
- Полярная. Деструктивные изменения касаются переднего либо заднего участка хрусталика. В этом процессе часто участвует и капсула. Данный тип заболевания характеризуется двусторонним поражением. Нарушение зрения может быть любым, от незначительного до сильного.
- Слоистая. Затрагиваются один или несколько центральных слоев хрусталика. Повреждение обычно двустороннее, зрительная функция значительно снижена. Это самый часто встречаемый вид врожденной катаракты.
- Ядерная. При заболевании мутнеет ядро – центральная часть хрусталика. Оно поражает в наследственном порядке двусторонним образом. Возможна абсолютная слепота.
- Полная. Врожденная катаракта тотальной формы диагностируется, когда мутнеет весь хрусталик с двух сторон. Степень помутнения может быть разной, но, к сожалению, ребенок чаще всего рождается слепым.
Врожденная катаракта различается и по своему происхождению – наследственная и внутриутробная. Генетически заложенное заболевание передается детям от одного из родителей. Приобретенная развивается непосредственно в период вынашивания плода. Существуют также катаракта атипичная, односторонняя и двусторонняя. Патология делится по степени снижения способности видеть – на I, II и III степень.
Проявление катаракты в детском возрасте
Врожденная катаракта у детей развивается внезапно, прогрессирует в ускоренном режиме. В детском возрасте посещение офтальмолога обязательно, так как врач может сразу же заметить какие-либо отклонения и поставить своевременный диагноз, что облегчит лечение.
На наличие катаракты указывают такие симптомы:
- появление косоглазия;
- помутнение зрачка разной степени;
- у зрачка нехарактерный оттенок: черный, серый или белесый;
- рефлекторное подергивание глазного яблока;
- ребенок трет руками глаза, наклоняет голову вперед и трясет ею;
- беспорядочное движение глазами по сторонам;
- частое воспаление век.
Если родители не видят у ребенка тревожных признаков, следует обратить внимание на следующее поведение. Когда малышу исполняется два месяца, он должен уметь концентрировать взгляд на ярких предметах, как неподвижных, так и находящихся в движении.
Ребенок, у которого есть катаракта врожденного типа, не реагирует на перемещение предметов. Это объясняется тем, что из-за помутнения хрусталика он их вообще не видит.
Если патология коснулась только одного глаза, малыш будет поворачиваться к предметам здоровым.
Методы диагностики
На плановом УЗИ беременных женщин проводится первичная диагностика врожденной катаракты. Хрусталик можно увидеть уже во втором триместре – он визуализируется темным пятном, что считается нормой.
Иногда на УЗИ нельзя достоверно исключить или подтвердить диагноз, однако в третьем триместре нет никаких преград для точного определения – отсутствует или есть патология.
Женщина должна отдавать себе отчет в том, что невозможно на 100% быть уверенной в диагностировании в перинатальный период, но вероятность обнаружения очень велика, что подтверждает и медицинская статистика.
После появления на свет ребенка педиатр сможет заметить лишь помутнение хрусталика в центральной части, которое отличается повышенной интенсивностью.
Диагностировать катаракту физикально чаще всего не удается, поэтому осмотр детского офтальмолога входит в обязательный патронаж новорожденного.
Врач-окулист обладает достаточной компетенцией, чтобы заподозрить и подтвердить катаракту, определив даже небольшое нарушение проходимости света через хрусталик. Специалист также диагностирует косоглазие, колебательные движения глаз непроизвольной природы (нистагм).
Катаракта, которая развилась внутриутробно, обычно выступает одним из признаков инфекций, обменных нарушений, хромосомных патологий. Поэтому при диагностировании серьезных заболеваний ребенок должен быть обследован на дефекты органов зрения.
Диагностика врожденной катаракты осуществляется с помощью инструментальных способов:
- офтальмоскопия;
- УЗИ глазного яблока;
- щелевая биомикроскопия.
Данные методы позволяют увидеть изменение прозрачности глазной линзы, исключить заболевания со схожей клинической картиной.
Например, поражение сетчатой оболочки глазного яблока (ретинопатия), опухоли наружного отдела глаза, которые также сопровождаются ухудшением зрения и страбизмом.
Только офтальмолог может с достоверностью сказать, что признаки, выявленные у ребенка, показывают катаракту, а не другую патологию. В ЦВЗ диагностика выполняется на аппаратах последнего поколения.
Лечение врожденной катаракты
Консервативные методы оказываются действенными, если наблюдается незначительное помутнение хрусталика. Для терапии применяют цитопротекторы и витаминные комплексы. Но, как правило, врожденная катаракта лечится оперативными способами. Удаление пораженного элемента глаза нужно произвести как можно раньше, чтобы орган зрения ребенка смог правильно развиваться в дальнейшем.
Существует несколько вариантов хирургического вмешательства:
- Самым современным и применяемым в нашем Центре является фaкoэмульcификaция катаракты – с помощью ультразвукового зонда потерявший прозрачность хрусталик разрушается и на его место помещается искусственная линза. В некоторых случаях у совсем маленьких детей хрусталик удаляют, но по причине недостаточного размера глаза, ИОЛ имплантируют в более взрослом возрасте.
- Экстракапсулярная или интракапсулярная экстракция катаракты, устаревшие методики.
- Фeмтoceкундный лазер или лазерное удаление катаракты не применяется у детей.
После извлечения хрусталика и установки имплантата необходимо долгое наблюдение в динамике и коррекция зрения с помощью очков.
Плановое посещение офтальмолога нужно для исключения возможных осложнений после операции, к которым относится глаукома, отек роговой оболочки, отслойка сетчатки, эндофтальмит и др.
Современная хирургия глаза достигла такого уровня развития, что эти заболевания сегодня практически не встречаются в качестве последствий лечения катаракты.
Профилактика заболевания
Чтобы уберечь ребенка от катаракты врожденного типа, женщина должна на весь период беременности избегать контактов с инфицированными больными, сократить до минимума тератогенные факторы, избавиться от вредных привычек.
Беременным с диагнозом сахарный диабет нужно наблюдаться у эндокринолога. Специфических методов профилактики не существует.
Если были обнаружены патологии хромосом (их диагностируют во втором триместре), женщина может принять решение о прерывании беременности.
Источник: https://www.cvz.ru/articles/katarakta/vrozhdennaya-katarakta/