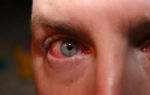
Дистрофией роговицы принято называть состояния перерождения или дегенерации роговицы, связанные с нарушением питания либо трофики. Подобные состояния делятся на первичные и вторичные.
Первичные дистрофии являются врожденными, наследственно обусловленными дегенеративными изменениями роговицы, как правило, двустороннего характера.
Вторичные дистрофии – приобретенные, возникающие вследствие оперативных вмешательств, длительно текущих местных процессов воспаления, травм глаза. При этом, поражается, обычно, один глаз. Правда, пусковым механизмом для прогрессирования первичной дистрофии нередко, также становятся операции или травмы органа зрения.
Эндотелиальная дистрофия Фукса
Эндотелиальную дистрофию относят к первичным дистрофиям роговицы. Впервые ее удалось описать в начале 20 века австрийцу Эрнсту Фуксу, имя которого она и стала носить.
Это наследственное заболевание, немного чаще выявляемое у женщин.
Принято выделять две генетически обусловленных модификации дистрофии Фукса: раннюю (первый тип), возникающую почти сразу после рождения и встречающуюся очень редко, а также позднюю (второй тип), которая развивается к 45–50 годам.
При дистрофии Фукса болезнь поражает внутренний эндотелиальный слой роговицы, клетки которого не могут делиться. Хирургические вмешательства, воспаления или травмы, повреждают эндотелий, что ведет к гибели части его клеток. Освободившуюся площадь начинают заполнять оставшиеся клетки, словно распластываясь по внутренней роговичной поверхности.
Эндотелий роговицы наделен функцией насоса, обеспечивая откачивание лишней жидкости из толщи роговицы, таким образом, поддерживая ее прозрачность. По мере развития дистрофии Фукса происходит постепенное отмирание клеток эндотелия.
До определенного момента подобное состояние компенсируется усилением работы оставшихся клеток. Но, в конце концов, наступает состояние декомпенсации.
Эндотелий истончен, функции клеток ослаблены, через дефекты эндотелия внутриглазная жидкость передней камеры проходит в строму роговицы, вызывая отек с последующей деструкцией. Роговица мутнеет.
Далее развивается отек и наружного, эпителиального слоя роговицы, может возникнуть буллезная кератопатия, с формированием пузырей («булл») на поверхности роговицы. Разрыв этих пузырей вызывает сильнейший дискомфорт, нередко и болевой синдром.
Потеря эндотелиальных клеток усугубляется или ускоряется после травм либо хирургических вмешательств.
Таким образом, у пациентов с дистрофией Фукса особенно выражен риск отека роговицы после операций на глазах, поскольку функция эндотелиальных клеток у них ослаблена изначально.
Симптоматика дистрофии Фукса
Клиническая выраженность симптомов эндотелиальной дистрофии роговицы довольно разнообразна: от бессимптомного течения и до тяжелой степени буллезной кератопатии.
Ранние стадии заболевания характеризуются повышенной чувствительностью к свету и ухудшением зрения утром с постепенным восстановлением его к вечеру. Это можно объяснить тем, что во сне с поверхности роговицы испарения влаги не происходит, и жидкость накапливается в роговице.
При бодрствовании, из-за испарения с роговицы жидкости, отек уменьшается, зрение улучшается. Прогрессирование заболевания делает зрение все более низким.
Вовлечение в процесс эпителия с образованием булл провоцирует возникновение ощущения инородного тела, болевого синдрома, выраженной светобоязни.
Диагностика
Диагностирование эндотелиальной дистрофии роговицы требует проведения биомикроскопии – осмотра роговой оболочки под щелевой лампой. В ходе осмотра иногда обнаруживается частичное отсутствие эндотелия, буллезные изменения эпителия, отек роговицы.
Вместе с тем, применяется пахиметрия, необходимая для определения толщины роговицы и выраженности ее отека.
Подтверждение диагноза и оценка тяжести процесса происходит после получения данных конфокальной микроскопии роговицы, которая позволяет получить четкое изображение эндотелия, определить плотность клеток на единицу его площади, рассчитать их средний размер.
Лечение
Симптоматическое лечение эндотелиальной дистрофии строится на применении инстилляций гипертонических солевых растворов, способных притягивать воду. Таким способом, из роговицы удаляется излишняя жидкость, и зрение временно улучшается. При возникновении буллезной кератопатии для снижения выраженности болевого синдрома, могут быть использованы с лечебной целью мягкие контактные линзы.
Кардинальное лечение заболевания — пересадка роговицы. Не так давно, роговицу было принято пересаживать целиком, выполняя сквозную кератопластику.
В последующем была разработана технология послойной кератопластики, которая предполагает пересадку только определенных слоев роговой оболочки.
При дистрофии Фукса в последние годы все чаще применяют и так называемый метод DSEK – пересадку только десцеметовой мембраны и эндотелиального слоя роговицы.
«Московская Глазная Клиника» предлагает всестороннюю диагностику и эффективное лечение различных заболеваний глаз. Применение самой современной аппаратуры и высокий профессиональный уровень работающих в клинике специалистов исключают возможность диагностической ошибки.
По результатам обследования каждому посетителю будут даны рекомендации по выбору наиболее эффективных методов лечения выявленных у них патологий глаз. Обращаясь в «Московскую Глазную Клинику», вы можете быть уверены в быстрой и точной диагностике и эффективном лечении.
Высочайший уровень теоретической подготовки и огромный практический опыт наших специалистов гарантирует достижение наилучших результатов лечения.
Все интересующие Вас вопросы можно задать специалистам по телефонам 8 (800) 777-38-81 и 8 (499) 322-36-36 или онлайн, воспользовавшись соответствующей формой на сайте.
Источник: https://mgkl.ru/patient/stati/endotelialnaya-distrofiya-rogovitsy
Дистрофия фукса — Полезная информация "Оптик Центр"
Дистрофия Фукса (эндотелиальная дистрофия роговицы) – это эндотелиальное нарушение в роговой оболочке глаза. При этой болезни происходит изменение состояния заднего эпителия роговицы, который неспособен к делению. Патология более свойственна женщинам в возрасте 30-50 лет. Встречаются как первичные, так и вторичные формы болезни.
К первичным относят наследственные и врожденные дистрофии, которые обычно поражают оба глаза. Они встречаются крайне редко.
Вторичные (приобретенные) нарушения чаще имеют одностороннее течение и формируются по причине травм, хирургических вмешательств или продолжительных воспалений зрительного аппарата.
В результате этих изменений происходит отмирание части клеток, а оставшиеся из них пытаются растянуться на всю освободившуюся поверхность роговицы.
Причины дистрофии Фукса
Эндотелий роговицы выполняет функцию насоса, обеспечивая отток лишней жидкости, благодаря этому сохраняется прозрачность наружной оболочки глаза.
В процессе нарастания ухудшения клеточного обмена эндотелиальные клетки постепенно погибают. Некоторое время выжившим удается замещать их за счет усиления функционирования.
Но в конечном счете происходит декомпенсация состояния. Ускорению этого процесса могут поспособствовать травмы и операции.
При дистрофии Фукса эндотелиальная оболочка истончена, работа клеток ослаблена, через образовавшиеся повреждения эндотелия влага попадает в средний слой роговицы, образуя ее отек и провоцируя нарушение прозрачности. В итоге роговица становится мутной, возможно изменение ее формы и развитие буллезной кератопатии – образование булл (пузырей) вызывающих боль и дискомфорт.
Симптомы дистрофии Фукса
Эндотелиальная дистрофия роговицы клинически может протекать как скрыто, так и с выраженной симптоматикой.
В начале развития патологии больные отмечают ухудшение, затуманивание зрения, легкую светобоязнь, особенно после ночного сна, ореолы вокруг источника света, к вечеру состояние глаз нормализуется.
Это связано с тем, что при сомкнутых веках испарение влаги с поверхности наружной оболочки зрительного органа не происходит и жидкость в чрезмерном объеме собирается в роговице.
В дневное время благодаря испарению жидкости, отек спадает и зрение становится лучше. При длительном течении заболевания зрение постоянно остается сниженным.
Также появляется ощущение песка в глазах, ослепление при взгляде на свет.
Если в процесс вовлекается эпителий и формируются буллы (пузыри) возникает боль, ощущение чужеродного тела, выраженная фотофобия и повышенная чувствительность к бликам.
Симптоматически дистрофия Фукса проявляется у всех по-разному, поставить точный диагноз может только опытный врач на основании осмотра и показаниях проведенного обследования.
Диагностика дистрофии Фукса
Специалисты нашей клиники при подозрении на дистрофию роговицы для подтверждения диагноза выполняют оптическую когерентную томографию глаза (ОКТ) и проводят осмотр с помощью щелевой лампы. Обычно этого метода диагностики бывает достаточно для выявления заболевания.
Для подсчета эндотелиальных клеток и оценки их плотности используется конфокальный микроскоп. В нашей клинике можно провести всю необходимую диагностику, опираясь на результаты которой, врач назначит необходимое лечение.
Лечение дистрофии Фукса
Для устранения неприятных проявлений используют инстилляции гипертонических растворов, которые «вытягивают» излишнюю жидкость. При этом спадает отек и на какой-то период улучшается зрение. При формировании буллезной кератопатии для устранения боли назначается ношение мягких контактных линз.
Обычно консервативная терапия бывает малоэффективна. Наиболее существенного лечебного результата можно добиться при пересадке роговицы, особенно если острота зрения ниже 0,1-0,3. Раньше использовалась сквозная кератопластика, то есть трансплантация целой роговицы.
В наше время зачастую применяют послойную кератопластику, при которой донорской тканью замещают лишь отдельные слои роговой оболочки. Наиболее распространенной является DSEK – пересадка глубоких слоев роговицы: эндотелиальных тканей с десцеметовой мембраной.
Эта операция бесшовная и отличается коротким периодом реабилитации.
В некоторых случаях возможны осложнения:
- отторжение донорской ткани;
- отслоение сетчатки;
- воспаление в месте вмешательства;
- развитие катаракты.
Случаи появлений осложнений довольно редки. После операции нельзя поднимать тяжести, давить на глаз и нужно избегать его травмирования. Если хирургическое лечение не будет проведено вовремя, то течение заболевания осложняется вплоть до полной потери зрения.
Профилактика
Основная профилактика дистрофии Фукса заключается в раннем обращении к врачу. Уже при первых симптомах заболевания необходимо пройти обследования. Также для избежания развития патологии следует:
- полноценно и сбалансировано питаться;
- избегать травм глаза;
- спать не менее 8 часов в сутки;
- отказаться от контактных линз.
В нашей клинике любой пациент может получить консультацию при подозрении на развитие данной болезни. Зачастую глазные заболевания «маскируются» друг под друга, поставить точный диагноз и назначить адекватную терапию может только специалист. Ни в коем случае не занимайтесь самолечением!
Источник: https://optic-center.ru/articles/distrofiya-fuksa/
Эндотелиальная дистрофия роговицы глаза (Фукса) — эффективное лечение в Москве
Дистрофия Фукса — эндотелиальная наследственная дистрофия роговицы, при котором дегенеративные изменения происходят в эндотелии роговицы – ее самом внутреннем слое.
Эндотелиальный слой роговицы выполняет особые функции: он регулирует количество внутриглазной жидкости, проникающей к роговице вследствие внутриглазного давления.
Излишнее количество внутриглазной жидкости становится причиной отека роговицы и снижения ее прозрачности, иногда до состояния «матового стекла».
Особенностью эндотелиальных клеток является то, что они не размножаются делением, поэтому у больных с дистрофией Фукса их количество постоянно уменьшается.
Оставшиеся эндотелиальные клетки, пытаясь занять освободившуюся площадь, распластываются, что снижает их насосную функцию. Какое-то время оставшиеся клетки эндотелия компенсируют возникающие в глазу изменения, однако довольно скоро эффективность насосной системы глаза падает, отек роговицы нарастает, что ведет к помутнению роговицы, и зрение серьезно снижается.
Признаки (симптомы) дистрофии Фукса
На ранних этапах дистрофии Фукса обычно отмечается повышенная непереносимость яркого света и засветы. По мере прогрессирования заболевания зрение ухудшается в утренние часы и несколько восстанавливается к вечеру.
Обусловлено это тем, что при закрытых глазах во время сна влага с поверхности роговицы не испаряется, накапливаясь внутри. Днем открытые веки «включают» механизм выведения из роговицы внутриглазной влаги, и происходит временная нормализация состояния.
Прогрессивная гибель все новых клеток эндотелия ведет к постепенному снижению зрения.
Основными признаками эндотелиальной дистрофии принято считать следующие:
- Ухудшение зрения после сна, расплывчатое зрение.
- Колебания остроты зрения.
- Засветы (ослепления) при взгляде на источник яркого света.
- Плохая переносимость интенсивного света.
- Дискомфорт и ощущение песка в глазах.
Для эндотелиальной дистрофии Фукса характерно двустороннее поражение. Заболевание чаще встречается у женщин после 30-40 лет. При серьезном ухудшении зрения, когда теряется способность самообслуживания, встает вопрос о проведении пересадки роговицы.
Диагностика
Дистрофию Фукса обнаруживают на офтальмологическом осмотре со щелевой лампой. Для уточнения диагноза и оценки толщины роговицы (выраженности отека) назначают ультразвуковую пахиметрию. Также проводят эндотелиальную микроскопию, позволяющему получить четкое изображение клеток эндотелия, что дает возможность определить методом подсчета плотность их на единицу площади.
Лечение
Излечить данное заболевание с помощью медикаментозных препаратов не представляется возможным, хотя для временного улучшения зрения могут применяться растворы, имеющие высокую осмолярность и «вытягивающие» воду из роговицы.
В настоящее время для лечения эндотелиальной дистрофии (наследственной или возникшей после операций на глазах) достаточно успешно применяют методику роговичного кросслинкинга. Кроме того, хорошие результаты показывает операция по пересадке роговицы. Однако риск осложнений такой операции относительно высок, и ее обычно назначают, когда острота зрения составляет 0,1-0,3.
В «Клинике доктора Шиловой» пациентам с эндотелиальной дистрофией роговицы может быть предложена операция задней послойной кератопластики.
Ее цель – удаление десцеметовой мембраны с пораженным эндотелием и замена их донорским трансплантатом.
В зависимости от конкретной ситуации, операция может быть выполнена при помощи механического инструмента кератома или посредством фемтосекундного лазера.
- В нашей клинике операции кератопластики выполняю ведущие отечественные и зарубежные специалисты, Шилова Татьяна Юрьевна и Вальтер Секундо.
- Стоимость необходимых в вашем случае диагностических процедур и последующего лечения уточняйте, пожалуйста, здесь.
- Узнать о стоимости всех предоставляемых в клинике услуг и записаться на консультативный прием можно по телефону в Москве
Источник: https://doctor-shilova.ru/distrofiya-fuksa-endotelialnaya/
Эпителиально-эндотелиальная дистрофия роговицы
Эпителиально-эндотелиальная дистрофия роговой оболочки глаза (кератопатия, дистрофия Фукса) – это заболевание зрительного органа по причине дегенерации клеток заднего эпителия роговицы.
Патология относится к первичным, то есть генетически обусловленным заболеваниям. Болезнь получила свое название по имени австрийского офтальмолога Эрнста Фукса, который описал ее в первые годы ХХ века. Чуть чаще диагностируется у женщин, чем у мужчин. Выделяют два типа дистрофии Фукса:
- ранняя, возникающая сразу же после рождения (встречается очень редко);
- поздняя, развивающуюся после 45 лет.
Симптомы
На ранних этапах развития болезни пациенты говорят о сверхчувствительности к свету, плохом зрении утром — оно улучшается только к вечеру. Это происходит потому, что за ночь жидкость накапливается внутри роговой оболочки, затем днём отек спадает и человек начинает видеть лучше.
На более поздних этапах люди начинают испытывать боль, постоянное ощущение инородного тела внутри глаза.
Причины
В большом числе случаев эта патология носит приобретенный характер, являясь по своей сути вторичной формой дистрофии роговой оболочки. Возникает на базе травм, ранений, а также после операций, проведенных на глаза.
Диагностика
Сначала врач-офтальмолог проводит осмотр больного глаза, собирает подробный анамнез. Далее направит на биомикроскопию и осмотр посредством щелевой лампы. Также у пациента непременно нужно взять пробу жидкости, выделяющейся из глаза.
Важно оценить толщину роговицы, чтобы понять, насколько выражен отек. С этой целью больному проводят ультразвуковую пахиметрию.
Лечение
Выбор терапии лечащий врач осуществляет, основываясь на виде, форме и стадии болезни, месте локализации, особенностях иммунитета человека.
Лечение может включать в себя:
- Кератопротекторные медицинские средства в виде гелей, мазей или капель. Эти медикаменты призваны ускорить регенерацию тканей, улучшить обменные процессы и снять дискомфорт и боль в области глаз. Принцип действия заключается в том, что они покрывают роговицу, защищая ее от негативного влияния и сухости. К данной группе фармсредств относятся «Дефислез», «Визитил», «Актовегин», «Баларпан», «Лакрисин», «Эмоксипин».
- Витаминные комплексы. Хорошо зарекомендовали себя такие средства, как «Витрум вижн», «Лютеин Комплекс», «Оптикс». Для зрения крайне необходимы витамины А, В2, В12, С, В1, Лютеин.
- Антибиотики. Они используются при выраженном отеке роговицы и поражении эпителиального слоя. Бывают в виде мазей или капель. Это может быть «Ципролет», «Тобрекс», «Гентамицин», «Л-оптик»,«Левомицитин», «Флоксал».
- Если эпителиальная дистрофия находится в самом начале своего развития, врач назначает физиотерапию, а именно электрофорез, лазерное облучение. Эти процедуры значительно улучшают качество жизни пациента.
- Кератопластика, или пересадка роговицы. Бывает сквозная либо послойная. Показания к операции: рубцы роговицы, кератоконус, бельмо, тяжелые кератиты. В ходе операции под общим наркозом или местной анестезией удаляют поврежденную роговую оболочку и на ее место ставят донорскую, закрепляя швами. Прогнозы положительные, так как в 95% процедура позволяет серьезно восстановить зрение.
- Кросслинкинг, или фотополимеризация – еще один очень эффективный метод, применяющийся вне зависимости от того, на какой стадии находится болезнь. Этот способ считается малоинвазивным и абсолютно безопасным. Данная процедура инновационна и высокотехнологична. Она позволяет усилить жесткость роговицы, что позволит ей сопротивляться деформации. Между соединительными коллагеновыми волокнами роговицы усиливаются химические связи. В ходе оперирования под микроскопом хирург удаляет верхний слой роговой оболочки, затем чуть более получаса закапывает раствор витамина B2, а после оказывает воздействие лазерным аппаратом. На глаз устанавливается особая контактная линза, которую пациент должен носить 1-2 дня. Далее линза снимается, в течение некоторого времени пациент получает восстановление роговицы, а затем зрения.
К сожалению, лекарственная коррекция эпителиально-эндотелиальной дистрофии роговой оболочки не дает полного излечения этой патологии. Медикаменты лишь снимают дискомфорт и являются дополнением к оперативному вмешательству. При отмене фармацевтики может возникнуть откат на начальное состояние.
Для профилактики повторения проблем с роговицей врачи рекомендуют делать перерывы при работе за компьютером, планшетом, смартфоном или просмотре телевизионных передач.
На зрение положительно влияет зеленый цвет, поэтому переключать внимание нужно именно на предметы данного оттенка. Летом нужно обязательно надевать солнцезащитные очки и избегать попадания лучей на глазную роговицу.
В рацион нужно ввести больше свежих овощей и фруктов. И два раза в год обязательно посещать врача-офтальмолога.
При дистрофии Фукса важно вовремя диагностировать заболевание и своевременно начинать лечение, назначенное специалистом. Одно из самых серьезных осложнений эпителиально-эндотелиальной дистрофии роговицы – потеря зрения.
Больше интересных статей →
Источник: https://zen.yandex.ru/media/id/5bcf1c704e008900abb3f64f/5c518d16e489cd00afea6943
Эпителиально-эндотелиальная дистрофия роговицы
- Дистрофией роговицы называют состояния, выражающиеся в перерождении, или дегенерации, а также в нарушении питания, или трофики, роговицы.
- Выделяют первичные и вторичные дистрофии роговицы.
Первичные дистрофии – это врожденные, наследственно обусловленные дегенеративные поражения роговицы. Процесс, в большинстве случаев, двусторонний.
Вторичные дистрофии – приобретенные – возникают вследствие оперативных вмешательств, травм глаза или в результате длительно текущих местных воспалительных процессов. Поражается, как правило, один глаз.
Эндотелиальная дистрофия Фукса
Эндотелиальная дистрофия роговицы относится к первичным дистрофиям. Впервые была описана в самом начале 20 века австрийцем Эрнстом Фуксом, в честь которого и получила свое название.
Это наследственное заболевание, которое чуть чаще встречается у женщин, чем у мужчин.
Выделяют два генетически обусловленных типа дистрофии Фукса: раннюю (тип 1), которая возникает практически сразу после рождения и встречается крайне редко, и позднюю (тип 2), развивающуюся в возрасте 45–50 лет.
При дистрофии Фукса поражается самый внутренний слой роговицы — эндотелий, клетки которого не способны к делению. При операционных вмешательствах, травмах, воспалениях происходит повреждение эндотелия с гибелью части клеток. Оставшиеся клетки занимают освободившуюся площадь, как бы распластываясь по внутренней поверхности роговицы.
Эндотелий роговицы работает как насос, обеспечивая откачивание из толщи роговицы лишней жидкости и, таким образом, поддерживая прозрачность роговицы. По мере прогрессирования дистрофии Фукса происходит постепенная гибель эндотелиальных клеток. До определенного момента состояние компенсируется усиленной работой оставшихся клеток. В конце концов, происходит декомпенсация состояния.
Эндотелий истончен, функция клеток ослаблена, через дефекты эндотелия влага передней камеры просачивается в строму роговицы и вызывает отек и последующую деструкцию. Роговица мутнеет. В последующем возникает и отек наружного слоя роговицы – эпителия, может развиваться буллезная кератопатия – формирование на поверхности роговицы пузырей – «булл».
Разрыв буллы вызывает сильнейший дискомфорт и болевой синдром.
Потеря эндотелиальных клеток может усугубляться или ускоряться после травмы или хирургического вмешательства.
Таким образом, пациенты с дистрофией Фукса больше подвержены риску выраженного отека роговицы после глазных операций, поскольку у них изначально ослаблена функция эндотелиальных клеток.
Клинические проявления дистрофии Фукса
Эндотелиальная дистрофия роговицы клинически может быть разной степени выраженности: от бессимптомного течения до тяжелой буллезной кератопатии.
На ранних стадиях заболевания пациенты отмечают повышенную чувствительность к свету и ухудшение зрения в утренние часы с постепенным восстановлением к вечеру. Это объясняется тем, что во время сна не происходит испарения влаги с поверхности роговицы, и жидкость еще больше накапливается в роговице.
Во время бодрствования за счет испарения жидкости с роговицы, отек уменьшается и зрение улучшается. По мере прогрессирования заболевания зрение остается постоянно сниженным. При вовлечении в процесс эпителия и образования булл появляется ощущение инородного тела, болевой синдром, выраженная светобоязнь.
Диагностика
Диагноз эндотелиальной дистрофии роговицы ставится на основании биомикроскопии – осмотре роговицы под щелевой лампой. При этом могут обнаружить частичное отсутствие эндотелия, отек роговицы, буллезные изменения эпителия.
Кроме того, применяется пахиметрия для оценки толщины роговицы и выраженности ее отека.
Подтвердить диагноз и оценить тяжесть процесса позволяют данные конфокальной микроскопии роговицы, в результате которой может быть получено четкое изображение эндотелия с возможностью определения плотности клеток на единицу площади и их среднего размера.
Лечение эндотелиальной дистрофии роговицы
Для симптоматического лечения применяют инстилляции гипертонических солевых раствороа, которые способны притягивать воду. Таким образом, из роговицы удаляется лишняя жидкость, и временно улучшается зрение. При развитии буллезной кератопатии для уменьшения болевого синдрома можно использовать лечебные мягкие контактные линзы.
Кардинальным лечением является пересадка роговицы. Сначала пересаживали роговицу целиком – такая кератопластика называется сквозной. В последующем была разработана послойная кератопластика, которая подразумевает пересадку определенных слоев роговицы. В последние годы при дистрофии Фукса чаще применяют так называемую DSEK – пересадку десцеметовой мембраны с эндотелиальным слоем роговицы.
Источник: https://www.vseozrenii.ru/glaznye-bolezni/ehndotelialnaya-distrofiya-rogovicy/
Дистрофии роговицы Эндотелиальная дистрофия роговицы Фукса Выполнила ординатор
* В обычных условиях, т. е. при физиологической регенерации в клетках преобладают процессы восстановления внутриклеточных элементов. В восполнении функции погибших клеток принимают участие соседние за счет изменения формы (полиморфизм) и размеров (полимегетизм). Изучение компенсаторных возможностей клеток эндотелия позволило установить, что минимальное значение ПЭК, при котором возможно поддержание прозрачного состояния роговицы, составляет 300 — 500 кл/мм²
*При электронной микроскопии в нормальной ДМ определяются 2 слоя: 1) передняя полосатая зона и 2) неполосатая зона. При ДФ ДМ утолщается в 2 -4 раза за счет формирования трех новых слоев: 3 – задняя полосатая зона; 4 – фибриллярный задний коллагенозный слой (с расположенными фибриллами диаметром 20 -30 нм); 5 – фиброклеточный задний коллагенозный слой (содержащий фибробласты).
Эндотелиальная дистрофия Фукса Изменение структуры десцеметовой мембраны, кисты в эпителии, эктопия его базальной мембраны.
I стадия – эндотелиальная, характеризуется морфологическими изменениями клеток эндотелия, возможен локальный отек и соответственно единичные локальные складки десцеметовой оболочки.
II стадия – стромальная, характеризуется возникновением стойкого отека эндотелия и стромы в результате пропитывания ее внутриглазной жидкостью, множественные складки десцеметовой мембраны.
III стадия – эпителиальная (буллезная), характеризуется возникновением диффузного отека эпителия и булл в результате скопления жидкостью под слоем эпителиальных клеток.
IV стадия – сосудистая (неоваскулярная), характеризуется прорастанием преимущественно глубоких сосудов в задние слои роговицы, вследствие нарушения процессов метаболизма. V стадия – терминальная (фиброзная), характеризуется формированием стойкого помутнения роговицы, как правило неравномерной плотности вследствие замещения слоев роговицы рубцовой и сосудистой тканью с возможными очаговыми поверхностными изъязвлениями.
За рубежом одной из популярных является классификация ДФ, предложенная Krachmer J. с соавторами (1978).
Она включает 5 стадий, основанных на обнаружении и подсчете гутт на задней поверхности роговицы в оптическом срезе и при ретролюминесценции: 0 стадия — до 11 центрально расположенных гутт на роговицах обоих глаз I стадия — 12 или более центрально расположенных гутт II стадия — сливные центральные гутты шириной 1 -2 мм III стадия — сливные центральные гутты шириной 2 -5 мм IV стадия — сливные центральные гутты шириной более 5 мм V стадия — сливные гутты шириной более 5 мм, отек стромы и/или отек эпителия роговицы * Гутты — специфические коллагеновые образования каплевидной, бородавчатой или грибовидной формы.
Выделяют два типа начала и течения заболевания: *раннее – манифестирующее после 30 -ти лет (early-onset) с быстрым прогрессированием и * позднее – после 50 -ти лет (late-onset), прогрессирующее относительно медленно.
Каждая из описанных клинических форм представлена различными генетическими вариантами. Клинические проявления дистрофии Фукса Эндотелиальная дистрофия роговицы клинически может быть разной степени выраженности: от бессимптомного течения до тяжелой буллезной кератопатии.
На ранних стадиях заболевания пациенты отмечают повышенную чувствительность к свету, нечеткость зрения и ухудшение зрения в утренние часы с постепенным восстановлением к вечеру. По мере прогрессирования заболевания зрение остается постоянно сниженным.
При вовлечении в процесс эпителия и образования булл появляется ощущение инородного тела, болевой синдром, выраженная светобоязнь.
* — на этом глазу с дистрофией Фукса и незначительным отеком роговицы видны складки десцеметовой оболочки в сочетании со вторичными изменениями базальной мембраны эпителия на 5 ч по зрачковому краю и пигментными отложениями в центре; * -на этом глазу с развитой дистрофией Фукса сформировался стромальный отек, захвативший всю центральную роговицу. Хорошо видна приподнятая большая зона субэпителиального фиброза в центре зоны отека.
Диагностика эндотелиальной дистрофии роговицы *Диагностика эндотелиальной дистрофии роговицы основывается на результатах наружного осмотра, конфокальной микроскопии роговицы, биомикроскопии, пахиметрии, визометрии.
*При наружном осмотре выявляется помутнение роговицы, возможна конъюнктивальная инъекция сосудов. *Метод конфокальной микроскопии роговой оболочки является золотым стандартом в диагностике данной патологии.
Помимо детального изображения эндотелия, измеряется плотность клеток и их средний диаметр на единицу площади. Степень снижения размера и количества клеточных элементов при эндотелиальной дистрофии роговицы зависит от тяжести заболевания.
Также выявляются специфические образования (гутты) в виде капель темного цвета с яркой центральной частью и околоклеточной локализацией. В начале развития диметр гутты меньше эндотелиоцита, в последующем они сливаются и имеют вид крупных пятен.
Конфокальная биомикроскопия позволяет проводить прижизненный мониторинг состояния роговицы с визуализацией тканей на клеточном и микроструктурном уровне.
Данный метод в силу оригинальной конструкции микроскопа и его большой разрешающей способности позволяет визуализировать живые ткани роговицы, измерить толщину каждого из ее слоев, а также оценить степень морфологических нарушений. Строма. Глубина 64 мкм.
Эндотелий. Глубина 522 мкм. Эпителий. Глубина 40 мкм. Лазерная сканирующая томограмма (400 х400 мкм).
Пахиметрия — метод исследования, направленный на измерение толщины роговицы и выраженности ее отека.
Пахиметрия может проводиться двумя способами: * оптический – бесконтактный метод, который выполняется при помощи оптического когерентного томографа или щелевой лампы.
Такой способ называется когерентной пахиметрией; * ультразвуковой – контактное измерение толщины роговой оболочки глаза, которое осуществляется при помощи аппарата УЗИ.
Помимо стандартной пахиметрии, благодаря новому портативному пахиметру SP-100 стало возможным получить данные толщины роговицы, а также измерить внутриглазное давление. Результат внутриглазного давления выдается с учетом поправки на различную толщину роговицы. Плотность эндотелия роговицы исследуется с помощью эндотелиального микроскопа
Оптическая когерентная томография позволяет получить прижизненное изображение оптически прозрачных сред глаза с высоким пространственным разрешением.
Компьютерная кератотопография — один из наиболее информативных методов исследования рефракции роговицы. Обеспечивает возможность проведения детального объективного анализа рефракции и кривизны на различных участках роговицы. Наглядный вариант обработки данных представлен с помощью цветного картирования: цвет и интенсивность окраски различных зон роговицы зависят от рефракции последних.
Консервативное лечение Дистрофий роговицы Задача фармакотерапии заключается в уменьшении хронического отека роговицы, купировании симптомов дискомфорта и улучшении зрительных функций.
Консервативное лечение ЭЭД роговицы предусматривает применение различных кератопротективных, гиперосмотических, слезозамещающих, антиоксидантных средств, а также лечебных мягких контактных линз и лазерного излучения
Обязательным компонентом консервативного лечения ЭЭД роговицы является контроль уровня внутриглазного давления, так как его повышение способствует усилению отека на фоне прогрессирующего повреждения эндотелиального слоя роговицы
Хирургическое лечение Патогенетически ориентированными методами лечения ЭЭД в настоящее время являются хирургические методы.
Одним из наиболее распространённых оперативных вмешательств при данном заболевании является кератопластика.
Сквозная кератопластика – наиболее радикальный метод лечения ЭЭД роговицы, позволяющий добиться восстановления зрительных функций в 90% случаев. Глаз с эпителиальноэндотелиальной дистрофией Глаз после сквозной кератопластики
* В 1993 г. W. Ko и S. Feldman в эксперименте впервые изучили возможность замены дистрофически измененного эндотелиального слоя роговицы донорским трансплантатом только задних отделов роговой оболочки.
В дальнейшем эти исследования послужили основой для развития задней послойной кератопластики – Posterior lamellar keratoplasty (PLK) и Deep lamellar endothelial keratoplasty (DLEK), предложенной Mark Terry в 2001 г. * F. Price с соавторами в 2005 г.
была предложена методика эндотелиальной кератопластики с отслаиванием десцеметовой мембраны – Descemet’s stripping endothelial keratoplasty, более известная в отечественной литературе, как DSEK. * В 2006 г. M.
Gorovoy модифицировал DSEK, предложив использовать автоматизированный микротом в целях создания равномерного и контролированного по глубине среза роговичного трансплантата.
Операция получила название автоматизированная эндотелиальная кератопластика с отслаиванием десцеметовой мембраны – Descemet’s stripping automated endothelial keratoplasty (DSAEK). * В 2006 г. группой ученых во главе с G. Melles опубликованы результаты успешной клинической апробации метода трансплантации десцеметовой мембраны – Descemet’s membrane endothelial keratoplasty (DMEK). * Микроинвазивная десцеметопластика. трансплантации амниотической мембраны
Глаз после эндотелиальной кератопластики Томограмма переднего отрезка глаза с эндотелиальным трансплантатом
Спасибо за внимание!
Источник: https://present5.com/distrofii-rogovicy-endotelialnaya-distrofiya-rogovicy-fuksa-vypolnila-ordinator/
Эндотелиальная дистрофия Фукса
- Симптомы
- Диагностика заболевания
- Лечение эндотелиальной дистрофии Фукса
Эндотелиальная дистрофия роговицы (дистрофия Фукса) – это наследственное заболевание, которое поражает самый внутренний слой роговицы — эндотелий.
Избыточная жидкость, скапливающаяся в роговице из-за поражения эндотелия, снижает ее прозрачность вплоть до состояния, когда роговица становится похожей на матовое стекло.
Происходит постоянная потеря эндотелиальных клеток по мере прогрессирования дистрофии, так как они не делятся, и их количество постоянно уменьшается. Оставшиеся клетки занимают освободившуюся площадь большим уплощением.
Некоторое время состояние компенсируется усиленной работой оставшихся клеток, но со временем насосная система становится менее эффективной, вызывая отек роговицы, ее помутнение и, в итоге, снижение зрения.
На ранних стадиях заболевания отмечаются так называемые «засветы» и повышенную непереносимость света. Постепенно зрение может ухудшаться преимущественно в утренние часы, несколько восстанавливаясь к вечеру.
Это объясняется тем, что во время ночного сна нет испарения влаги с поверхности роговицы, и влага накапливается в роговице. При открытых веках днем включается и этот механизм выведения жидкости из роговицы, и баланс смещается ближе к нормальному состоянию.
По мере гибели новых эндотелиальных клеток зрение постоянно остается сниженным.
Эндотелиальная дистрофия Фукса поражает оба глаза и несколько чаще встречается среди женщин. Обычно она проявляется в 30-40 лет и постепенно прогрессирует. Если зрение ухудшается настолько, что пациент теряет способность самостоятельно обслуживать себя, возникают показания для пересадки роговицы.
Симптомы
Симптомы дистрофии Фукса следующие:
- Расплывчатое зрение, которое часто бывает хуже после сна
- Непостоянная острота зрения
- Ослепление (засвет) при взгляде на источник света
- Непереносимость яркого света
- Чувство песка в глазах
Диагностика заболевания
Эндотелиальная дистрофия обнаруживается при обследовании глаза за щелевой лампой. Кроме того, применяется ультразвуковая пахиметрия для оценки толщины роговицы и, следовательно, выраженности ее отека. Четкое изображение эндотелия и возможность определить плотность клеток на единицу площади, их средний размер дает эндотелиальная микроскопия.
Лечение эндотелиальной дистрофии Фукса
Медикаментозными средствами, к сожалению, нельзя добиться излечения от этого заболевания. Растворы с высокой осмолярностью, т.е. способностью притягивать воду, помогают обезводить роговицу и временно улучшить зрение.
В последние годы для лечения эндотелиальной дистрофии роговицы (как спонтанной, так и возникшей в результате потери эндотелия во время операции) успешно применяется методика роговичного кросслинкинга. Пересадка роговицы при удачном исходе может дать хороший результат.
Но из-за относительно высокого риска осложнений, связанных с операцией, она, как правило, назначается при остроте зрения менее 0,1-0,3.
Источник: https://www.visus-novus.ru/uslugi/endotelialnaya-distrofiya-fuksa/
Дистрофия Фукса — что это за патология и можно ли ее вылечить?
Чтобы роговица могла обеспечивать нормальную оптическую функцию, она должна быть абсолютно прозрачной. Если по какой-то причине роговая оболочка мутнеет, у человека может заметно снижаться зрение. Одним из заболеваний, при которых важная оптическая среда глаза утрачивает свою прозрачность, является дистрофия Фукса.
Суть заболевания
Глазная роговица — одна из важнейших оптических сред, которая позволяет нам видеть. Эта оболочка глаза состоит из пяти слоев, каждый из которых выполняет определенную функцию.
Самый нижний слой называется эндотелием, или задним эпителием, и его основная задача — отводить избыток влаги от роговицы, препятствуя ее отеку и помутнению. Дистрофия Фукса — это болезнь, при которой изменяется нормальная структура эндотелия, что ведет к накоплению влаги в роговице и, как следствие, ее помутнению.
Другое название этого заболевания — эпителиально-эндотелиальная дистрофия (ЭЭД), также иногда патологию называют буллезной дистрофией.
Из-за чего может начаться ЭЭД?
Патология может носить первичный характер, в этом случае она обычно возникает у людей (чаще женщин) от 30 до 50 лет.
Но нередко ЭЭД является вторичной и развивается у людей разного возраста и пола вследствие повреждения глазных тканей.
Как правило, основные причины развития ЭЭД — травмы, особенно проникающие ранения, и хирургические операции по поводу катаракты с установкой искусственного хрусталика.
При дистрофии Фукса в эндотелии начинаются структурные изменения, количество эндотелиальных клеток сокращается, и нижний слой роговицы истончается.
Это приводит к попаданию большого количества жидкости в средний слой роговой оболочки, что вызывает отек и нарушает ее прозрачную структуру. Помутневшая роговица приводит к ухудшению зрения и нередко сопровождается болью в глазах.
Если пациенту своевременно не оказать грамотную офтальмологическую помощь, есть риск развития слепоты.
Основные симптомы заболевания
Течение болезни может быть как скрытым — без ярко выраженных клинических проявлений, так и сопровождаться яркой симптоматикой. Основные симптомы, которые характерны для ЭЭД:
- нечеткое, мутное зрение, особенно в утренние часы;
- различные зрительные искажения;
- чрезмерная светочувствительность;
- сниженная острота зрения в темноте, ореолы вокруг световых источников;
- дискомфорт в глазах — чувство «как песка насыпали», ощущение инородного тела;
- образование пузырьков на роговой оболочке из-за накопления жидкости;
- помутнения роговицы;
- утрата зрения (является симптомом поздней стадии).
ЭЭД у разных пациентов может проявляться различными комбинациями перечисленных симптомов, за точной диагностикой следует обращаться к врачу.
Особенности лечения
Одним из методов лечения является закапывание специальных растворов, которые помогают выводить жидкость и уменьшают отек. Если на фоне заболевания развивается буллезная кератопатия, которая часто сопровождается болезненными ощущениями, врач может порекомендовать использование мягких линз.
Консервативное лечение не всегда эффективно, поэтому большинству пациентов назначают пересадку роговой оболочки. Современные хирургические методики предполагают трансплантацию не всей оболочки, а лишь ее отдельных слоев. Если вовремя не провести операцию, есть риск потерять зрение.
Важнейшим методом профилактики дистрофии Фукса являются регулярные обследования у офтальмолога. Не менее важно беречь здоровье глаз, избегая любых травм.
Команда MagazinLinz.ru
← Предыдущий вопрос Следующий вопрос →
Источник: https://magazinlinz.ru/distrofiya-fuksa—chto-eto-za-patologiya-i-mozhno-li-ee-vylechit.htm
Эндотелиальная дистрофия роговицы — диагностика и лечение в Сфера
Офтальмологический термин «эндотелиальная дистрофия роговицы» (ЭДР) используют для обозначения патологического состояния, характеризующегося отмиранием её эндотелия (или, как его ещё называют, заднего эпителия).
Они представляют собой плоские клетки, выстилающие заднюю поверхность рогового слоя, функция которых заключается в транспортировке жидкости и растворённых веществ. Таким образом обеспечивается прозрачность роговой оболочке.
Заболевание сопровождается целым рядом неприятных клинических проявлений, начиная с нарушений зрительной функции и заканчивая болевой симптоматикой. Оно может быть ранним и поражать детей в возрасте до трёх лет, или — поздним и проявляться у пациентов старше сорока. В первом случае его одинаково часто диагностируют у лиц обоих полов, во втором — у женщин.
В зависимости от причин развития выделяют первичную и вторичную ЭДР.
| Первичная | Врождённая дистрофия обусловлена генетическими мутациями:
Помимо этого, заболевание может быть спровоцировано дефицитом митохондрий эндотелиоцитов. |
| Вторичная | Приобретённая дистрофия развивается вследствие:
|
Патологическое состояние отличается медленным прогрессированием. Нередко со времени появления его первых проявлений до формирования полной клинической картины проходит около двух десятилетий. На начальных стадиях развития ЭДР пациенты не предъявляют жалоб.
Изредка они отмечают нарушения остроты зрительной функции после просыпания. Во время проведения офтальмологического осмотра врач выявляет в центральных отделах роговицы гутты, которые могут иметь форму гриба или капли.
Их формируют волокна коллагена вследствие изменения его структуры.
По мере развития патологического процесса роговая оболочка отекает, её нервные окончания подвергаются дегенеративным процессам, провоцирующим снижение их чувствительности. Специфические клинические проявления заключаются в следующем:
- болезненная чувствительность глаз к свету;
- гиперемия глазного яблока;
- ухудшение зрительной функции по утрам с постепенным восстановлением в течение дня.
Последний симптом обусловлен недостаточно хорошим испарением влаги с роговицы во время сна, когда глаза закрыты. Из-за скапливания жидкости формируется отёк и ухудшается зрение, но по мере её испарения в течение дня отёчность уходит, а зрение восстанавливается.
Дальнейшее прогрессирование заболевания приводит к появлению следующей симптоматики:
- ощущение чужеродного тела в глазу;
- интенсивное слёзотечение;
- болевая симптоматика, локализующаяся в области глазницы;
- прогрессирующее снижение остроты зрения.
На данной стадии вдоль рогового эндотелия формируется фиброзная ткань, что несколько улучшает состояние пациента, однако в будущем становится причиной эрозийных процессов, изъязвлений и помутнений. Последние провоцирует процесс васкуляризации, который характеризуется появлением в роговом слое кровеносных сосудов.
При наличии ЭДР проводимые диагностические исследования позволяют выявить:
- помутнение роговой оболочки, появление в ней кровеносных сосудов — физикальный осмотр;
- уменьшение толщины рогового слоя или её увеличение вследствие отёка — пахиметрия;
- наличие гуттов и уменьшение размера и числа клеточных элементов — конфокальная микроскопия;
- области дегенерации, отёки, сформированные на поверхности роговицы буллы — биомикроскопическое исследование;
- снижение остроты и чёткости зрения — визометрия.
Тактику лечения ЭДР определяет офтальмолог, который учитывает вид и причину заболевания, стадию его развития и индивидуальные показания пациента. Оно может проводиться с применением консервативных и хирургических методик.
Терапевтические мероприятия направлены на устранение клинических проявлений заболевания и заключаются в следующем:
- инстилляции солевых растворов для устранения отёка роговой оболочки и восстановления зрительной функции;
- пероральный приём препаратов с обезболивающим эффектом и закапывание глазных капель;
- подбор оптических средств коррекции очков или контактных линз.
Хирургические методики предусматривают проведение:
- Рогового кросс-линкинга — оперативное вмешательство направлено на удаление верхнего слоя эпителия, нанесения на обнажившиеся в результате слои рибофлавина и его облучения UV-лучами определённого спектра. Таким образом можно добиться формирования новых волокон роговицы, способных создать прочный каркас, исключающий её деформации. Состояние пациента стабилизируется в течение шести месяцев;
- Послойная кератопластика — предусматривает удаление роговицы и установку на её место донорского трансплантата или биологического импланта. Она достаточно эффективна и позволяет избавиться от помутнений и провести коррекцию зрения на запущенных стадиях ЭДР. При правильном проведении операции осложнения исключены, восстановительный период требует нескольких месяцев;
- Трансплантация задней пограничной мембраны — направлена на пересадку промежуточного слоя, расположенного между стромой и задним эпителием роговой оболочки. Предусматривает применение донорского трансплантата.
Пройти хирургическое лечение ЭДР можно в офтальмологической клинике «Сфера». Мы располагаем современным диагностическим оборудованием, а также установками, позволяющими проводить лечение в соответствии с международными стандартами. У нас работают ведущие отечественные офтальмологи, записаться на приём к которым можно по телефону: +7 (495) 139-09-81.
Источник: https://www.sfe.ru/o-klinike/ehto-interesno/rogovica/yendotelialnaya-distrofiya-rogovicy/