Стоимость выполнения сквозной кератопластики в нашей клинике составляет от 120 000 рублей за один глаз.
Что включено в стоимость операции сквозной кератопластики (пересадки роговицы):
- Биоматериал – «Материал для восстановления роговицы»;
- Комплект послеоперационного ухода – 8 – 10 видов необходимых глазных капель, антибиотики (таблетки), защитные окклюдеры;
- Проведение операции сквозной кератопластики ведущим хирургом клиники;
- Кератопластика в «Международном Офтальмологическом Центре» выполняется в амбулаторном режиме, под местной анестезией (используются современные препараты, которые не оказывают нагрузку на сердечно-сосудистую систему и хорошо переносятся пациентами). После пребывания в дневном стационаре и контрольного осмотра у хирурга, пациент возвращается домой.
- Месяц обязательных послеоперационных осмотров.
Если у Вас есть вопросы, Вы можете задать их нашим специалистам по телефонам в Москве 8 (495) 938-97-79 и 8 (495) 940-96-90
Почему мы рекомендуем проводить кератопластику в «Международном Офтальмологическом Центре»
Подготовка к хирургическому вмешательству начинается с проведения полного обследования зрительной системы, которое позволяет врачам определить показания к проведению операции, спрогнозировать ее результат. Наша Клиника располагает всем необходимым оборудованием и материалами для проведения операций плановой пересадки роговицы.
В «Международном Офтальмологическом центре» работают специалисты мирового уровня. В нашей клинике проводятся все виды операций пересадки роговицы.
Сквозная кератопластика – одно из приоритетных направлений деятельности клиники.
Операции по пересадке роговицы выполняет офтальмохирург с мировым именем Дементьев Дмитрий Давидович — признанный лидер в области трансплантации роговицы, хирург, регулярно проводящий «живую» хирургию для коллег-офтальмологов на сессиях Американской Академии Офтальмологии, на конгрессах Европейского общества катарактальных и рефракционных хирургов и многих других. Среди коллег-офтальмологов Доктор Дементьев является признанным авторитетом в области лечения пациентов с различными патологиями роговицы. Дмитрий Дементьев – один из немногих российских хирургов, который выполняет не только операции сквозной кератопластики, но и операции пересадки эндотелия, а также операции послойной кератопластики и передней послойной кератопластики.
В «Международном Офтальмологическом Центр» операции сквозной кератопластики проводят также профессор, д.м.н., хирург высшей категории Пивоваров Николай Николаевич и профессор, д.м.н., хирург высшей категории Золоторевский Андрей Валентинович
В ходе операции хирург при помощи микрохирургического инструмента или фемтосекундного лазера формирует роговичный лоскут и отделяет поврежденную часть роговицы.
На ее место имплантируется биоматериал — «Материал для восстановления роговицы», который точно соответствует размерам сформированного ранее лоскута. При помощи специально шовного материала он присоединяется к периферической части роговицы пациента.
После окончания операции на глаз пациента накладывается повязка или специальная защитная контактная линза.
Кератопластика в нашей клинике выполняется амбулаторно под местной анестезией при помощи современных препаратов, которые не оказывают нагрузку на сердечно-сосудистую систему и хорошо переносятся пациентами разного возраста. После операции и осмотра врача, пациент возвращается домой, что, безусловно, способствует максимально комфортному восстановлению.
Реабилитационный период после кератопластики длится до года, в связи с особенностями строения роговицы. В этот период пациент регулярно наблюдается у своего лечащего врача, который следит за динамикой восстановления. Снятие швов обычно происходит через 6—12 месяцев после операции.
Применяемое современное оборудование, биоматериал для восстановления роговицы, одноразовые инструменты и расходные материалы соответствуют всем мировым стандартам, прошли строгие клинические испытания и имеют необходимые сертификаты и разрешения. Послеоперационные осложнения и восстановительный период сведены к минимуму, достигается максимальный зрительный результат.
У врачей «Международного Офтальмологического Центра» есть постоянный доступ к роговичному банку, и возможность проведения операции зависит только от пожеланий пациента и индивидуальных показаний к проведению кератопластики.
«Материал для восстановления роговицы» отбирается, основываясь на мировых стандартах. Проводятся биологические, вирусологические, исследования эндотелиального слоя клеток, которые дают возможность сделать прогноз о дальнейшей жизнеспособности материала и результатах будущей операции.
«Материал для восстановления роговицы», обладает хорошей приживляемостью, значительно снижен риск возникновения помутнений. Используя такой биоматериал, офтальмохирурги «Международного Офтальмологического Центра» добиваются лучших оптических характеристик зрения после операции.
Когда необходима кератопластика?
Если у вас:
- кератоконус;
- различного рода бельма роговицы — ожоговые и дистрофические;
- врожденные и приобретенные дистрофии роговицы;
- рубцы роговицы, состояние после травм, операций и воспалений;
- травматические дефекты роговицы.
В нашей клинике проводятся все виды кератопластики:
- сквозная пересадка роговицы;
- послойная пересадка роговицы (передняя послойная кератопластика и задняя послойная кератопластика);
- интракамеральная пересадка эндотелия.
- Также в нашей клинике выполняются операции по кератопротезированию.
Послойная кератопластика
Данный вид хирургического вмешательства проводят у больных с поверхностными помутнениями роговицы, которые не затрагивают большую часть стромы и задних слоев роговой оболочки. Как правило, это пациенты после перенесенных кератитов, поверхностных ожогов, некоторых форм дистрофий роговицы. Суть данной операции заключается в полном иссечении передних, помутневших слоев роговицы и их замены на донорскую, прозрачную ткань. Как правило, результат данной операции удовлетворителен: в подавляющем большинстве случаев удается восстановить прозрачность роговицы. Часто достаточно пересадить только пораженный слой роговицы, а здоровые ткани оставить нетронутыми (кератоконус 2-3ст., буллезная кератопатия, поверхностные помутнения роговицы). В настоящее время врачи стараются отходить от традиционной сквозной пересадки роговицы и, когда это возможно, выполнять послойную кератопластику. В зависимости от показаний выполняется Передняя глубокая послойная кератопластика или Задняя послойная кератопластика. Послойная кератопластика имеет целый ряд преимуществ: отсутствие риска отторжения трансплантата, меньший индуцированный астигматизм, а значит лучшие зрительный функции, короткий реабилитационный период, сохранность механической прочности роговицы.
Послойные кератопластики могут так же выполняться как механически так и с помощью фемтосекундного лазера. Технически послойные кератопластики более сложные и требуют от хирурга высшего мастерства.
После приживления трансплантата и снятия шва современные эксимер-лазерные установки и безопасные факичные ИОЛ позволяют убрать возможные рефракционные неточности, и довести конечный результат до максимальных значений остроты зрения.
Ход операции послойной пересадки роговицы
Хирург производит срез поверхностной части мутной роговицы с учетом глубины расположения помутнений и их поверхностных границ. Образовавшийся дефект замещают прозрачной роговицей такой же толщины и формы.
Трансплантат укрепляют узловыми швами или одним непрерывным швом. При оптической послойной кератопластике используют центрально расположенные круглые трансплантаты.
Лечебные послойные пересадки разного вида могут быть произведены как в центре, так и на периферии роговицы в пределах зоны ее поражения.
Передняя послойная кератопластика
В ходе этой операции заменяются только передние слои роговицы, толщиной 300–400 мк. Преимуществами данного метода являются: отсутствие риска эндотелиального отторжения, меньший послеоперационный астигматизм, сохранная структура переднего сегмента глаза, и, как следствие, ускоренная зрительная реабилитация.
Сквозная кератопластика
Наиболее распространенный тип хирургического вмешательства. Такую операцию проводят больным с полным помутнением всех отделов роговицы после перенесенных травм роговицы, при кератоконусе, дистрофии роговицы, ожогах роговицы. Данная операция предполагает иссечение измененной роговицы на всю глубину круглым трепаном диаметром 6-8 мм и замена иссеченной ткани на донорскую. Этим же способом выкраивается донорский трансплантат. Затем хирург непрерывными или узловыми швами фиксирует донорский трансплантат к периферии оставшейся роговицы реципиента. Шов остается на срок до 6 месяцев. По истечении 6 месяцев шов необходимо снять.
Этот способ выкраивания роговичных дисков металлическим ножом – трепаном является механическим способом.
Исход этой операции зависит от ряда факторов: исходного состояния роговицы больного, общего статуса пациента, наличия сопутствующей соматической патологии, характера рубцевания ткани.
Следует особо подчеркнуть, что при некоторых заболеваниях (например, при кератоконусе) вероятность прозрачного приживления очень высока (до 95%).
Этот способ сквозной пересадки роговицы является «традиционным». Самым же современным является способ выкраивания роговичных дисков фемтосекундным лазером.
Высокопрецизионный лазер заменяет металлический нож-трепан и обладает рядом преимуществ, таких как высокая точность среза, возможность создать сложный профиль бокового среза для лучшей герметизации и адаптации трансплантата, позволяет получить лучшие зрительные функции и укоротить реабилитационный период, снизить уровень интра-и послеоперационных осложнений (интраоперационное повреждение радужки и хрусталика, высокий индуцированный астигматизм). Такой способ сквозной пересадки роговицы носит название Фемто-СКП.
На этом видео Вы можете посмотреть ход операции сквозной кератопластики, выполненной офтальмохирургом Д. Дементьевым с помощью фемтосекундного лазера
Пересадка эндотелия
Новый, современный вид кератопластики, который применяют для восстановления прозрачности роговицы при эндотелиально-эпителиальной дистрофии роговицы. Задняя поверхность роговицы человека выстлана монослоем клеток, которые называют эндотелием. Эти клетки выполняют барьерную функцию: препятствуют проникновению внутриглазной жидкости в толщу роговицы. Их особенностью является невозможность восстановления. Другими словами, если часть клеток в результате воспаления или травмы гибнет, то оставшиеся клетки не в состоянии полноценно осуществлять трофику роговицы, последняя отекает, теряет прозрачность. У больных существенно снижается острота зрения, развивается выраженный болевой синдром. Это тяжелое заболевания развивается у больных вследствие перенесенных тяжелых глазных операций или глазных воспалительных заболеваний (увеита, иридоциклита, кератита различной этиологии). Часто заболевание сопровождается повышенным внутриглазным давлением. Эндотелиальная дистрофия роговицы наиболее распространена у пожилых людей в связи со значительной физиологической потерей эндотелиальных клеток. Через утолщенную отечную роговицу не могут правильно проходить внутрь глаза лучи света, чтобы формировать изображение на сетчатке, что приводит к сильному снижению зрения. В тяжелых случаях происходит формирование булл (пузырьков на передней поверхности роговицы). Разрыв буллы вызывает сильнейший дискомфорт и болевой синдром.
На видео — Комбинированная операция: факоэмульсификация катаракты с имплантацией ИОЛ + эндотелиальная пересадка роговицы
Задняя кератопластика предполагает замену только эндотелиального пласта измененной роговицы больного. При этом толщина донорского трансплантата составляет 110-140 мкм. Необходимо отметить, что такой вид хирургического вмешательства проводят в нескольких клиниках России.
Вылечить консервативным путем заболевание невозможно. При дистрофии роговицы единственный способ восставить зрение и избавиться от болевых ощущений — проведение операции по пересадке роговицы (кератопластики).
Глаз с развившейся эндотелиально-эпителиальной дистрофией роговицы. Видна отечная, тусклая роговица. Острота зрения до операции 0.07–0.09.
Больному выполнена сквозная субтотальная кератопластика. Трансплантат прозрачный, виден обвивной непрерывный шов. Острота зрения с коррекцией 0.8.
Отдельно следует остановиться на описании донорского материала для проведения кератопластики. В нашей клинике мы применяем консервированную донорскую ткань. Ее особенностью является полная стерильность, апирогенность, сниженная иммунная активность. Подобный материал широко применяется для проведения кератопластик практически во всех ведущих клиниках мира.
Читать также:
- Кератопластика
- Кератопротезирование
- Диагностика зрения
Источник: https://mocentro.com/uslugi/peresadka-rogovicy/
Кератопластика роговицы: как проходит операция, показания и цены | мрикрнц.рф
При серьезном повреждении роговой оболочки современные медучреждения предлагают сделать кератопластику – микрохирургическую операцию по трансплантации поврежденного участка роговицы глаза. Для пересадки используется донорский материал или искусственный трансплантат. Такая операция способствует восстановлению поврежденных тканей и улучшению зрительных функций.
Впервые такая операция была выполнена в 1905 году, но популярностью она стала пользоваться относительно недавно. Сегодня имплантация прозрачного тела не является редкостью и осуществляется во многих медучреждениях.
Пересадка роговицы в большинстве случаев отличается положительными результатами, поскольку роговая оболочка не имеет кровеносной системы и донорская ткань легко приживается. Иногда вместо донорского трансплантата используется искусственный материал.
Данная процедура позволяет добиться следующих результатов:
- реконструкция прозрачного тела после травмы,
- восстановление поврежденных тканей,
- улучшение прозрачности оболочки,
- остановка прогрессирования патологического процесса,
- улучшение внешнего вида глаза,
- восстановление зрительных функций.
Пересадка роговицы способствует устранению проблемы тогда, когда другие методы терапии оказываются неэффективными.
Показания и противопоказания к операции
Пересадка роговицы глаза проводится при серьезных повреждениях прозрачной оболочки и только при наличии строгих показаний. Донорская пересадка поврежденного участка роговой оболочки может осуществляться при наличии таких патологических состояний:
- инфекционное поражение роговицы, спровоцировавшее ее рубцевание,
- дистрофия Фукса,
- кератоконус,
- дегенеративно-дистрофические процессы в глазу,
- кератит тяжелой формы,
- глазное бельмо,
- ретинопатия,
- эрозии, язвенные образования,
- помутнение роговой оболочки.
Кератопластика может проводиться при механических травмах, ожогах или выраженном отеке роговицы. Показанием к протезированию также являются врожденные аномалии строения глаза и выраженные косметические дефекты.
При наличии показаний процедуру может сделать любой человек, желающий исправить форму прозрачного тела и восстановить зрение.
Однако донорская пересадка роговицы невозможна при наличии следующих состояний:
- бельма на глазу, сопровождающиеся глаукомой,
- глазные бельма, обладающие системой кровоснабжения,
- патологические состояния, увеличивающие вероятность отторжение трансплантата (сахарный диабет в декомпенсированной стадии, болезни иммунологического характера).
Возможность пересадки роговицы глаза определяется офтальмологом после тщательного обследования.
Подготовка к операции
Процедура пересадки роговицы не нуждается в продолжительном и сложном подготовительном этапе. Первым делом перед операцией необходимо пройти тщательную диагностику, включающую в себя следующие лабораторные и инструментальные исследования:
- общий анализ крови и мочи,
- биохимический анализ крови,
- анализ крови на RW,
- анализ на вирусные гепатиты,
- электрокардиограмма,
- флюорография,
- офтальмоскопия,
- биомикроскопия,
- тонометрия,
- визометрия.
При необходимости могут проводиться дополнительные диагностические мероприятия и консультации специалистов смежных областей. Срок давности результатов анализов не должен превышать 2-х недель.
Помимо состояния органов зрения специалист должен иметь информацию об общем состоянии здоровья, имеющихся заболеваниях.
Если пациент страдает от воспалительных или инфекционных заболеваний, то операция откладывается до момента устранения патологии.
Перед тем как выполнить пересадку роговицы, больной должен сообщить специалисту об используемых медикаментах и при необходимости на время прекратить их прием (некоторые лекарства могут спровоцировать послеоперационное кровотечение). На момент кератопластики должен быть готов донорский материал, в качестве которого чаще всего используются ткани трупного глаза. Перед трансплантацией нужно убедиться в отсутствии инфекционных процессов.
За сутки до операции пациент должен сделать разгрузочный день.
Ход процедуры
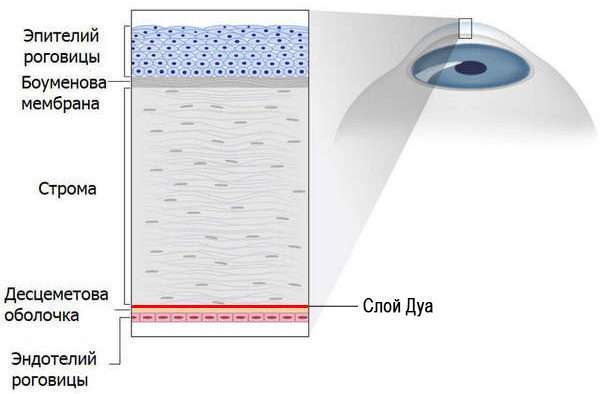
Кератопластика в большинстве случаев проводится в амбулаторных условиях под местной анестезией. В некоторых ситуациях может применяться общий наркоз. Роговая оболочка глаза состоит из 5 тоненьких слоев. В зависимости от того, какая часть оболочки нуждается в замене, выделяют следующие виды кератопластики:
- Сквозная. Поврежденная роговая оболочка иссекается полностью и заменяется трансплантатом. Донорские ткани фиксируются швами, которые остаются сроком на 1-1,5 года. Продолжительность трансплантации составляет 1-2 часа. Сквозная кератопластика является сложной процедурой, имеющей высокие риски развития осложнений.
- Послойная. Замещаются только пораженные слои. С учетом того какая стенка роговицы повреждена, выделяют 2 вида послойной кератопластики: передняя (меняются внешние слои) и задняя (трансплантируется слой десеметовой мембраны и эндотелий).
- Эндотелиальная. Инновационная методика, суть которой заключается в замещении только слоя эндотелиума, оставляя остальные части роговицы нетронутыми.
Пересадка роговицы глаза осуществляется офтальмологом-хирургом в несколько этапов:
- Делается общий или местный (специальные глазные капли) наркоз.
- Специальными инструментами осуществляется фиксация глаз и век.
- При помощи операционного микроскопа и специального скальпеля иссекаются пораженные ткани роговой оболочки.
- На место удаленных тканей накладывается донорский материал, который закрепляется швами.
- Производится осмотр швов, оценка состояния органов зрения на наличие осложнений.
- Пациенту делается инъекция с целью профилактики инфекции или воспаления.
По завершению всех манипуляций на оперированный глаз накладывается повязка, после чего пациент может отправляться домой.
Зрение после операции
После транспантации пациент несколько часов пребывает под наблюдением медицинского персонала, после чего ему накладывается защитная повязка или линза, и больной отправляется домой. Первые дни необходимо принимать антибактериальные капли и другие медикаменты, назначенные врачом. Восстановление зрения начинается сразу после операции по замене роговицы глаза и занимает продолжительное время (1-1,5 года).
Полное восстановление зрения после пересадки роговицы происходит только после снятия швов (спустя 6-12 месяцев). Для скорейшего выздоровления необходимо продолжать медикаментозное лечение и носить жесткие контактные линзы.
На протяжении всего реабилитационного периода необходимо избегать чрезмерных зрительных нагрузок, пребывания на ярком солнце или сильном морозе (ветре), приема спиртных напитков.
Соблюдение рекомендаций врача позволяет ускорить процесс заживления тканей и восстановления зрения.
Возможные осложнения
Пересадка роговицы, как и любое другое хирургическое вмешательство, может привести к появлению негативных последствий. После операции существует вероятность развития таких осложнений:
- кровотечения,
- расхождение швов,
- нарушение оттока внутриглазной жидкости,
- катаракта, глаукома,
- отслойка сетчатки глаза,
- воспалительный процесс,
- инфицирование,
- повышение внутриглазного давления.
Наиболее распространенным осложнением трансплантации роговицы является отторжение донорского материала.
Организм воспринимает трансплантат за инородное тело и отвергает его, что проявляется дискомфортом, зудом, болезненностью, светобоязнью и другими неприятными симптомами.
Вероятность отторжения трансплантата составляет 5%. При возникновении такого осложнения проводится медикаментозная терапия или повторяется пересадка тканей.
Риск отторжения донорской роговицы при повторной пластике минимален.
Стоимость операции
Пересадка роговицы сегодня является распространенной процедурой, которую проводят во многих продвинутых клиниках. Стоимость трансплантации в среднем составляет 30000-60000 тысяч на один глаз. Если пациент выбирает искусственный трансплантат, то цена увеличивается почти в 2 раза.
Видео
Загрузка…
Источник: https://xn--h1aeegmc7b.xn--p1ai/bolezni-glaz/korrektsiya-zreniya/keratoplastika-rogovitsyi-kak-prohodit-operatsiya-pokazaniya-i-tsenyi
Кератопластика роговицы — виды операций
Многих пациентов, которые имеют проблемы с роговицей глаза (это может быть не только кератоконус, но и дистрофии и рубцы роговой оболочки, эндотелиальная недостаточность и т.д.
) и в перспективе стоит вопрос о пересадке роговицы приходят в ужас услышав это слово – т.к. возникают ассоциации сходные с пересадкой почек, печени и других органов.
Так что такое кератопластика, показания и противопоказания к операции, ее виды и другие важные аспекты мы разберем ниже.
Понятия «пластика» больше известно людям из области пластической хирургии: «маммопластика» (пластика груди), «ринопластика» (пластика носа) и т.д. То есть, это то или иное изменение формы или размера органа (в т.ч. с использованием имплантов). Это может быть применимо и к роговице, когда дело касается хирургического изменения её свойств.
На рисунке — внешний вид глаза после сковзной кератопластики до снятия швов.
Показания к проведению кератопластики – когда операция нужна?
Все заболевания роговицы, при которых невозможно медикаментозное лечение (каплями, инъекциями и т.д.) и которые значительно ухудшают качество зрения или могут привести к перфорации глазного яблока требуют тех или иных манипуляций с этой прозрачной частью глаза.
К ним относятся:
- Язвы роговой оболочки (с угрозой прободения)
- Кератоконус в развитых стадиях
- Центральные рубцы роговицы (бельмо)
- Врожденные аномалии развития
Отдельно можно выделить эстетические показания – когда речь об улучшении зрения не идёт и хирургия проводится с целью улучшения внешнего вида глаза или сохранения глаза как органа.
Противопоказания — в каких случаях мы откажем в операции?
- Ограничением к проведению кератопластики могут быть как общие — иммунное состояние пациента (угроза отторжения), наличие некомпенсированных общих заболеваний (сахарный диабет), психические расстройства и другие.
- Операция не проводится, если у пациента имеется васкуляризация (обрастание сосудами) собственной роговицы, некомпенсированная глаукома, острые воспалительные заболевания глаза (конъюнктивит) и придаточного аппарата (блефариты).
- Противопоказания могут быть абсолютными (пересадка вообще не возможна) или относительными (временными) – когда после устранения «неблагоприятного фактора» ограничения снимаются.
Виды кератопластики
Хирургических манипуляций с роговицей может быть несколько видов, т.к. сама ткань не однородна (роговая оболочка состоит из пяти слоев, хотя некоторые исследователи выделяют и шесть) и поражаться могут различные ее отделы. В ряде случаев, о применимости термина «пересадка роговицы» вообще речи не идёт. Разберемся — какие возможны варианты.
Покровная (лечебная) кератопластика
Смысл данной операции заключается в накрытии воспаленной роговицы снаружи либо собственной тканью (конъюнктивой), либо инородной – например, амнионом, чтобы не допустить перфорации глаза и локализовать патологический процесс. Донорская (трупная) роговица здесь отсутствует.
Сквозная пересадка
При данном виде операции роговица пациента замещается на донорскую ткань полностью на всю глубину («насквозь»).
Послойная кератопластика
В данном случае меняется только часть роговой оболочки. Это могут быть наружные слои – на разную глубину (передняя глубокая послойная кератопласика или по английский DALK) или внутренние слои (задняя послойная кератоластика (эндотелиальная) – DSEK или DSAEK (англ.)).
Кроме того, возможны манипуляции в толщине роговой оболочки – это ламеллярная интрастромальная кератопластика (когда роговицу расслаивают и внутрь помещают донорский материал, укрепляя таким образом ткань пациента). В нашем центре она наиболее востребованная для пациентов с кератоконусом и проводится по авторской методике.
Внешний вид глаза пациента после задней послойной кератоластики (эндотелиальной) при синдроме Фукса
Кератопротезирование
В ряде случаев (из-за состояния глаза или отсутствия донорского материала для пересадки) проводится протезирование участка роговицы с помощью искусственных протезов. Как правило, они представляют собой кусок полимерного материала, который можно подшить к тканям пациента.
Установка такого кератопротеза позволяет в какой-то мере улучшить остроту зрения и повысить качество жизни человека. Как правило, это временное явление, но у пожилых и тяжелых пациентов такой имплант может оставаться пожизненно.
Внешний вид глаза пациента с кераторопротезом — видны сосуды в собственной роговицы, из-за которых пересадка донорской невозможна
Фемтосекундная кератопластика
На самом деле это не какой-то отдельный вид пластики роговой оболочки, а её техническое исполнение.
При таком виде операций вместо специальных кератомов («ножей для роговицы») используется фемтосекундный лазер, который вырезает фрагменты ткани (как трансплантата, так и роговицы пациента) нужного размера.
Однако, в ряде случаев из-за особенностей тканей пациента или технологии хирургического вмешательства использование фемтосекундного лазера может быть затруднительно.
Более подробно с каждым видом хирургического лечения вы можете ознакомиться в соответствующем разделе.
Стоимость операций
Цена кератопластики зависит от её вида, состояние глаза пациента, используемых донорских материалов или роговичных протезов. Точную сумму можно будет назвать после очной консультации со специалистом нашей клиники.
- Самая простая манипуляция – покровная кератопластика (с использованием собственных тканей пациента или амниона) стоит от 50 000 до 130 000 рублей в зависимости от категории сложности.
- Если речь идёт об использовании донорской роговицы с полной или послойной пересадкой, то цена такой операции составит от 300 000 до 500 000 рублей.
- При использовании фемтосекундного сопровождения кератопластики стоимость увеличивается на 100 000 рублей.
Источник: https://keratoconusa.net/ketatoconus/keratoconus-poleznoe/703-vidi-keratoplastiki.html
Пересадка роговицы в Израиле — современная и эффективная процедура
Полная или частичная трансплантация роговой оболочки проводится в израильских клиниках уже достаточно давно — сюда ежегодно приезжает множество пациентов с кератоконусом, дегенеративными изменениями и травмами роговицы. Все они получают квалифицированную медицинскую помощь.
Отзывы о пересадке роговицы в Израиле свидетельствуют о высоком уровне подготовки глазных хирургов, хорошем качестве донорского материала и искусственных имплантатов. Здесь вы можете пройти любые виды кератопластики — от полной замены роговой оболочки до частичной.
Кератопластика в Израиле — показания
Кератопластика представляет собой пересадку донорской или искусственной роговицы с целью лечения заболеваний или травм роговой оболочки глаза.
В каких случаях проводят пересадку роговицы
- Улучшение оптической остроты зрения — замена помутневшего или претерпевшего другие физические изменения участка роговой оболочки на донорскую ткань. Наиболее распространенными показаниями в данном случае являются терапия кератоконуса, дегенеративных заболеваний роговицы, кератоглобуса, дистрофии и травм роговой оболочки.
- Реконструктивная операция, направленная на сохранение естественной анатомии роговой оболочки у пациентов с кератитом и патологическим истончением роговицы. Также реконструктивные операции проводятся при восстановлении структур глаза, связанных с проникающими травмами.
- Терапевтическое удаление воспаленных участков роговой оболочки при отсутствии лечебного эффекта от традиционных консервативных средств лечения (антибиотики, противовирусные препараты).
- Косметическая коррекция дефектов роговицы — шрамов, пятен и т. д.
Первыми, кто применил эту процедуру, считаются чешский врач Э. Цирм и испано-американский глазной хирург Р. Кастровьехо. Доктор Кастровьехо первым в мире провел трансплантацию роговицы при лечении пациента с кератоконусом в начале 1930-х годов. С тех пор эта операция плотно вошла в офтальмологическую практику, претерпела ряд усовершенствований и сегодня широко используется при лечении широкого спектра патологий роговицы.
Как проводят пересадку роговицы в Израиле
Если проводится трансплантация всей роговицы, операция называется проникающей кератопластикой, если пересаживается только ее отдельный фрагмент, вмешательство называют ламеллярной кератопластикой.
Процедура проводится под общей анестезией, реже — в условиях местного обезболивания и седации пациента. Перед проведением операции проводится полное офтальмологическое обследование больного, осуществляется анализ крови, проводится ЭКГ и ряд других тестов, а затем врач определяет наиболее подходящий тип пластики. Израильские специалисты широко применяют несколько видов данной процедуры.
Типы кератопластики
- Проникающая.
- Ламеллярная (передняя, эндотелиальная).
- С использованием донорского материала.
- С использованием искусственных имплантатов.
В каждом конкретном случае вид пластики подбирается с учетом особенностей состояния пациента и клинической картины.
Проникающая кератопластика
Процедура представляет собой сквозное удаление диска роговой оболочки со всеми его слоями и замена их на донорский материал. Донорская роговица пришивается с использованием микрохирургических инструментов. Далее пациенту вводят антибиотики для предотвращения инфицирования операционной раны. Обычно вы можете покинуть клинику в тот же день и показаться врачу на следующий.
Пересадка донорской роговицы в Израиле осуществляется с использованием биоматериалов, которые хранятся в специальных медицинских учреждениях — глазных банках. Весь донорский биоматериал проходит тщательную проверку на отсутствие инфекции, в том числе — гепатита и ВИЧ.
Ламеллярная кератопластика
Процедура заключается в селективной замене отдельных фрагментов роговицы и может выполняться с применением нескольких техник.
Основное преимущество этого вида операций состоит в улучшенной интеграции трансплантата в структуры глаза.
Такие операции достаточно сложны и требуют от хирурга большого клинического опыта — ведь толщина пересаживаемого фрагмента составляет порядка 500 микрометров.
Ламеллярная трансплантация роговицы чаще всего проводится с применением двух техник — глубокой передней и эндотелиальной кератопластики.
В первом случае передние слои центра роговой оболочки удаляются и заменяются донорским материалом. Клетки эндотелия и десцеметовы оболочки (промежуточный слой между эндотелием и стромой) оставляются интактными.
Эта техника применяется при коррекции помутнений, шрамов и других патологий в переднем слое роговицы.
Во втором случае проводится замена фрагмента слоя эндотелия, стромы и десцеметовой оболочки (т. н. техника DSEK), либо эндотелия и десцеметовой оболочки (техника DMEK).
Это относительно новый вид пластики роговицы, позволяющий, в отличие от сквозной трансплантации, использовать всего один шов или не использовать их вовсе. Другое ценное преимущество эндотелиальной кератопластики — быстрое восстановление зрительной функции.
Если при сквозной трансплантации на это требуется до одного года, то при эндотелиальной трансплантации срок реабилитации сокращается до нескольких дней или недель.
Пересадка искусственной роговицы в Израиле
Помимо донорского материала, сегодня все шире применяются искусственные трансплантаты. Наиболее распространен т. н.
бостонский кератопротез — искусственная роговица из оптического полимерного материала, которая фиксируется титановым запорным кольцом.
Также имеются модели, целиком выполненные из синтетических материалов, обладающие повышенной биосовместимостью — размер одного такого кератопротеза составляет порядка 7 мм в диаметре и полмиллиметра в толщину.
Стоимость пересадки роговицы в Израиле
Бюджет, который потребуется потратить на операцию, определяется видом кератопластики — чем высокотехнологичнее и сложнее операция, тем она дороже обходится. Тем не менее, если сравнивать аналогичные виды кератопластики в израильских клиниках и в Евросоюзе или США, можно заметить, что в Израиле цены ниже, как минимум, на 30-45%.
Преимущества кератопластики в Израиле
- Специалисты с колоссальным клиническим опытом, многие из них обучались новейшим техникам кератопластики в крупных клиниках Западной Европы и Соединенных Штатов и имеют профессорские степени.
- Тщательное предварительное обследование позволяет подобрать такой вид трансплантации, который будет обеспечивать оптимальный результат, позволит эффективно восстановить зрительную функцию на долгие годы.
- Широкий спектр хирургических подходов — пересадка донорского материала и искусственной роговицы, проникающая и эндотелиальная кератопластика.
- Вежливый медицинский персонал, благоустроенные одно- и двухместные палаты, персональный переводчик-куратор для каждого пациента.
Дополнительную информацию смотрите в разделе Офтальмология.
Источник: https://vizraile.com/oftalmologiya/peresadka-rogovitsy-v-izraile.html
Кератопластика: как проходит операция — "Здоровое око"
Современная медицина развивается стремительными темпами. Причем это касается всех направлений, включая офтальмологию. С появлением микрохирургии стало намного проще проводить сложные операции на глазах.
С помощью кератопластики можно за короткий срок восстановить зрение. Процедура абсолютно безопасна и отличается высокой эффективностью.
Суть коррекции заключается в пересадке донорской роговой оболочки пациентам, которым не могли консервативные методы терапии.
Пересадка роговицы глаз – это что?
Среди медиков процедура носит наименование кератопластика. Суть операции заключается в трансплантации внешней оболочки. Поскольку этот элемент зрительного аппарата не оснащен кровеносными сосудами, то в большинстве случаев имплантат приживается без проблем. После кератопластики острота глаз полностью или частично восстанавливается.
Наибольшей популярностью пользуется пересадка донорской ткани. Осуществляется трансплантация поврежденных областей либо роговицу полностью заменяют. В некоторых случаях используют трансплантаты из искусственного материала. Обычно вмешательство проводится под общей анестезией, однако, некоторые врачи рекомендуют осуществлять коррекцию под местным наркозом.
| Процедура практически всегда дает высокий результат, а риск развития осложнений сведен к минимуму. Поэтому кератопластика считается одной из самых востребованных операций по восстановлению здоровья органа зрения. |
Виды пересадки роговой оболочки
В микрохирургии процедура делится на несколько форм:
- По объему вживляемого имплантата: частичная (проводится замена определенных областей) и полная (роговица удаляется и вживляется донорский элемент);
- По слоям, которые подлежат замене: сквозная, передняя или задняя кератопластика.
В зависимости от цели хирургического вмешательства его подразделяют на следующие формы:
- Оптическая. В процессе процедуры помутневшая роговица полностью удаляется, на ее место устанавливают донорский элемент. Коррекция помогает восстановить светопропускную способность оболочки и нормализовать остроту зрения;
- Лечебная. Применяется для устранения кератита, если терапия медикаментами не принесла результата;
- Пластическая. Замена истонченной роговицы;
- Косметическая. Помутневшая оболочка устраняется с ослепшего глаза, чтобы улучшить внешний вид человека.
Источник: https://zdorovoeoko.ru/lechenie/keratoplastika/
Кератопластика (пересадка роговицы глаза) — все об операции трансплантации
Показания Методика После операции Почему выбирают нас Отзывы Цены
Сквозная кератопластика (пересадка роговицы) – микрохирургическая операция, которая позволяет улучшить качество зрения у пациентов с различными патологиями роговицы. Цель операции – восстановить анатомическую форму и функции роговицы, устранить ее имеющиеся врожденные или приобретенные дефекты. На сегодняшний день кератопластика является самой распространенной операцией по пересадке (трансплантации) органов. В мире ежегодно выполняется более десяти тысяч подобных операций.
В ходе операции пораженный участок роговой оболочки полностью или частично заменяют донорским трансплантатом. При этом, в зависимости от патологии, трансплантат может замещать ткани роговицы на всю ее глубину, а также размещаться на передних слоях роговицы или в ее толще.
Кому показана пересадка роговицы
По статистике различные виды патологии роговицы составляют 25% от всех заболеваний органов зрения.
Нарушения остроты зрения, вызываемые патологиями роговицы, в большинстве случаев необратимы и не поддаются коррекции при помощи очков или контактных линз.
Именно поэтому кератопластика является фактически единственным эффективным методом лечения для пациентов с изменением прозрачности (помутнениями) роговицы или нарушением ее сферичности. Пересадка роговицы применяется при:
- кератоконусе и кератоглобусе;
- бессосудистом бельме роговицы (образуется как осложнение кератитов и язв роговицы, после химического или термического ожога);
- посттравматических рубцах роговицы (в том числе после операций);
- врожденных или приобретенных дистрофиях роговицы.
Перед выполнением хирургического вмешательства все пациенты, которым требуется пересадка роговицы, обязательно проходят тщательное обследование для выявления противопоказаний и факторов риска, а также прогнозирования результатов вмешательства. В случае обнаружения таких факторов риска, как энтропион, эктропион, блефарит, бактериальный кератит и т.п., они должны быть устранены до проведения кератопластики.
Как происходит операция
Глазное яблоко фиксируют, хирург определяет точный размер участка роговицы, который подлежит удалению. После формирования роговичного лоскута с заданными параметрами пораженные ткани удаляют. На их место имплантируется роговичный трансплантат, размеры которого полностью совпадают с размерами удаленного лоскута.
При необходимости может использоваться лазерное сопровождение кератопластики с помощью фемтосекундного лазера (в нашей клинике используется новейшая установка — Wavelight FS200 Femtosecond, обладающая самой большой скоростью формирования роговичного лоскута).
По показаниям одновременно может выполняться реконструкция переднего отрезка глаза (удаление катаракты, установка или замена ИОЛ, разрушение синехий, пластика радужки и пр.).
После завершения всех необходимых манипуляций трансплантат фиксируют специальным шовным материалом (толщина нити много тоньше человеческого волоса), на прооперированный глаз накладывают тугую давящую повязку, также могут использоваться специальные защитные контактные линзы. В день операции пациент возвращается домой.
Видео сквозной кератопластики роговицы
Восстановление после кератопластики
Период реабилитации после кератопластики достаточно длительный и составляет 9-12 и более месяцев, связано это с особенностями строения роговой оболочки глаза. Швы снимают не раньше чем через 6 месяцев (или позднее) после операции.
Чтобы избежать послеоперационного воспаления роговицы и снизить риск отторжения трансплантата, назначаются глюкокортикоиды и антибактериальные препараты в виде глазных капель (на срок не менее 2 месяцев после операции).
На весь период заживления рекомендуется тщательно оберегать глаз от механических повреждений, избегать тяжелой физической работы.
Возможные осложнения операции
Как при любом хирургическом вмешательстве, при выполнении операции по пересадке роговицы существуют определенные риски (кровотечение, несостоятельность швов, инфицирование, осложнения, связанные с анестезией).
Послеоперационные осложнения чаще всего связаны с отторжением пересаженного материала, реже наблюдается стойкое повышение внутриглазного давления, отек макулы, астигматизм и др.
Может быть полезно
Памятка пациенту после сквозной кератопластики
Преимущества кератопластики в МГК
Перед выполнением хирургического вмешательства наши пациенты проходят тщательное обследование глаз с применением самой современной диагностической аппаратуры от ведущих мировых производителей.
Наша Клиника располагает всем необходимым оборудованием для пересадки роговицы и собственным банком биотрансплантантов.
За 2014 год в МГК была проведена 21 сквозная трансплантация роговицы, что является самым высоким показателем среди негосударственных офтальмологических центров в России.
В «Московской Глазной Клинике» работают специалисты мирового уровня. Сквозная кератопластика – одно из приоритетных направлений деятельности клиники.
В клинике работает профессор Слонимский Алексей Юрьевич — один из наиболее авторитетных специалистов по лечению больных с различной патологией роговицы, признанный лидер в области сквозной трансплантации при кератоконусе, автор монографии по кератоконусу.
Профессор Слонимский Ю.Б. — член Правления Российского Общества Офтальмологов. Среди коллег-офтальмологов Юрий Борисович является признанным авторитетом в области лечения пациентов с тяжелой патологией роговицы.
Так же операции проводятся хирургом высшей категории, главным врачом клиники Фоменко Натальей Ивановной, которая успешно провела более 12 тысяч операций различной категории сложности.
Индивидуальный подход и внимательное отношение к каждому пациенту являются залогом успешного лечения в МГК. Мы заботимся о своих пациентах, поэтому готовы оказывать всю необходимую помощь ежедневно без выходных, с 9 утра до 9 вечера. Для удобства наших пациентов имеется стационар (в т.ч. дневной).
Видеоотзывы пациентов
Стоимость лечения
Цена операции кератопластики определяется объемом хирургического вмешательства, необходимостью использования общего наркоза и т.д.
Стоимость выполнения сквозной кератопластики в нашей клинике составляет от 90 000 руб. за один глаз, при реконструкции переднего отрезка глаза стоимость операции может быть увеличена.
Биоматериал оплачивается отдельно (его стоимость составляет 98 000 руб.).
Уточнить стоимость той или иной процедуры можно, обратившись по номеру горячей линии МГК 8(800)777-38-81 (звонок бесплатный с мобильных и регионов РФ) и телефону в Москве +7(499)322-36-36 или онлайн, воспользовавшись скайп-консультацией на сайте, вы также можете ознакомиться с разделом «Цены».
Перейти в раздел «Цены»>>>
Источник: https://mgkl.ru/uslugi/peresadka-rogovici-glaza
Кератопластика: показания, виды и осложнения
При нарушении светопроводимости роговицы зачастую единственным оптимальным методом восстановления способности видеть является кератопластика — хирургическая пересадка донорской роговой оболочки. Операция позволяет восстановить естественную форму и функции роговицы, устранить дефекты и посттравматические деформации.
Показания к операции
Основными причинами, вызывающими патологию роговицы могут быть:
- рецидивирующие воспаления глаз с язвообразованием;
- механические травмы глаз;
- ожог химическим средством или термический;
- глазные болезни с развитием дистрофических процессов в роговице;
- образование грубых рубцов на глазу (может стать следствием лазерных процедур).
На фоне этих проблем возникают серьезные изменения зрения, вплоть до полной слепоты, поэтому так важно своевременное обращение к врачу для оперативного лечения.
Операция по пересадке роговицы может преследовать различные цели, в зависимости от чего выделяют кератопластику:
- оптическую (хирургическое вмешательство направлено на восстановление и улучшение зрительной функции);
- лечебную (позволяет прекратить патологические процессы в роговице);
- косметическую (проводится для устранения бельма, а не для нормализации зрения).
Пересадка роговицы
В ходе операции проводится замена помутневшего участка роговицы на имплантат идентичных размеров и толщины. После операции трансплантат сохраняет прозрачность более 5 лет. С течением времени донорская роговица может немного помутнеть, но грамотно проведенная реабилитация и периодические лечебно-профилактические курсы помогут отсрочить этот момент.
Подготовка
Врач, выявив причину зрительных проблем, предложит оперативное лечение. Перед госпитализацией в глазное отделение, как перед любой операцией, надо сдать обычный набор анализов. Обязательные условия перед хирургическим вмешательством – отсутствие воспаления в глазах и прекращение приема лекарственных средств, которые могут спровоцировать осложнения.
Виды операций
В зависимости от степени поражения и выраженности потери зрения врач может выполнить следующие виды кератопластики:
- полная замена роговой оболочки;
- частичная (субтотальная или локальная) замена;
- сквозная пластика (удаление и замена всех слоев роговицы);
- передняя или задняя кератопластика (замещение только одного слоя).
Методика
Обезболивание выполняется всегда. Врач использует или местную анестезию (инъекции под глаз), или внутривенный наркоз.
Все манипуляции выполняются под контролем хирургического микроскопа. Врач с помощью микрохирургического инструмента или лазерного скальпеля прицельно удалит травмированный или больной участок роговицы, поместив на это место донорский материал, который фиксируется швами. При использовании лазерной аппаратуры не всегда требуется применять шовный материал для фиксации трансплантата.
На завершающем этапе операции хирург проверяет равномерность размещения роговицы с помощью прибора кератоскопа. Трансплантат должен лежать максимально ровно, а его поверхность не должна отличаться от правильной формы. После проверки врач инъекционно вводит лекарственное средство под конъюнктиву прооперированного глаза для предупреждения инфицирования и воспаления.
После операции
Под наблюдением доктора в больнице надо находиться не менее недели. Ежедневно под контролем врача будут проводиться процедуры (глазные капли, мазевые препараты), которые нужны для быстрого заживления. Сроки применения лекарственных средств определяются врачом индивидуально, но в большинстве случаев глазные капли и мази назначают не менее чем на 2 месяца.
Нельзя сверху давить или травмировать глаз. Мягкую марлевую повязку, которой глаз накрывают после операции, нужно носить от 1 до 4–5 недель (по усмотрению врача). Обязательным условием является отказ от тяжелого физического труда на протяжении года.
На роговице, не имеющей кровеносных сосудов, рубцы формируются очень долго. Поэтому швы после кератопластики снимают только через 8–12 месяцев.
Полное восстановление после кератопластики длится около года. Зрение нормализуется постепенно. Первое время, пока сохраняется послеоперационный отек, видимые изображения будут нечеткими, размытыми.
Чтобы регулировать зрительную функцию, возможно, придется носить корректирующие очки. Они исправят нарушение зрительной функции и защитят глаза от пыли.
Острота зрения перестанет меняться и станет постоянной только после снятия швов.
Противопоказания
Кератопластика противопоказана в случае:
- воспалительных заболеваний глазного яблока;
- непроходимости слезного канала;
- повышения внутриглазного давления;
- наличия бельма, имеющего кровоснабжение (операция будет не эффективна);
- гемофилии, декомпенсированного сахарного диабета и прочих сопутствующих заболеваний, при которых высок риск отторжения трансплантата.
При сердечно-сосудистых нарушениях и болезнях легких операцию проводят с осторожностью. Относительным противопоказанием к операции является наличие в организме очагов инфекции — кариеса, синусита, отита. Эти болезни перед операцией нужно пролечить.
Осложнения
Как и любая операция, кератопластика несет в себе риск развития осложнений во время хирургического вмешательства или на этапе восстановления. К нежелательным последствиям кератопластики можно отнести:
- инфекционное воспаление;
- кровотечение;
- пониженное или повышенное внутриглазное давление;
- расхождение швов, отторжение трансплантата.
Поскольку в роговице нет кровеносных сосудов, в большинстве случаев донорский трансплантат хорошо приживается. Но в редких случаях в послеоперационном периоде может произойти отторжение донорской роговицы. Чаще всего процессы отторжения удается купировать лекарственными препаратами.
Светобоязнь, зуд, болезненные ощущения и ухудшение зрения – основные симптомы отторжения пересаженной роговицы. Они являются поводом для срочного обращения к офтальмологу.
- Из поздних осложнений надо отметить риск образования катаракты и отслоения сетчатки.
- Своевременно выполненная микрохирургическая операция по пересадке поврежденной или больной роговицы сохранит зрение человеку.
Источник: http://hochuvidet.ru/keratoplastika-pokazaniya-vidy-oslozhneniya/